Введение: Гипернефроидный рак (светлоклеточный рак) составляет 9/10 всех злокачественных опухолей почки и около 3,5% всех случаев висцерального рака. Особенность данного рака — длинный бессимптомный период. Это затрудняет диагностику и лечение на ранних этапах и ведёт к большому проценту смертности. Около половины злокачественных новообразований обнаруживается случайно при обследовании по поводу другого заболевания.
Рак почки занимает 10 место по уровню заболеваемости среди злокачественных новообразований, а по уровню прироста уступает только раку предстательной железы. Заболеваемость почечно–клеточным раком достигает максимума к 70 годам. Мужчины страдают данной патологией в два раза чаще, чем женщины. Риск появления опухоли почки у курильщиков возрастает с 30% до 60% по сравнению с некурящим населением. Ожирение приводит к увеличению частоты заболеваемости почечно-клеточным раком на 20%. Риск развития рака почки у больных артериальной гипертензией возрастает на 20%. Риск развития почечно-клеточного рака у больных, получавших мочегонные средства составляет более 30%. Препараты, содержащие амфетамин, а также прием фенацетин-содержащих анальгетических препаратов в значительной степени увеличивают риск развития рака почки. Отмечен повышенный риск развития почечно-клеточного рака при терминальной стадии хронической почечной недостаточности. Доказанным канцерогенным эффектом обладают пиролизисные составляющие — гетероциклические амины, которые вырабатываются при высокотемпературной обработке мяса. Употребление овощей и фруктов, по данным большинства авторов, способствует снижению риска развития рака почки [1, с. 66].
Материалы и методы исследования: Во время проведения исследования были использованы данные РНПЦ «Онкология» за 2014 год (всего 350 случаев).
Светлоклеточный (типичный) рак почки (80-90%). Маленькие гипернефроидные опухоли возникают исключительно в корковом веществе почки, и диагностика их возможна только при помощи ангиографии. Диаметр 3 см избран как пограничный между доброкачественной канальцевой аденомой и гипернефроидный раком. Лишь одна опухоль из 45 аденом размером менее 3 см является злокачественной. Важно, что гипернефроидные опухоли менее 5-6 см в диаметре редко дают метастазы.
Папиллярный (хромофильный) рак почки (10-15%). При папиллярной форме рака почки обычно выявляется комбинация трисомий по 7,17,3q,8,12,16 и 20 хромосомам, а также утрата Y-хромосомы. Папиллярная карцинома часто бывает двусторонней и мультифокальной. Эта форма рака ассоциирована с лучшей выживаемостью, чем светлоклеточный, но худшей, чем хромофобный тип опухоли.
Хромофобный рак почки (4-5%). Данная форма почечно-клеточного рака имеет низкий метастатический потенциал. Выживаемость больных с хромофобными опухолями выше, чем с папиллярной и светлоклеточной формами рака почки.
Рак типа эпителия собирательных канальцев (или протоков Беллини) (1-2%).
Онкоцитарный рак почки (2-5%).
Недифференцируемый рак почки.
Среди папиллярного ПКР выделяют два подтипа опухолей с разным клиническим течением:
Тип I – высокодифференцированные опухоли с хромофильной цитоплазмой и благоприятным прогнозом.
Тип II – преимущественно низкодифференцированные опухоли с эозинофильной цитоплазмой и высоким риском развития метастазов.
На разрезе опухоль имеет необычайно пестрый рисунок желтовато-коричневого, местами красного цвета. Опухоли больших размеров содержат некротические и геморрагические очаги и серые участки — полосы новообразованной фиброзной ткани, местами имеются кисты с плотными, гладкими, беловатыми стенками, эти кисты содержат геморрагическую, прозрачную или шоколадного цвета жидкость. Опухоли длительное время, особенно если они небольших размеров, оказываются инкапсулированными.
Нарушение целости капсулы в результате прорастания ее опухолью отмечается в 35-40% случаев. Большие опухоли обычно прорастают в соседние участки почечной паренхимы, в лоханку и в паранефральную клетчатку. Прорастание опухоли почки в лоханку встречается в 68% случаев. Гипернефроидные опухоли обнаруживают особую склонность к врастанию в почечную вену и нижнюю полую вену. Известны случаи, когда при таком врастании опухоли в почечную вену и в нижнюю полую вену отсутствовали метастазы и оперативное удаление почки, пораженной опухолью, с удалением из нижней полой вены опухолевого «языка» приводило к выздоровлению больного. В результате прорастания и сдавления больших сосудов почки опухолью возникает нарушение венозного оттока, вследствие чего наблюдается значительное расширение вен околопочечной клетчатки. Такие расширенные вены становятся тонкостенными и могут достичь 1 см в диаметре.
Папиллярный рак – это новообразование, которое происходит из клеток, выстилающих почечную лоханку – внутреннюю полость почки, собирающую мочу и выводящую её. Другое название этого рака – хромофильный. Для папиллярного рака характерны: относительно медленный рост, низкое кровоснабжение опухолевого узла и благоприятный прогноз. К специфической симптоматике такого рака относится изменение цвета мочи – мутная, иногда ярко-алая. У больных – чувство распирания в поясничной области. По данным исследования в выборочной группе (70% мужчины, 30% — женщины) из двух типов хромофильного рака встречался чаще 2 тип, чем первый (в соотношении 3:1).
Хромофобный рак – относительно редкая форма (встречается в 6% всех случаев). Рак происходит из крупных эпителиальных клеток коркового отдела почки. Клеточное исследование хромофобного рака выявляет присутствие в цитоплазмемножества пузырьков, в которых содержатся полисахариды, что является главным определяющим критерием данного вида новообразований. Такой тип рака чаще всего связан с определенной генной мутацией. Прогноз неопределенный. Для хромофобного рака характерно уменьшение количества хромосом в сочетании с гетерозиготностью по хромосомам 1,2,6,10,13, 17,21,X и гипоплоидным содержанием ДНК.
Почечная онкоцитома имеет своеобразное морфологическое строение. Макроскопически это четко ограниченный опухолевый узел темно-красного или коричневого цвета. В центре часто располагается белесоватый фиброзный рубец. Некрозы, кальцификаты, крупные кровоизлияния для неё не характерны. Микроскопически состоит из полей и тяжей онкоцитовуниморфных полигональных клеток с обильной эозинофильной гранулярной цитоплазмой. Ядра – компактные, округлые. Митозы практически отсутствуют. Строма скудная, много синусовых сосудов. Признаки инвазии в сосуды отсутствуют в большинстве случаев. прогноз благоприятный.
Рак собирательных трубочек (Биллини). Довольно редкая разновидность опухолей (1 случай из 350 разобраных). Чаще всего рак собирательных трубочек диагностируется в молодом возрасте. Для данного типа характерно быстрое прогрессирование. Новообразование не имеет четких границ и локализуется в области мозгового вещества почек и сосочков, характерны массивные очаги некроза. Клетки часто инваизируют сосуды, злокачественность очень высокая, поражает почечную лоханку и быстро приводит к дисфункции органа. Рак собирательных трубочек обладает повышенной резистентность. ко всем видам лечебных методик. Прогноз, как правило, неблагоприятный.
Диссеминация опухолевого процесса происходит лимфогенным и гематогенным путями. Чаще всего поражаются легкие (58 %), кости (12 %), надпочечники (28 %). Около 10% метастазировало в печень. Возможно также метастазирование в нерегионарные группы лимфатических узлов, контралатеральную почку, головной мозг (2%) [2, с. 434].
Компьютерная томография применяется как один из основных инструментов диагностики при обследовании в случае ПКР и дает более подробную картину, чем обычное рентгеновское обследование. Для усиления четкости изображения органов брюшной полости назначается прием взвеси сульфата бария (per os) перед томографией. Иногда внутривенный контраст не вводят, если функция почек ослаблена, что определяется уровнем креатинина. В рентгенологических отделениях используют расчетную скорость клубочковой фильтрации (рСКФ) для определения способности функционального состояния почек к внутривенному введению контраста.
Выводы: 1. Гипернефроидный рак – наиболее часто встречаемая патология среди злокачественных новообразований почек. Часто встречается у людей 35-70 лет, причем мужчины болеют в два-три раза чаще женщин.
2. Большой процент смертности от данного недуга объясняется длительным бессимптомным периодом, что затрудняет раннюю диагностику.
3. Эффективный метод лечения данного заболевания – это удаление почки с жировой клетчаткой вокруг нее. Если рак обнаружен на ранних стадиях, то используют криодиструкцию, радиочастичную абляцию. Чтобы замедлить прогрессирование новообразования, используют разные виды терапий: таргентную, лучевую, химиотерапию.
Список литературы:
- Мавричев А.С. Почечно-клеточный рак. – М.: БелЦНМИ, 1996. — С. 66-88.
- Черенков В.Г. Клиническая онкология: учебное пособие для системы последипломного образования врачей. — М.: МК, 2010. – 434 с.
29 Декабря в 10:19 —> 4298
Светлоклеточная карцинома. Clear cell carcinoma. 8310/3
Злокачественная опухоль, состоящая из клеток со светлой или эозинофильной цитоплазмой, расположенных в тонкой сосудистой сети. Светлоклеточную карциному называют гипернефромой, опухолью Гравитца; длительное время часть этих опухолей включалась в группу зернистоклеточных. Светлоклеточная карцинома составляет 70-75% всех случаев почечноклеточного рака (рис. 1.1). 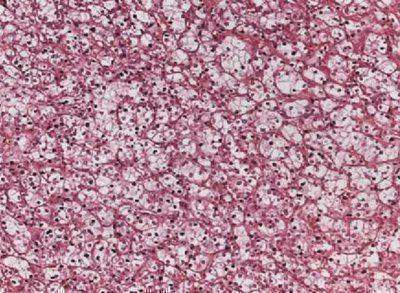 Рис. 1.1. Светлоклеточный карцинома. Опухоль из клеток со светлой цитоплазмой, расположенных в гонкой сосудистой сети. Окраска гематоксилином и эозином. х100 Опухоль преимущественно солитарная, расположена в корковом веществе почки. Мультицентрические и/или билатеральные поражения при спорадическом раке составляют менее 5%. Большинство светлоклеточных карцином имеет форму узла с четкими границами, формированием псевдокапсулы. характерно наличие кист, очагов некроза и кровоизлияний, кальцинатов (рис. 1.2 и 1.3); желтый цвет опухоли обусловлен высоким содержанием липидов и холестерина.
Рис. 1.1. Светлоклеточный карцинома. Опухоль из клеток со светлой цитоплазмой, расположенных в гонкой сосудистой сети. Окраска гематоксилином и эозином. х100 Опухоль преимущественно солитарная, расположена в корковом веществе почки. Мультицентрические и/или билатеральные поражения при спорадическом раке составляют менее 5%. Большинство светлоклеточных карцином имеет форму узла с четкими границами, формированием псевдокапсулы. характерно наличие кист, очагов некроза и кровоизлияний, кальцинатов (рис. 1.2 и 1.3); желтый цвет опухоли обусловлен высоким содержанием липидов и холестерина.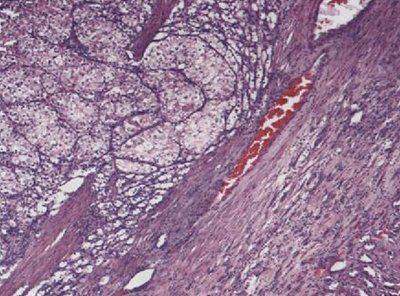 Рис. 1.2. Светлоклеточная карцинома. Прорастание псевдокапсулы опухоли. Окраска гематоксилином и эозином. х100 Рис. 1.3. Светлоклеточная карцинома. Кисты, выстланные крупными опухолевыми клетками с оптически пустой цитоплазмой. Окраска гематоксилином и эозином. х200 Стадия болезни служит ведущим прогностическим фактором для почечноклеточного рака. Около 50% светлоклеточных карцином выявляются на I-II стадии заболевания и менее 5% — на IV стадии. Инвазия опухоли в околопочечную клетчатку и/или врастание в почечную вену отмечается примерно в 45% случаев. Часто наблюдается сочетание гематогенных и лимфогенных метастазов. Возможно ретроградное метастазирование через паравертебральные, яичковые/яичниковые вены. Вторым по значимости прогностическим фактором служит градация ядер светлоклеточной карциномы. Критерии градации почечноклеточного рака разработаны в 1982 г. S.A. Fuhrman и соавт. Эта система определения степени злокачественности включает размер и форму ядер, наличие ядрышек, структуру хроматина. Первая степень (G1) характеризуется наличием мелких, размером с малый лимфоцит, гиперхромных округлых ядер с плотным хроматином, ядрышки не определяются при 100 кратном увеличении. Вторая степень (G2) отличается незначительным увеличением ядер (до 15 мкм), форма округлая, слегка неправильная, хроматин мелкодисперсный, возможно наличие единичных мелких ядрышек, определяемых при 400-кратном увеличении. При третьей степени (G3) форма ядер округлая или овальная с неравномерными контурами, хроматин грубодисперсный, большинство ядер содержит ядрышки, определяемые при 100 кратном увеличении. Четвертая степень (G4) характеризуется крупными (> 20 мкм) полиморфными ядрами с глыбчатым хроматином, крупными одиночными или множественными ядрышками. Следует отметить, что ряд исследователей считают систему S. Fuhrman оптимальной для определения степени злокачественности только светлоклеточного рака (рис. 1.4-1.7). Рис. 1.4. Светлоклеточный почечноклеточный рак, G1. Опухолевые клетки с мелкими гиперхромными округлыми ядрами с плотным хроматином, ядрышки не определяются. Окраска гематоксилином и эозинам. х400 Рис. 1.5. Светлоклеточный почечноклеточный рак, G2. Укрупнение ядер, слабый полиморфизм формы ядра, определяемые единичные мелкие ядрышки. Окраска гематоксилином и эозином. х400 Рис. 1.6. Светлоклеточный почечноклеточный рак, G3. Ядра округло-овальной формы с неравномерными контурами, хроматин грубодисперсный, большинство ядер содержит ядрышки. Окраска гематоксилином и эозином. х400 Рис. 1.7. Светлоклеточный почечноклеточный рак, G4. Крупные полиморфные ядра с глыбчатым хроматином, крупными одиночными или множественными ядрышками. Окраска гематоксилином и эозином. х400 Варианты строения светлоклеточного почечноклеточного рака могут вызывать сложности в дифференциальной диагностике. В опухоли выявляют солидный компонент, псевдососочковые структуры, участки саркоматоидной или рабдоидной дифференцировки (рис. 1.8 и 1.9). Рис. 1.8. Светлоклеточный почечноклеточный рак. Участки солидного роста опухоли с наличием клеток. Окраска гематоксилином и эозином. х200 Рис. 1.9. Светлоклеточный почечноклеточный рак. Микрокистозный тип строения опухоли. Окраска гематоксилином и эозином. х200 Среди светлоклеточных карцином выделяют мультилокулярную кистозную форму (составляет 5% светлоклеточных опухолей). Это всегда карциномы первой степени злокачественности с благоприятным прогнозом, случаев прогрессии, рецидивирования или метастазирования не описано Соотношение мужчин и женщин составляет 3:1. Средний возраст больных 51 год (диапазон 20-76 лет). Обычно опухоль представлена узлом с наличием множественных мелких и крупных кист, заполненных серозным или геморрагическим содержимым. Узел отграничен от окружающих тканей плотной фиброзной капсулой. Диаметр опухоли варьирует от 25 до 130 мм. Более 20% опухолей имеют отложения кальция в межкистозных перегородках, нередко с оссификацией. Основные молекулярно генетические изменения, характерные для светлоклеточных карцином, — делеции короткого плеча хромосом 3 и 9, увеличение копий хромосомы 5 и биаллельная инактивация гена VHL. Ген VHL подвергается инактивации вследствие соматических мутаций, аллельных делеций и/или метилирования в 40-60% случаев светлоклеточного рака почки, что вызывает к нему интерес у многих исследователей. Кроме VHL в канцерогенез спорадического рака почки вовлечены другие гены-супрессоры опухолевого роста. Самый частый способ инактивации генов-супрессоров при раке почки — протяженные делеции, которые захватывают весь ген и смежные с ним участки. Такие делеции выявляют как потерю гетерозиготно-сти с помощью микросателлитных маркеров. Установлено, что наиболее характерным изменением кариотипа при светлоклеточной карциноме служат делеции короткого плеча хромосомы 3, реже — короткого плеча хромосом 6 и 9 (табл. 1.2).Таблица 1.2. Основные генетические нарушения при почечноклеточном раке
Рис. 1.2. Светлоклеточная карцинома. Прорастание псевдокапсулы опухоли. Окраска гематоксилином и эозином. х100 Рис. 1.3. Светлоклеточная карцинома. Кисты, выстланные крупными опухолевыми клетками с оптически пустой цитоплазмой. Окраска гематоксилином и эозином. х200 Стадия болезни служит ведущим прогностическим фактором для почечноклеточного рака. Около 50% светлоклеточных карцином выявляются на I-II стадии заболевания и менее 5% — на IV стадии. Инвазия опухоли в околопочечную клетчатку и/или врастание в почечную вену отмечается примерно в 45% случаев. Часто наблюдается сочетание гематогенных и лимфогенных метастазов. Возможно ретроградное метастазирование через паравертебральные, яичковые/яичниковые вены. Вторым по значимости прогностическим фактором служит градация ядер светлоклеточной карциномы. Критерии градации почечноклеточного рака разработаны в 1982 г. S.A. Fuhrman и соавт. Эта система определения степени злокачественности включает размер и форму ядер, наличие ядрышек, структуру хроматина. Первая степень (G1) характеризуется наличием мелких, размером с малый лимфоцит, гиперхромных округлых ядер с плотным хроматином, ядрышки не определяются при 100 кратном увеличении. Вторая степень (G2) отличается незначительным увеличением ядер (до 15 мкм), форма округлая, слегка неправильная, хроматин мелкодисперсный, возможно наличие единичных мелких ядрышек, определяемых при 400-кратном увеличении. При третьей степени (G3) форма ядер округлая или овальная с неравномерными контурами, хроматин грубодисперсный, большинство ядер содержит ядрышки, определяемые при 100 кратном увеличении. Четвертая степень (G4) характеризуется крупными (> 20 мкм) полиморфными ядрами с глыбчатым хроматином, крупными одиночными или множественными ядрышками. Следует отметить, что ряд исследователей считают систему S. Fuhrman оптимальной для определения степени злокачественности только светлоклеточного рака (рис. 1.4-1.7). Рис. 1.4. Светлоклеточный почечноклеточный рак, G1. Опухолевые клетки с мелкими гиперхромными округлыми ядрами с плотным хроматином, ядрышки не определяются. Окраска гематоксилином и эозинам. х400 Рис. 1.5. Светлоклеточный почечноклеточный рак, G2. Укрупнение ядер, слабый полиморфизм формы ядра, определяемые единичные мелкие ядрышки. Окраска гематоксилином и эозином. х400 Рис. 1.6. Светлоклеточный почечноклеточный рак, G3. Ядра округло-овальной формы с неравномерными контурами, хроматин грубодисперсный, большинство ядер содержит ядрышки. Окраска гематоксилином и эозином. х400 Рис. 1.7. Светлоклеточный почечноклеточный рак, G4. Крупные полиморфные ядра с глыбчатым хроматином, крупными одиночными или множественными ядрышками. Окраска гематоксилином и эозином. х400 Варианты строения светлоклеточного почечноклеточного рака могут вызывать сложности в дифференциальной диагностике. В опухоли выявляют солидный компонент, псевдососочковые структуры, участки саркоматоидной или рабдоидной дифференцировки (рис. 1.8 и 1.9). Рис. 1.8. Светлоклеточный почечноклеточный рак. Участки солидного роста опухоли с наличием клеток. Окраска гематоксилином и эозином. х200 Рис. 1.9. Светлоклеточный почечноклеточный рак. Микрокистозный тип строения опухоли. Окраска гематоксилином и эозином. х200 Среди светлоклеточных карцином выделяют мультилокулярную кистозную форму (составляет 5% светлоклеточных опухолей). Это всегда карциномы первой степени злокачественности с благоприятным прогнозом, случаев прогрессии, рецидивирования или метастазирования не описано Соотношение мужчин и женщин составляет 3:1. Средний возраст больных 51 год (диапазон 20-76 лет). Обычно опухоль представлена узлом с наличием множественных мелких и крупных кист, заполненных серозным или геморрагическим содержимым. Узел отграничен от окружающих тканей плотной фиброзной капсулой. Диаметр опухоли варьирует от 25 до 130 мм. Более 20% опухолей имеют отложения кальция в межкистозных перегородках, нередко с оссификацией. Основные молекулярно генетические изменения, характерные для светлоклеточных карцином, — делеции короткого плеча хромосом 3 и 9, увеличение копий хромосомы 5 и биаллельная инактивация гена VHL. Ген VHL подвергается инактивации вследствие соматических мутаций, аллельных делеций и/или метилирования в 40-60% случаев светлоклеточного рака почки, что вызывает к нему интерес у многих исследователей. Кроме VHL в канцерогенез спорадического рака почки вовлечены другие гены-супрессоры опухолевого роста. Самый частый способ инактивации генов-супрессоров при раке почки — протяженные делеции, которые захватывают весь ген и смежные с ним участки. Такие делеции выявляют как потерю гетерозиготно-сти с помощью микросателлитных маркеров. Установлено, что наиболее характерным изменением кариотипа при светлоклеточной карциноме служат делеции короткого плеча хромосомы 3, реже — короткого плеча хромосом 6 и 9 (табл. 1.2).Таблица 1.2. Основные генетические нарушения при почечноклеточном раке
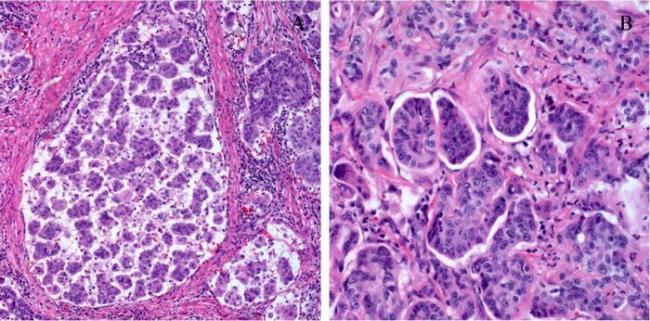
Папиллярная карцинома. Papillary renal cell carcinoma. 8260/3
Злокачественная эпителиальная опухоль папиллярного и тубулопапиллярного строения. Папиллярный рак составляет приблизительно 10% всех почечноклеточных карцином. В 45% случаев встречается многоочаговый папиллярный рак. Этот вариант почечноклеточной карциномы чаще выявляется у мужчин, средний возраст больных составляет 52-66 лет. Описано два гистологических варианта папиллярного рака. Тип 1 (составляет около 70%) содержит сосочковые структуры из мелких клеток со скудной цитоплазмой и мелкими ядрами (рис. 1.10 и 1.11), среди которых располагаются скопления («подушки») клеток типа ксантомных, этот вариант чаще бывает многоочаговым. Рис. 1.10. Папиллярный почечноклеточный рак тип 1. Сосочковые структуры из мелких клеток со скудной цитоплазмой и небольшими ядрами, среди которых располагаются скопления ксантомных клеток. Окраска гематоксилином и эозином. х100 Рис. 1.11. Папиллярный почечноклеточный рак тип 1. Сосочковые структуры из мелких клеток со скудной цитоплазмой и небольшими ядрами. Окраска гематоксилином и эозином. х400 Тип 2 имеет более крупные клетки с хорошо выраженной эозинофильной цитоплазмой, крупными ядрами и заметными ядрышками, также часто отмечаются клетки типа ксантомные (рис. 1.12 и 1.13). Кроме того, в одной опухоли могут сочетаться оба вида, что следует указывать в гистологическом заключении, так как по некоторым данным, эти опухоли имеют худший прогноз, по сравнению с «чистыми» папиллярными карциномами. Рис. 1.12. Папиллярный почечноклеточный рак тип 2. Клетки с хорошо выраженной эозинофильной цитоплазмой, крупными ядрами и заметными ядрышками, среди которых располагаются скопления ксантомных клеток. Окраска гематоксилином и эозином. х200 Рис. 1.13. Папиллярный почечноклеточный рак тип 2. Окраска гематоксилином и эозином. х100 Веретеноклеточная дифференцировка наблюдается примерно в 5% случаев папиллярных карцином обоих типов (рис. 1.14 и 1.15). Рис. 1.14. Папиллярный почечноклеточный рак тип 1. Участок веретеноклеточной дифференцировки. Окраска гематоксилином и эозином. х200 Рис. 1.15. Папиллярный почечноклеточный рак тип 1. Участок веретеноклеточной дифференцировки. Окраска гематоксилином и эозином. х200 Степень злокачественности оценивается по системе S.Fuhrman (рис. 1.16-1.19). Прогноз папиллярной карциномы определяется стадией, степенью злокачественности, наличием саркоматоидной дифференцировки. Кроме того, наличие очагов некроза и множественных пенистых макрофагов может быть связано с более благоприятным прогнозом. Рис. 1.16. Папиллярный рак, G1 по Fuhrman. Окраска гематоксилином и эозином. х400 Рис. 1.17. Папиллярный рак, G2 по Fuhrman. Окраска гематоксилином и эозином. х400 Рис. 1.18. Папиллярный рак, G3 по Fuhrman. Окраска гематоксилином и эозином. х400 Рис. 1.19. Папиллярный рак, G4 по Fuhrman Окраска гематоксилином и эозином. х 400 Следует отметить, что тубулопапиллярные опухоли G1 диаметром 0,5-2,0 см многие патологи оценивают как «папиллярные эпителиальные опухоли с низким злокачественным потенциалом», а опухоли менее 0,5 см — как «папиллярные аденомы». О значимости выделения последних до настоящего времени ведутся дискуссии, так как пока нет работ, подтверждающих доброкачественный характер течения этих опухолей, как нет и однозначного заключения о развитии из них карцином. При иммуногистохимическом исследовании этих опухолей было выявлено, что экспрессия общего цитокератина АЕ1/АЕЗ присутствует в 100% случаев, экспрессия низкомолекулярных цитокератинов (CK-L: САМ5.2, СК7) — в 92%, только в 3% случаев (1 из 36 образцов) отмечается окрашивание антителами к цитокератину высокой молекулярной массы (СК-Н, 34вE12), в 11 % — слабая положительная реакция с антителами к раково-эмбриональному антигену (СЕА). Для большинства этих опухолей характерна положительная реакция с виментином. Важным дифференциально-диагностическим маркером папиллярного рака служит рацемаза (AMACR), поскольку ее экспрессия в других опухолях почки не обнаружена. Таким образом, для папиллярной карциномы ключевые диагностические маркеры — это виментин, цитокератин АЕ1/АЕЗ и рацемаза. Система, включающая в себя иммуногистохимический (ИГХ) и цитогенетические маркеры, такие как рацемаза, СК7, делеции 7, 17 и Y-хромосомы, позволяет проводить дифференциальную диагностику папиллярного рака и светлоклеточной карциномы. Папиллярные карциномы характеризуются увеличением копий хромосом 7 и 17 и потерей Y-хромосомы. В отличие от светлоклеточного при папиллярном раке делеции FHIT наблюдаются значительно реже и повреждения 3р связаны с благоприятным прогнозом. Показано, что метилирование гена RASSF1 встречается во всех папиллярных карциномах, тогда как в светлоклеточных карциномах обнаруживается с частотой 45-80%. Андреева Ю.Ю., Франк Г.А.Похожие статьи
- 02 Октября в 10:48 9518—> Дифференциальная диагностика рака почки
Наиболее часто приходится дифференцировать опухоль от солитарной кисты почки, тем более что оба заболевания иногда сочетаются. В дифференциальной диагностике опухоли и кисты почки может оказать помощь нефротомография, при которой опухоль почки контрастируется, а киста отличается пониженной контрастн…
Почка — почечно-клеточный рак
- 02 Октября в 08:43 7072—> Диагностика рака почки
При осмотре и пальпации выявляются обычно опухоли почки в далеко зашедшей стадии. О большой опухоли почки свидетельствует деформация живота. Осмотр может выявить варикоцеле, а при обструкции нижней полой вены — расширение вен передней брюшной стенки, отечность нижних конечностей.
Почка — почечно-клеточный рак
КатегорииВидеоматериалы —> Новости
Почечно-клеточный рак – серьёзное поражение тела, которое часто заканчивается смертельным исходом. Это обусловлено бессимптомным течением начальных стадий патологического процесса. Данные статистики тревожат: согласно отчётам, частота встречаемости недуга ежегодно растёт.
Группу риска по болезни составляют мужчины 50-70 лет. У женщин и молодежи эта карцинома встречается, но реже. При отсутствии своевременного обращения за медицинской помощью этот вид онкологии представляет серьёзную опасность для жизни человека.
Понятие почечно-клеточной онкологии
Почечно-клеточный рак – онкология в мочеполовой системе. Клетки опухоли имеют округлый вид, по размеру образование способно занимать половину брюшной полости. Очаг поражения – эпителий почки и ткани почечных лоханок. Болезнь носит непредсказуемый стремительный характер развития. Наиболее часто при почечно-клеточной онкологии метастазы идут в ткани лёгких и печени, в костную ткань, в отделы головного мозга.
Признаки почечно-клеточной опухоли
Начало болезни почки бессимптомно. Первостепенные признаки патологического процесса в органе:
- в моче присутствуют нитевидные кровяные образования;
- дискомфорт внизу спины;
- уплотнение в почках, обнаруживается при пальпации.
Если из вышеперечисленных обнаружен хотя бы единственный симптом, стоит незамедлительно обратиться к врачу. Если отложить визит в медицинское учреждение, к указанным симптомам вскоре добавляется постоянная ноющая боль внизу спины, беспричинная лихорадка, недомогание, усталость, потеря массы тела.
Причины почечно-клеточного злокачественного процесса
Списка точных причин, гарантированно приводящих к онкологии, нет. Однако учёными определены факторы, помогающие развитию заболевания:
- табакокурение и алкоголизм;
- чрезмерное употребление красного мяса;
- избыточная масса тела;
- гормональные сбои в организме;
- сахарный диабет;
- заболевание мочеполовой системы воспалительного характера;
- артериальная гипертензия;
- бесконтрольное употребление в качестве обезболивающего средства фенацетина;
- воздействие радиоактивных лучей;
- поликистоз почек в результате гемодиализной терапии;
- генетическая предрасположенность;
- травмы почек;
- работа на вредном производстве, связанная с воздействием на организм асбеста, рентгеноконтрастных и кожедубильных веществ.
Этапы развития болезни и её разновидности
Почечно-клеточная карцинома проходит 4 стадии развития. Система TNM представляет описание онкологии: буква Т обозначает факт новообразования. N – отражает вовлеченность в метастазирование лимфоузлов. М – характеризует метастазирование. Течение почечно-клеточной онкологии распределяется по стадиям:
Развитие раковой опухоли
Стадия 0 – размер опухоли маленький, обнаружить её с помощью средств лабораторной диагностики невозможно. Иначе стадия называется g1 – клетки опухоли мало отличаются от здоровых.
Стадия 1 – онкологический процесс начинает прогрессировать. Опухолевое образование в диаметре до 7 см. Это стадия g2, степень патологического процесса средняя.
Стадия 2 – размер опухоли от 7 до 10 см. Новообразование размещается в тканях почки. Метастазов нет. Это стадия g3, онкоклетки специфически выглядят.
Стадия 3 – опухоль разрастается, но не выходит за пределы почечной капсулы. Это стадия g4, при которой онкоклетки резко отличаются от здоровых тканей.
Стадия 4 – рак распространяется метастазами в лимфоузлы, нарушая контуры капсулы почки. Это последний шаг развития недуга. Это стадия gх, онкоклеток уже больше, чем здоровых.
Почечно-клеточный рак классифицируют и по другому критерию:
- Онкология со светлыми клетками. Светлоклеточный вариант рака появляется в результате начала патологического процесса в клетках паренхимы.
- Папиллярный вариант рака. Образуется в тканях почечной лоханки. Онкоклетки этого заболевания называются сосочковыми. Патология встречается редко, но хорошо лечится.
- Хромофобная опухоль. Поражает каналец внутри почек и его корковый слой. Этот вид онкологии представляет интерес для исследователей: сейчас наука располагает ограниченной информацией об указанной разновидности опухоли.
- Онкоцитарная опухоль – заболевание редкое, отличается стремительным развитием, но незначительными метастазами.
- Протоковая онкология – рак трубочек. Этот вид карциномы появляется в центре почки и агрессивно метастазирует. Самый редкий злокачественный тип опухоли.
Диагностика рака опирается на результаты гистологических лабораторных исследований. Благодаря уровню развития современной медицины врачам всё чаще удаётся выявить наличие признаков злокачественного процесса на его начальных стадиях. Это определяет увеличение числа случаев успешного исцеления.
Диагностика почечно-клеточного рака
Как правило, заболевание обнаруживается на поздних стадиях. Для определения типа и этапа развития онкологии применяются специальные процедуры:
- Урография и общий анализ мочи. Процедуры помогают оценить дисфункцию почек в результате онкопоражения. Результат анализа свидетельствует о повышенном СОЭ.
- Ангиография почек – вариант рентген-диагностики. При этой процедуре диагностируются сосуды в почках с помощью рентген-аппарата.
- Рентген-исследование грудной клетки. Посредством исследования врачи делают выводы о метастазах в область лёгких через костную ткань.
- Результат анализа крови свидетельствует о повышенном уровне эритроцитов, креатинина, кальция, СОЭ. Показатели гемоглобина при раке низкие, что связано с анемией.
- УЗИ почек. Эта диагностика позволяет установить локализацию новообразования, оценить его размер и наличие метастазирования в соседние ткани и органы.
- УЗИ с использованием доплера. Данная процедура позволяет изучить состояние кровоснабжения почек и установить наличие поражения онкологией кровеносных сосудов.
- МРТ и КТ. Эти компьютерные исследования призваны подтвердить и уточнить данные, полученные с помощью УЗИ.
- Гистологический анализ. Для анализа берётся образец онкоткани, по которому определяется стадия болезни и разновидность.
Гистологические исследования ткани
Людям, занятым на вредном производстве, рекомендуется систематически проходить обследование на выявление онкологии, так как работа в таких условиях считается одним из факторов риска возникновения рака.
Лечение почечно-клеточного рака
Этот вид рака обнаруживает специфические особенности в лечении:
- Устойчивость поражённых клеток к воздействию консервативных способов терапии, в частности – к лучевой терапии и препаратам, применяемым в химиотерапии.
- Иногда размер опухоли сокращается, а течение болезни замедляется без медицинского вмешательства.
Основное лечение почечно-клеточного рака – операция.
Если размер новообразования не превышает 4 см в диаметре, врач может принять решение о проведении органосберегающего вида хирургического вмешательства: в ходе операции удаляется только сама опухоль с минимальным количеством здоровых тканей почки. В качестве сопутствующей медикаментозной терапии будет назначен микропрепарат.
Если опухоль к моменту назначения операции разрослась, врач принимает решение о проведении полного удаления органа мочеполовой системы. В этом случае помимо почки удаляются и близлежащие лимфоузлы и жировые ткани, чтобы избежать вторичного развития онкологии. После кардинального оперативного вмешательства назначают определённый макропрепарат, оказывающий противоонкологическое действие для купирования начального распространения метастазов.
Вспомогательным методом лечения рака после операции является иммунотерапия, цель которой – искусственное формирование иммунитета и защитных сил организма. Эффективны препараты с интерферонами.
Учёными-медиками ведутся разработки новых противораковых препаратов, способные гарантировать выздоровление. К инновационным средствам лечения относится радиочастотная абляция, микроволновая абляция, криодеструкция.
Прогноз после лечения почечно-клеточного рака
Прогноз при онкологии мочеполовой системы зависит от степени прогрессирования онкологии и её вида. Если рак находится на 4 стадии, лишь 10% больных проживают 5 лет после операции. Соблюдение медицинских рекомендаций и иммунотерапия чуть-чуть продлевают жизнь человека. Если же пациент обратился за медицинской помощью на начальных стадиях болезни, то с вероятностью в 80% прогноз будет благоприятный: соблюдение клинических рекомендаций будет препятствовать повторному развитию рака и способствовать долголетней жизни человека.
Профилактика почечно-клеточного рака
Многие патологии возможно предотвратить. Для снижения риска возникновения рака мочеполовых органов рекомендуется:
- Бросить курить и по возможности отказаться от употребления крепких алкогольных напитков. Характерная особенность этой болезни – небольшие дозы алкоголя служат профилактическим и лечебным средством в борьбе с раком.
- Если выявлена воспалительная патанатомия различной локализации, стоит обращаться в медицинское учреждение за назначением лечения. Людям, у которых диагностированы заболевания мочеполовой системы, рекомендуется 1-2 раза в год прописать курс Канефрона, заваривать чай с брусничным листом, пить морсы.
- При гормональных сбоях в организме, о которых свидетельствуют задержки менструации у женщин или изменение характера влагалищных выделений, а также ухудшение качества волос, ногтей, кожи, рекомендуется обратиться за консультацией к гинекологу-эндокринологу для назначения гормональных препаратов для стабилизации уровня гормонов в организме.
- При первых тревожных симптомах со стороны почек незамедлительно проходить обследование, чтобы скорее вскрылась патологическая анатомия органа.
Карцинома почек представляет собой онкологическое заболевание злокачественного характера. Согласно данным статистики, патология находится на десятом месте по распространенности. Каждый год в мире диагностируют более 40 тысяч случаев. Карцинома может локализоваться как в одной, так и в обеих почках. Чаще всего она диагностируется у мужчин старше 50 лет, живущих в городе.
Разновидности
Новообразование наиболее часто возникает в поверхностном слое почек, со временем прорастая в них глубже. Опухоль состоит из массы клеток почек. Данные частицы начинают аномальное деление, не принимая участия в производстве мочи и очищении крови. Выделяется несколько видом карцином почек:
1. Карцинома собирательных протоков. Рост опухоли происходит стремительно. Самая редкая форма рака почек.
2. Светлоклеточная карцинома. Образуется из частиц, содержащих светлую цитоплазму. Диагностируется в 86% случаев.
3. Папиллярная. Локализуется одновременно в обоих почках, в подавляющем большинстве случаев имеет множественный характер. Встречается редко, только в 14% случаев.
4. Хромофобная карцинома почки, почечно-клеточная. Характерной особенностью этой карциномы является ее медленный рост. Встречается в 4% случаев.
5. Онкоцитарная. Образуется из крупных, эозинофильных частиц. Метастазы появляются редко. Диагностируется у 5% пациентов.
Стадии развития патологии
Как и другие онкологические заболевания, карцинома почек проходит несколько стадий развития. В зависимости от этапа, на котором диагностируется патология, зависит исход проводимой терапии. Выделяются следующие стадии почечной карциномы:
1. Первая стадия. Клетки новообразования расположены только в тканях почек. Размер опухоли не более семи сантиметров. Метастазы отсутствуют. Начальная стадия развития карциномы характеризуется большим процентом выздоровления. Условием для этого является своевременная и корректная терапия.
2. Вторая стадия карциномы почки. Поведение злокачественных клеток не отличается на данном этапе от первой стадии. Метастазирования все еще не происходит, клетки образования не покидают пределы пораженных тканей почек. Отличается размер опухоли, который начинает превышать семь сантиметров.
3. Третья стадия. Новообразование не выходит за границы почечной оболочки. Данный этап разделяется на два подвида в зависимости от дальнейшего развития событий. В первом патология поражает почечную или полую вену, а во втором варианте происходит метастазирование в лимфоузлы пазухи почек.
4. Четвертая стадия. На заключительном этапе развития карциномы происходит распространение патогенных клеток за пределы органа.
Причины
До сегодняшнего дня медики не могут с точностью определить причины образования карциномы почек. Большинство специалистов высказывают предположение, что развитие патологии обусловлено совокупностью множества факторов. Так, среди возможных причин появления карциномы называют:
1. Наследственность. Риск появления карциномы возрастает, если кто-то из близких родственников болел данной патологией. Это обусловлено генетическим нарушением на уровне хромосом. Папиллярная разновидность рака почек считается приобретенной на генетическом уровне.
2. Травмирование почек. Данное явление может спровоцировать активное размножение злокачественных клеток, образующих основу опухоли.
3. Прием некоторых препаратов. Продолжительный прием определенных лекарственных средств может спровоцировать ускоренный рост новообразования.
4. Продолжительный диализ может стать причиной образования кист, которые со временем способны преобразоваться в опухоль.
5. Контакт с растворителями органического происхождения. Научно доказано, что непосредственная работа с асбестом и кадмием способна стать причиной карциномы.
6. Курение. Никотин пагубно действует на ткань почек. Статистика ясно дает понять, что большинство пациентов с карциномой – курильщики.
7. Избыточная масса тела. Клеточная карцинома почки часто диагностируется у женщин с лишним весом.
Симптомы
По большей части карцинома выявляется случайным образом при обследовании пациента по другому поводу. Как правило, патология на начальных этапах (до метастазирования) протекает в латентной форме. Выделяются основные, общие и неспецифические симптомы.
К основным признакам почечной карциномы относят:
1. Гематурия, или появление в мочи примесей крови. Количество крови может быть как значительным, так и несущественным. В последнем случае заболевание выявляется при сдаче анализа мочи. Гематурия не сопровождается неприятными ощущениями и появляется с различной периодичностью. Кровотечение развивается на фоне разрушения почечных тканей опухолью.
2. Новообразование в области живота. Выявляется посредством пальпации при существенном увеличении новообразования. У худых людей патология становится различимой еще на ранней стадии карциномы.
3. Болезненность в области поясницы. Как правило, данное явление говорит о распространении метастаз на смежные органы. При выходе за пределы почки, опухоль может нарушить приток крови к нижней полой вене. В результате происходит расширение вен семенного канатика.
Общие симптомы
К общим симптомам (то есть характерных для любых видов рака), относятся:
1. Потеря аппетита.
2. Снижение массы тела.
3. Повышение температуры (до субфебрильной).
4. Анемия.
5. Слабость.
6. Лихорадка.
Неспецифические признаки
К неспецифическим признакам, обусловленным выработкой гормонов и биологически активных веществ, относятся:
1. Повышенный уровень кальция.
2. Подъем артериального давления.
3. Увеличенное количество эритроцитов в крови.
4. Дисфункция печени.
Чтобы выявить карциному почек на ранней стадии, необходимо регулярно сдавать мочу и кровь для исследования, а также проходить УЗИ.
Диагностика
Диагностика почечной карциномы в современных условиях не представляется трудной. Лечение назначается онкологами только после тщательно проведенного обследования. Основными методами выявления карциномы являются:
-
Ультразвуковое исследование. Дает возможность определить размеры почек, область поражения и происходящий некроз, кровоизлияния и контуры опухоли. При проведении биопсии также используется УЗИ для контроля иглы.
-
Магнитно-резонансная томография. Выявляется местоположение опухоли, даже в том случае, если размер новообразования не больше двух сантиметров. МРТ определяет глубину прорастания опухоли в почку, а также ее структуру. Кроме того, данный метод показывает наличие метастазированных клеток и тромбов в почечной и полой венах.
-
Рентгенологическое исследование. Проводится с использованием контрастного вещества. Снимок помогает визуализировать опухоль, выявляет изменение контуров и формы почки.
-
Ангиография. Позволяет дифференцировать карциному от кисты, как и рентген выявляет метастазы и тромбы.
-
Урография с контрастом. Определяет функции почек, выявляет признаки онкологического образования.
-
Биопсия. Представляет собой забор патогенных тканей с целью проведения гистологического исследования.
После проведения тщательного обследования определяется разновидность опухоли — карциномы почек в данном случае, ее стадия и ставится окончательный диагноз.
Лечение
Существует ряд факторов, от которых зависит метод лечения:
1. Тип новообразования. Небольшие опухоли, показывающие медленный рост, могут потребовать выжидательной тактики.
2. Состояние пациента. В некоторых ситуациях, при тяжелых сопутствующих заболеваниях может быть недопустимо хирургическое вмешательство.
3. Возраст пациента.
4. Стадия развития карциномы. На последней стадии патологии хирургическое удаление опухоли и метастаз не проводится.
Для лечения почечно-клеточной карциномы почки используются следующие методики:
1. Хирургическое удаление. Это наиболее эффективный способ борьбы с опухолью. Удаление может производиться как с сохранением органа, так и полностью устранив почку. Операция проводится как лапароскопическим, так и открытым методом.
2. Химиотерапия. Данный метод малоэффективен при почечной карциноме. Им пользуются, когда исключается возможность лечения карциномы почки хирургическим путем.
3. Лучевая терапия. Как и химиотерапия, лучевая в отношении почечной карциномы малоэффективна. Чаще всего она назначается в качестве обезболивающего средства, когда произошло метастазирование костных структур и головного мозга.
4. Иммунотерапия. Проводится с использованием интерферона-альфа. Имеет наименьшее количество возможных побочных эффектов.
5. Лечение гормонами. Успех терапии составляет всего 5-10%. Применяется в основном с целью снижения интенсивности роста опухоли.
Прогноз при карциноме почки
Прогноз на выживаемость при почечной карциноме напрямую зависит от стадии, на которой патология была выявлена. Так, на первой стадии вероятность полного выздоровления составляет 81%, на второй – 74%, на третьей – 53%, а на четвертой — всего лишь 8%.
В 53% случаев при условии получаемого лечения пациенты проживают 5 лет, в 43% — 10 лет. При отсутствии лечения метастазы станут причиной некроза и сильнейшей интоксикации организма. На заключительной стадии происходит отказ всех органов и систем.
<index>
Рак почки или опухоль злокачественного характера – патология, развивающаяся из одной клетки, которая начинает бесконтрольное деление. Скопление новых клеток расширяется и распространяется в соседние органы, лимфоузлы. Метастазы могут быть как ближнего, так и дальнего типа, образовываются они при наличии неблагоприятных факторов и локализуются в разных частях внутренних органов. Опухоль почечно-эпетелиального типа находится в поверхностном эпителии почки, но также карцинома может располагаться в чашечно-лоханочной системе почки.
Что такое папиллярный рак?
Папиллярный рак почки – злокачественное образование, развивающееся из клеток ткани, выстилающих лоханку и мочеточник органа. Сосочковый (еще одно название патологии) рак, относимый к нетипичному виду, характеризующийся предельно медленным ростом за счет слабого кровоснабжения узла и потому клиническая картина развития считается благоприятной. Но при всех факторах, онкологическое заболевание имеет высокий риск динамического развития и смертельного исхода для пациента, потому требует немедленного начала лечения.
Гистологическая разновидность характерна проявлениями гематурии и болями в пояснице различной интенсивности. Почечно-лоханочная аденокарцинома диагностируется инструментальными методами обследования, радикальным лечением является нефруэректомия, при дессиминации применяется химиотерапия.
Первичные опухоли: определение понятия
Первичные опухолевые патологии почечного характера следует различать так:
- Почечно-клеточный рак, развиваемый из эпителия канальцев и собирательных трубочек (ПКР) – это заболевание, встречающееся в 2-3% всех злокачественных новообразований. Заболевание чаще встречается: у мужчин, жителей городов, в возрасте 50-70 лет. Но иногда заболевание встречается у маленьких детей и подростков. Несмотря на статистику ежегодного прироста заболевших пациентов, наблюдается увеличение выживаемости при диагностируемом раке папиллярного типа. Причиной называют широкое применение новых диагностических методов, способствующих своевременному выявлению патологии, обнаружению заболевания на ранней стадии, что способствует полному исцелению от заболевания.
Важно! Сегодня более четверти всех больных папиллярным раком обращаются при наличии метастазирования. Хирургическое лечение в этом случае не отличается достаточной эффективностью и при удалении локализованных участков почечно-клеточной патологии, пациенты обращаются с метастазами отдаленного характера.
- Злокачественные патологии собирательной системы органа (лоханки, чашек), представляемые переходноклеточным типом.
Отличительными чертами ПКР от злокачественных патологий переходноклеточного типа являются: непредсказуемость течения, учащенное развитие паранеопластических синдромов, стойкость к лучевой-, химиотерапии и восприимчивость к иммунотерапии.
Рекомендуем к прочтению:Симптомы лекарственного поражения почек и лечение
Важно! Постановка диагноза папиллярный рак почки – не приговор! При ПКР много случаев длительного (десятки лет) стабильного течения процесса развития метастаз, частые случаи спонтанных регрессий метастазирования без целенаправленного лечения.
Симптомы заболевания
Любая патология не имеет явных признаков до тех пор, пока не принимает угрожающих размеров или не прорастает метастазами в соседние ткани, органы. И почечно-клеточная карцинома не исключение. Только при развитии патологии пациент может почувствовать симптомы заболевания:
- Постоянные боли тянущего характера в области поясницы.
- Гематурия (основной признак) – появление крови в моче, при этом урина приобретает цвет от алого до темно-бурого.
- Чувство дискомфорта «распирания» поясницы.
- Потеря аппетита или резкое снижение веса при обычном режиме питания.
- Лихорадочное состояние с небольшим повышением температуры.
- Сильнейшее чувство слабости.
В большинстве случаев имеет место стандартная триада раковых симптомов: боль, кровь в моче, опухоль, заметная при пальпировании. Такие симптомы обозначают, что рак уже перешел в среднюю или тяжелую стадию, подтверждением чему служат дополнительные признаки в виде артериальной гипертензии, похудания.
Важно! Метастазы при карциноме распространяются гематогенно или лимфогенно, чаще всего адеокарцинома прорастает в легкие, кости, печень, мозг и кости.
Формы и классификация почечной онкологии
Форма раковой опухоли может быть единичной (один узел) и множественной (наличие нескольких очагов онкологических опухолей). Классифицируется же заболевание по следующим признакам:
- По свойствам опухолевого образования:
- Ta – неинвазивная опухоль, характерной особенностью которой является образование в поверхностном слое эпителия, без прорастания в пластинку слизистой оболочки.
- Tis – локализация опухоли в толщине слизистой оболочки лоханки и мочеточника.
- Т1 – рак прорастает в слой нижнего эпителия, расположенный под слизистой оболочкой.
- Т2 – метастазы заметны в мышечных слоях почечной лоханки.
- Т3а – метастазирование задевает жировой слой почки или мочеточника.
- Т4 – прорастание метастаз в соседние органы.
- По распространению в лимфоузлы:
- N3 – метастазы имеют размеры менее 5 см;
- N2 — метастазы одиночного или множественного типа размером 2-5 см;
- N1 – метастазы или вторичные опухолевые очаги локализованы в одном лимфатическом узле и размер их менее 2см;
- N0 – лимфоузлы близлежащего порядка не имеют признаков метастаз;
- По локализации метастаз:
- MX – прорастания отдаленного характера, распространяющиеся в легкие, мозг, печень, кости;
- M0 – отсутствие прорастаний отдаленного типа;
- M1 – отдаленные метастазы есть.
Опухоли разделяются по гистопатологическим дифференцировкам:
- GX – степень дифференциации не определяется;
- G1 – высоко дифференцированное образование;
- G2 – умеренно дифференцированная опухоль;
- G3 – низкодифференцированная опухоль;
- G4 – патология недифференцированного типа.
Важно! Высоко дифференцированная опухоль – это образование, сохранившее достаточное количество здоровых клеток и тканей, метастазирование медленное, долговременное. Низкая дифференциация – это патология с минимальным сохранением здоровых клеток и тканей, быстрым разрастанием в соседние и отдаленные органы. Таким образом, частый диагноз g2 – это умеренное сохранение (среднее) здоровых клеток и тканей в опухоли и среднее по скорости разрастание метастаз. Динамика зависит от факторов возраста, пола и стадии онкологического заболевания пациента в каждом индивидуальном случае.
Причины развития патологии

Медики определяют в качестве основных факторов образования рака генетику и наследственность. Кроме того, папиллярная разновидность почечной онкологии может появиться при:
Рекомендуем к прочтению:Причины опущенной почки: симптомы и лечение
- избыточном приеме анальгетиков, диуретиков;
- постоянном воздействии паров химических веществ, облучении;
- избыточном весе;
- табакокурении, употреблении алкоголя.
Карцинома часто возникает на фоне длительного гемодиализа, иммунодефиците, сахарном диабете, повышенном АД, наличии воспалительных острых или хронических процессов в почках.
Диагностика и лечение

Постановка диагноза требует:
- сбора анамнеза, включая ощущения пациента, наличие онкологических заболеваний у родственников;
- забор анализов общего назначения: кровь, моча;
- инструментальное обследование: УЗИ, КТ, МРТ и другие.
Важно! Данный тип рака допускает только хирургическое лечение. Это может быть как резекция, нефроуретэректомия лапароскопического характера, так и открытая радикальная операция. Вариант вмешательства определяет только специалист на основании течения, динамики болезни, развития метастаз и других жизненно важных показателей.
Папиллярный тип саркомы малочувствителен к химиотерапии из-за быстрого деления клеток, убиваемых токсическими веществами. Иммунотерапия имеет большую эффективность, поэтому часто применяется в качестве сопутствующего лечения, особенно, если пациент имеет отдаленные вторичные очаги роста опухоли.
Профилактические меры онкологии почек просты: достаточно следить за питанием, образом жизни, вовремя проходить обследование и стараться отказаться от вредных привычек. Что касается прогнозов выживаемости, то статистические данные таковы:
- 1 стадия рака – выживает 90% пациентов;
- 2 стадия – выживает 70% пациентов;
- 3 стадия онкологии – выживает 50-55% больных;
- 4 стадия с пятилетним анамнезом выживает не более 10% пациентов.
Цифры пугающие, поэтому крайне необходимо вовремя диагностировать заболевание, пока метастазирование не развилось в другие органы. При этом стоит учитывать медленную динамику заболевания, что поможет подобрать правильный курс лечения и полностью исцелиться от болезни. Однако, средняя скорость развития никак не должна влиять на визит к доктору: более 78% пациентов обращаются на III, IV стадии заболевания, когда медицина практически бессильна.
</index>Используемые источники:
- https://sibac.info/journal/student/28/104454
- https://medbe.ru/materials/pochka-pochechno-kletochnyy-rak/svetlokletochnaya-i-papillyarnaya-kartsinoma-pochki/
- https://onko.guru/termin/pochechno-kletochnyj-rak.html
- https://fb.ru/article/379486/kartsinoma-pochki-stadii-prichinyi-diagnostika-i-lechenie
- https://lecheniepochki.ru/zabolevaniya/rak-pochek/papillyarnyj-rak-pochki.html