Нефропатия – это повреждение ткани (паренхимы) и клубочкового аппарата почек, связанное с разными причинами. Проявляется повышением артериального давления, отеком конечностей, изменением свойств мочи – ее плотности, цвета, прозрачности. Симптоматика зависит от степени нарушения фильтрующей функции почек. К провокаторам относятся разнообразные причины, начиная эндокринными нарушениями и заканчивая хроническим отравлением ядами или лекарствами.
Содержание
Первичные и вторичные причины
Нефропатия – группа урологических болезней, вызванных поражением системы канальцев и паренхимы почек. Нарушение фильтрационной функции органов ведет к отравлению организма продуктами жизнедеятельности, которые перестают удаляться с мочой. За очищение крови от азотистых веществ, белковых компонентов и кислот отвечают нефроны – структурные элементы клубочкового аппарата.
В нефрологии различают 2 формы нефропатии:
- врожденная – вызвана нарушениями во внутриутробном развитии, аномалиями мочевыделительной системы;
- приобретенная – возникает на фоне вторичных болезней или воздействия провоцирующих факторов.
Первичная нефропатия у ребенка возникает в 4 раза реже, чем вторичная. Появляется вследствие нарушения обмена кальция, фосфора, белков и других веществ. Вторичные нефропатии являются осложнениями других заболеваний и патологических состояний.
Факторы, провоцирующие заболевание:
- радиационное воздействие;
- отравление солями металлов;
- злоупотребление медикаментами;
- беременность;
- аномалии мочевых протоков;
- нарушение метаболизма;
- хронический гломерулонефрит;
- опухоли в почках;
- чрезмерное потребление алкоголя;
- несбалансированное питание;
- наследственная предрасположенность.
В своем течении заболевание проходит 4 стадии – компенсированную, субкомпенсированную, декомпенсированную и терминальную.
При нефропатии почечная паренхима повреждается, из-за чего сокращается количество работоспособных нефронов. Нарушение фильтрации крови в почках сопровождается интоксикацией. Чем сильнее повреждается клубочковый аппарат, тем более выраженной становится болезнь.
Виды нефропатий и их симптомы
При постановке диагноза используется классификация нефропатии по провоцирующему фактору. Согласно статистике, диабетическая форма болезни встречается в 3 раза чаще остальных. Ею страдают до 20% пациентов с сахарным диабетом.
Диабетическая
Патология почек возникает при сахарном диабете обоих типов. Сопровождается патологическими изменениями в клубочках и почечных сосудах, что приводит к:
- рубцеванию паренхимы;
- снижению скорости фильтрации крови;
- хронической недостаточности почек.
Основная причина болезни – недостаточная компенсация нарушений углеводного обмена, из-за которой снижается тонус сосудов в клубочковом аппарате.
Симптомы нефропатии:
- выделение белка с уриной;
- эпизодическое повышение АД;
- отек конечностей;
- анемия;
- интоксикация.
Токсическая
Токсическая нефропатия почек – следствие отравления ядами. Ведет к омертвению паренхимы, почечных клубочков. Дисфункция органов проявляется:
- отеком конечностей;
- одутловатостью лица;
- гематурией (кровь в моче);
- хронической усталостью;
- тошнотой;
- прекращением мочевыделения.
Запоздалое лечение ведет к острой недостаточности почек, замедлению сердечного ритма и отеку легких.
Дисметаболическая
Диагностируется преимущественно у детей с нарушением обмена органических или неорганических веществ. Проявляется повышенным камнеобразованием в урине, которое ведет к разрушению почечной ткани. В зависимости от биохимического состава конкрементов выделяют такие типы болезни:
- оксалатно-кальциевая;
- цистиновая;
- оксалатная;
- уратная;
- смешанная.
Проявляется помутнением мочи, резями при мочеиспускании, кожными высыпаниями, энурезом, почечными коликами.
При беременности
Нефропатия у беременных является одной из форм токсикоза. На поздних сроках гестации иногда встречаются неуточненные почечные заболевания, вызванные:
- нефритом;
- гипертонической болезнью;
- гестационным пиелонефритом.
Проявляется протеинурией (белок в моче), повышением АД и отеками. В зависимости от выраженности симптоматики выделяют 3 степени болезни. Нефропатия 1 степени характеризуется несущественным повышением АД. 2 стадия сопровождается отеком конечностей, одышкой, метеоризмами, жаждой.
Нефропатия беременных опасна преэклампсией – неспособностью материнского организма обеспечить нормальное развитие плода.
Лекарственная
Медикаментозная или лекарственная нефропатия – дисфункция почек, вызванная нефротоксическими препаратами:
- антибиотиками (цефалоспорины, тетрациклины, фторхинолоны);
- нестероидными противовоспалительными препаратами (НПВП);
- антистафилококковой и противокоревой вакцинами;
- диуретиками;
- антигипертензивными средствами.
Патология ведет к повреждению гломерул (почечных клубочков), паренхимы, канальцев. Наиболее вероятные осложнения – почечная недостаточность, остеопороз, аритмия.
Контраст-индуцированная
Нарушение функций клубочкового аппарата вызывают рентгеноконтрастные вещества, которые используются при аппаратных обследованиях.
Основные признаки контраст-индуцированной нефропатии:
- одутловатость лица;
- уменьшение суточного выделения мочи;
- отсутствие аппетита;
- сонливость.
У 70% пациентов болезнь никак себя не проявляет. В 7 из 10 случаев расстройства мочеиспускания возникают только при массовой гибели нефронов.
Паранеопластическая
Паранеопластическая нефропатия – разрушение фильтрующего аппарата почек, вызванное онкологическими болезнями и аутоиммунными реакциями. К характерным симптомам относятся:
- постоянная усталость;
- сухость во рту;
- тупые боли в пояснице;
- пенистость мочи;
- лихорадка.
Заболеванию подвержены люди с почечно-клеточной карциномой, раком желудка, яичников, крови.
Анальгетическая
Это одна из форм лекарственной нефропатии, вызванная приемом обезболивающих. Прием 1 г ненаркотических анальгетиков в сутки в течение 2-3 лет в 100% случаев ведет к поражению почек. Заболевание провоцируют:
- Ибупрофен;
- Кеторолак;
- Индометацин;
- Ацетилсалициловая кислота и т.д.
Ишемическая
Возникает преимущественно у пожилых людей с сердечно-сосудистыми болезнями:
- гипертензией;
- атеросклерозом;
- вегетососудистой дистонией;
- сердечной недостаточностью.
Долгое время нефропатия протекает малосимптомно. На серьезные повреждения паренхимы и почечных клубочков указывают позывы в туалет ночью, снижение работоспособности, отсутствие аппетита, запах аммиака изо рта.
Гипертензивная (гипертоническая)
К проявлениям гипертонической нефропатии относятся:
- позывы в туалет ночью;
- головные боли;
- дискомфорт в пояснице;
- сухость слизистых;
- запах аммиака изо рта.
Повышение АД ведет к расширению и повреждению стенок почечных сосудов, что становится причиной замещения паренхимы фиброзной тканью.
Алкогольная
Хроническое заболевание возникает из-за токсического действия на почки этанола, который содержится в спиртных напитках. Диагностируется преимущественно у людей, страдающих алкоголизмом. Выделяют 3 формы болезни:
- латентная;
- гипертензивная;
- нефротическая.
При длительном течении отмечаются:
- гинекомастия у мужчин;
- боль в правом подреберье;
- краснота ладоней;
- повышение АД;
- разбитое состояние.
Подагрическая
Нефропатия возникает у 35-70% пациентов, страдающих подагрой. Появляется из-за метаболических нарушений. Избыточное выделение мочевой кислоты ведет к дисфункции почек, которая проявляется:
- интенсивными болями в пояснице;
- расстройством мочеиспускания;
- уменьшением диуреза;
- почечными коликами;
- напряженностью мышц брюшины.
На рост концентрации мочевой кислоты указывает бурый цвет мочи.
Сосудистая
Ишемическая болезнь почек или сосудистая нефропатия – поражение почечных сосудов, сопровождающееся нарушением кровоснабжения органов. Возникает на фоне атеросклероза. На сосудистую нефропатию указывают:
- повышение АД;
- тошнота;
- кожные высыпания;
- увеличение креатинина в крови;
- боль в животе;
- помутнение мочи.
В 8 из 10 случаев заболевание выявляют случайно при лабораторном исследовании крови или мочи.
Миеломная
Миеломная нефропатия – дисфункция почек, вызванная закупоркой почечных клубочков и канальцев аномальными белками (парапротеинами). Они оказывают повреждающее действие на ткани, что ведет к сморщиванию органов, нарастанию почечной недостаточности. На миеломную нефропатию указывают:
- протеинурия;
- отеки конечностей;
- острая почечная недостаточность;
- нарушение диуреза.
Мембранозная
Эта форма нефропатии встречается преимущественно у взрослых. Характеризуется воспалением и утолщением мелких почечных капилляров. Это приводит к нарушению кровообращения и фильтрации крови.
Симптомы нефропатии:
- увеличение веса;
- плохой аппетит;
- пенистая моча;
- отек лодыжек;
- бессонница.
Патология чревата тромбозом сосудов, увеличением концентрации холестерина в крови.
IgA-иммунная
Болезнь Берже, или IgA-нефропатия, – инфекционно-аутоиммунное поражение клубочкового аппарата почек. Сопровождается отложением патологических иммунных комплексов в почечных тканях и гломерулах, что приводит к:
- появлению в моче белка и крови;
- почечной недостаточности.
Возникает на фоне ЛОР-заболеваний, врожденных болезней, аутоиммунных сбоев, патологий ЖКТ. Проявляется болевым синдромом, уменьшением количества мочи, повышением АД.
Эндемическая
Балканская, или эндемическая, нефропатия – невоспалительное заболевание почек, вызванное утолщением нефронов и расширением клубочков. Ведет к разрастанию соединительной ткани, вследствие чего нарушаются функции почек.
Нефропатия проявляется неспецифическими симптомами:
- боль в пояснице;
- ухудшение аппетита;
- медный оттенок ладоней;
- бледность кожи;
- увеличение мочеотделения;
- артериальная гипертензия.
Патология встречается преимущественно у сельских жителей Балканского полуострова – Румынии, Болгарии, Хорватии и т.д.
Калийпеническая
Уменьшение концентрации калия в крови (гипокалиемия) приводит к ощелачиванию мочи и калийпенической нефропатии. К симптомам болезни относятся:
- гипертония;
- учащенное мочеиспускание;
- протеинурия;
- усиленное мочеобразование.
Нефропатия характеризуется поражением почечных канальцев и разрастанием соединительной ткани. Лабораторно проявляется уменьшением плотности мочи.
Рефлюкс-нефропатия
Заболевание относится к группе хронических нефритов, сопровождающихся сморщиванием почки. Изменения в органах вызваны обратным током инфицированной мочи в чашечно-лоханочную систему.
Рефлюкс-нефропатия сопровождается такой симптоматикой:
- ночные позывы в туалет;
- слабость;
- бледность кожи;
- расстройства мочеиспускания.
В 40% случаев рефлюксная нефропатия диагностируется у детей младшего возраста.
Врожденная
Генетическая, или врожденная, нефропатия – следствие мутации генов. Не всегда является наследственной, так как изменения в генетическом аппарате нередко провоцируются болезнетворными грибками, вирусами или бактериями. К этой группе относятся:
- поликистоз;
- нефронофтиз Фанкони;
- фосфат-диабет;
- синдром де Тони.
Клинически патология проявляется интоксикацией, болями в животе и пояснице, расстройством мочеиспускания.
Смешанного генеза
Нефропатия имеет сложный механизм зарождения, так как провоцируется сразу несколькими причинами. В нефрологии чаще встречаются болезни почек, вызванные:
- аутоиммунными сбоями и инфекцией;
- застоем крови и атеросклерозом;
- гипертонией и сахарным диабетом.
Другие варианты нефропатий
К наиболее редким формам нефропатии относятся:
- тубулоинтерстициальная;
- анальгетическая;
- семейная;
- оксалатная.
Для всех типов характерно постепенно снижение работоспособности почек, которое ведет к скоплению ядов в крови. Интоксикация влияет на функции органов других систем, провоцируя осложнения.
Диагностика
При типичных признаках нефропатии надо обратиться к нефрологу или урологу. Для оценки состояния почек назначаются:
- биохимический анализ мочи и крови;
- клинический анализ мочи;
- УЗИ почек;
- экскреторная урография;
- УЗДГ почечных сосудов.
В ходе обследования врач отличает нефропатию от пиелонефрита, гидронефроза, гломерулонефрита, почечной недостаточности.
Лечение нефропатии почек
Особенности терапии зависят от факторов, вызвавших дисфункцию почек. Лечение проводится в 2 этапа:
- устранение фонового заболевания;
- купирование симптоматики и поддержание работоспособности выделительной системы.
Пациентам рекомендован строгий постельный режим, диета и прием медикаментов. Обычно в терапию включаются:
- спазмолитики – Ниспазм, Дроспа форте;
- диуретики – Фурон, Арифон;
- ингибиторы АПФ – Хинаприл, Эналаприл;
- препараты с белком и аминокислотами – L-аргинин, Клималанин;
- антибиотики – Заноцин, Аугментин.
При необратимом нарушении работы почек показана трансплантация органа.
Осложнения и прогноз
Неправильное и запоздалое лечение сопровождается необратимыми изменениями в клубочковом аппарате и паренхиме. К вероятным последствиям нефропатии относятся:
- пиелонефрит;
- цистит;
- железодефицитная анемия;
- артериальная гипертензия;
- сердечная и почечная недостаточность.
На стадии компенсации и субкомпенсации прогноз благоприятный. Но если болезнь достигает терминальной стадии, предупредить гибель человека практически невозможно.
Профилактика
Чтобы избежать необратимых изменений в структуре и работе почек, следует:
- своевременно лечить инфекции;
- контролировать содержание сахара в крови при диабете;
- сбалансированно питаться;
- избегать контакта с летучими химикатами;
- принимать медикаменты только по назначению врача.
Своевременное выявление и терапия восстанавливают трудоспособность человека и функции почек. Поэтому при первых признаках нездоровья мочевыделительной системы нужно обращаться к нефрологу.
 Основные симптомы:
Основные симптомы:
Нефропатия – патологическое состояние, которое характеризуется поражением клубочкового аппарата и паренхимы почек. Как следствие, функциональность органа существенно снижается, что может стать причиной прогрессирования опасных осложнений. Этиология недуга довольно разнообразная. Стоит отметить, что нефропатия почек прогрессирует медленно и на ранних этапах развития симптомы могут не проявляться. Поэтому сам человек даже не догадывается, что у него развивается такая опасная патология.
Онлайн консультация по заболеванию «Нефропатия». Задайте бесплатно вопрос специалистам: Уролог.
На поздних стадиях недуга проявляется специфическая симптоматика. Первые признаки развития нефропатии – слабость и быстрая утомляемость, постоянное чувство жажды. Дальнейшие специфические симптомы напрямую зависят от вида недуга, поразившего больного.
При прогрессировании нефропатии очень сильно страдают фильтрационные способности почек. Также стоит отметить, что пациенты, у которых наблюдается нарушение функционирования почек, более склонны к различным инфекционным поражениям данного органа. Нефропатия может начать прогрессировать у человека из любой возрастной категории. Не исключено развитие дисметаболической нефропатии у детей.
Этиология
- наличие метаболических нарушений (сахарный диабет, подагра и прочее);
- отравление организма человека тяжёлыми металлами;
- длительное употребление некоторых фармацевтических средств, таких как антивоспалительные, анальгетики и противосудорожные;
- вынашивание ребёнка;
- воздействие радиации на тело человека;
- наличие внепочечных новообразований доброкачественного и злокачественного характера;
- производственная и бытовая интоксикация;
- аномалии развития почек и мочевыделительных путей и прочее.
Виды
Одним из часто встречающихся видов недуга является дисметаболическая нефропатия. Она подразделяется на несколько подвидов:
- оксалатно-кальциевая невропатия. Чаще встречается такая дисметаболическая нефропатия у детей;
- оксалатная. Первые признаки недуга проявляются в любом возрасте (даже у новорождённых). Если не лечить патологию, то есть высокий риск развития мочекаменной болезни;
- фосфатная. Основная причина прогрессирования – хроническая инфекция мочеполовой системы;
- уратная. Бывает как первичная, так и вторичная;
- обменная нефропатия с участием цистина.
Также в медицине выделяют следующие разновидности нефропатии:
- диабетическая нефропатия;
- нефропатия беременных;
- токсическая нефропатия;
- подагрическая нефропатия;
- миеломная нефропатия;
- Iga нефропатия.
Диабетическая форма
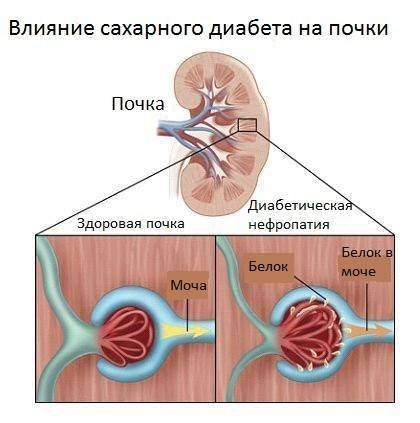 Нефропатия почек при диабете
Нефропатия почек при диабете
Диабетическая нефропатия характеризуется одновременным поражением обеих почек, что приводит к нарушению их функционирования. Основная причина недуга – сахарный диабет. Диабетическая нефропатия прогрессирует медленно на фоне сахарного диабета. Симптомы проявляются постепенно. Клиницисты выделяют 5 стадий диабетической нефропатии:
- асимптоматическая. Никаких симптомов нет. Выявить наличие патологии можно только посредством проведения анализов;
- начальные структурные изменения. Обращение крови в почках повышается, также как и клубочковая фильтрация;
- пренефротическая. Концентрация микроальбумина возрастает до 300 мг/сутки, но при этом выраженной протеинурии нет. Кровообращение и клубочковая фильтрация нормализуется. У некоторых пациентов возможно незначительное повышение АД;
- нефротическая. АД повышено постоянно. В урине появляется белок. Фильтрация, а также обращение крови, снижается. У человека наблюдается повышение СОЭ и холестерина. Появляются отеки;
- уремическая. Фильтрационная функция почек в значительной мере снижается, что становится причиной накопления в крови мочевины и креатинина. Уровень белка ещё больше снижается, из-за чего увеличивается отёчность. АД может повышаться до критических показателей. Практически во всех клинических случаях данная стадия диабетической нефропатии постепенно переходит в почечную недостаточность.
Нефропатия беременных
Нефропатия беременных является одним из наиболее опасных осложнений во время вынашивания плода. Причины прогрессирования этого состояния до конца не изучены. В группе риска находятся молодые девушки, а также те, кто регулярно употребляет алкоголь и курит сигареты.
Нефропатия беременных чаще диагностируется во второй половине беременности. У пациентки повышается АД до высоких цифр, появляются отеки и протеинурия. Если своевременно не провести адекватное лечение нефропатии беременных, то велика вероятность выкидыша. Женщин с таким диагнозом врачи наблюдают в стационарных условиях, чтобы постоянно мониторить их состояние.
Стоит также отметить, что нефропатия беременных не является редким патологическим состоянием. В последнее время случаи прогрессирования недуга значительно участились.
Токсическая форма
Токсическая нефропатия прогрессирует после отравления организма различными ядовитыми веществами. Первый симптом – болевые ощущения в месте проекции почек. Далее клиническая картина токсической нефропатии дополняется такими признаками:
- отёчность;
- олигурия;
- анурия;
- кровь в урине;
- белок в урине и азотистые основания.
Важно как можно скорее провести лечение токсической нефропатии, так как на её фоне может развиться острая почечная недостаточность.
Подагрическая форма
Основа прогрессирования подагрической нефропатии – ускоренное формирование мочевой кислоты при замедленном её выведении из тела. Как следствие, вещество постепенно накапливается в кровяном русле и в почках формируются ураты. Если подагрическая нефропатия будет и дальше прогрессировать, то это приведёт к деформации тканей почек. Выделительная и фильтрующая способности существенно снизятся.
Миеломная форма
Основные проявления миеломной нефропатии – выраженная протеинурия и постепенное развитие почечной недостаточности. Стоит отметить, что при данной форме все признаки, указывающие на нефропатию, отсутствуют. Но при этом наблюдается диспротеинемия и гиперпротеинемия. Также часто у пациентов с таким диагнозом выявляют нефронекроз.
Iga нефропатия
Особенностью Iga нефропатии является макро- или микрогематурия в сочетании с протеинурией. Как правило, недуг начинает прогрессировать через несколько дней после острого недуга верхних дыхательных воздухоносных путей.
Также при Iga нефропатии наблюдается гипертермия, артериальная гипертензия, нефритический синдром, болевые ощущения в поясничной области, дизурические явления. Iga нефропатия также характеризуется рецидивирующим течением.
Более редко диагностируют:
- наследственную нефропатию;
- семейную;
- паранеопластическую;
- тубулоинтерстициальную;
- анальгетическую;
- эндемическую;
- гипертоническую;
- мембранозную;
- рефлюкс;
- контраст индуцированную;
- лекарственную.
Симптоматика
На ранних этапах прогрессирования недуга симптомов может совершенно не наблюдаться. Но по мере его развития проявляются такие тревожные признаки:
- чувство жажды;
- слабость;
- повышенная утомляемость;
- головная боль;
- болевые ощущения в месте проекции почек.
На поздних стадиях клиническая картина дополняется такими признаками:
- видимая отёчность тканей;
- сосудистое давление возрастает;
- в урине появляются белковые структуры;
- возможно проявление симптоматики пиелонефрита, в случае проникновения инфекционных агентов в орган.
Диагностика
Стандартный план диагностики включает в себя:
- УЗИ почек;
- проведение специфических тестов на кальцификацию в моче;
- биохимическое исследование урины;
- анализ мочи. Даёт возможность выявить кристаллы солей.
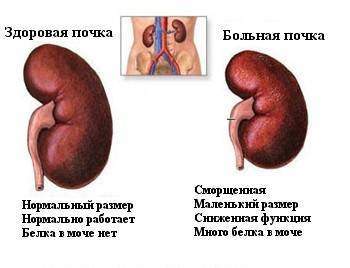 Сравнение здоровой и больной почек
Сравнение здоровой и больной почек
Лечение
План лечения разрабатывается только после того, как будет точно установлен вид патологии, который поразил человека.
Диабетическая нефропатия на первой и второй стадии не требует специфического лечения, необходимо только поддерживать концентрацию сахара в крови в пределах нормальных значений. Так как патология прогрессирует на фоне сахарного диабета, важно соблюдать специальную диету. Также часто врачи прибегают к введению ингибиторов АПФ, а также гемодиализу. Если все эти мероприятия не являются эффективными, врачи могут прибегнуть к трансплантации органа.
Лечение нефропатии беременных проводится только в стационарных условиях. Терапия следующая:
- строгий постельный режим;
- препараты с повышенным содержанием белка;
- диуретики;
- антиагреганты;
- препараты калия;
- гипотензивные средства;
- спазмолитики.
Лечение токсической формы проводится при помощи форсированного диуреза, промывания желудка, гемосорбции, плазмафереза, гемодиализа и прочее. После того как нормализуется гемостаз, врачи начнут проводить противошоковые мероприятия.
Основные принципы лечения дисметаболических нефропатий:
- нормализация своего образа жизни;
- диетическое питание;
- медикаментозная терапия. Для лечения недуга назначают витамин Е, витамин А, витамин В6, димефосфон и прочее.
Лечение при подагрической форме в первую очередь направлено на устранение основного недуга – подагры, после чего проводится дальнейшая терапия:
- употребление большого количества жидкости;
- план лечения обязательно дополняется мочегонными;
- гипотензивные препараты;
- антибиотики (в случае присоединения инфекционных агентов).
Все ли корректно в статье с медицинской точки зрения?Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Читать нас на Яндекс.Дзен
Заболевания со схожими симптомами:Джозеф Аддисон
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
К какому врачу обратиться
При подозрении на такое заболевание, как «Нефропатия» нужно обратиться к врачам:
Нефролог – это врач, имеющий профессиональную подготовку в области диагностики, лечения различных болезней почек и их профилактики.Читать подробнее >>>
Лучшие Нефрологи Москвы
Маркина Елена Александровна90отзывовСегельман Виктор Соломонович77отзывовЛисичко Олег Юрьевич22отзываАртёмов Дмитрий Владимирович9отзывовСоколова Светлана Вадимовна167отзывовВсе Нефрологи Москвы (24)
Терапевт – это специалист широкого профиля, в компетенции которого находятся вопросы ранней диагностики и лечения многих заболеваний.Читать подробнее >>>
Лучшие Терапевты Москвы
Беляева Ольга Анатольева26отзывовИванов Виктор Зосимович23отзываГаниман Ирина Ивановна29отзывовЮсупова Нозима Асильевна22отзываИванова Светлана Славовна40отзывовВсе Терапевты Москвы (474)
Уролог – врач, проводящий диагностику, лечение и профилактику заболеваний органов мочевой системы мужчин и женщин, а также половой системы мужчин.Читать подробнее >>>
Лучшие Урологи Москвы
Брико Елена Михайловна64отзываСтанчев Дмитрий Николаевич132отзываДавидьян Валерий Арцвикович162отзываОганесян Смбат Мартиросович135отзывовСвятухин Кирилл Юрьевич79отзывовВсе Урологи Москвы (317)</ul>Приглашаем врачей
Приглашаем практикующих врачей c подтвержденным медицинским образованием для онлайн консультирования посетителей сайта.
<index>
Нефропатия почек является опасным заболеванием, в результате развития которого происходит разрушение их клубочкового аппарата. Поражается паренхима органа. Природа происхождения болезни может быть самой различной, и во многом зависит от образа жизни человека, столкнувшегося с данным недугом, его среды проживания, условий труда, наличия сопутствующих заболеваний внутренних органов.
Что такое нефропатия? Необходимо понимать, что в большинстве случаев нефропатия это последствия уже имеющихся болезней, которые нарушают стабильную работу почек, негативно воздействуют на состояние кровеносных сосудов данного органа, методично разрушают его ткани. Причины развития нефропатии вызываются следующими патологиями и рядом негативных факторов:
- сахарный диабет (данное заболевание характеризуется высокой концентрацией глюкозы в крови, микроскопичные кристаллы которой засоряют сосуды почек, изнашивают их, разрушают и нарушают кровеносное питание органа);
- интоксикация химикатами, которая заключалась в единичном случае попадания токсических веществ в организм человека, либо же постоянным воздействием ядов на кровеносную систему и почки;
- тяжелые нарушения обменных процессов (невозможность органами желудочно-кишечного тракта выполнять полноценное усвоение белков, что приводит к накоплению в крови мочевины и азотистых соединений);
- длительное пребывание в районах с повышенным радиационным излучением;
- онкологические процессы в органах мочевыводящей системы, которые нарушают стабильную работу почек;
- состояние беременности (заболевание встречается у женщин, которые изначально имеют истощенный организм, страдают от анемии, не получают достаточно качественное питание);
- хронический пиелонефрит, гломерулонефрит и прочие болезни почек, спровоцированные вялотекущим воспалительным процессом, которые наиболее часто вызывают вторичные нефропатии (большое влияние на развитие болезни имеет попадание в почки инфекционных микроорганизмом, которые способны проникать в орган вместе с кровью).
Независимо от того, какая именно патология спровоцировала возникновение нефропатии, результатом развития болезни всегда является диагностирование у человека почечной недостаточности. Только своевременное устранение вышеперечисленных факторов риска, способно сохранить функциональные возможности органа.
Признаки нефропатии могут не проявляться на протяжении длительного времени. На первых этапах развития болезни человек не ощущает никакой патологической симптоматики. Только после снижения работоспособности почек больной наблюдает у себя проявление заболевания, которое заключается в следующих состояниях организма:
- общая физическая слабость, присутствующая, как в утренние часы, так и в вечернее время суток;
- быстрая утомляемость, возникающая после выполнения простейшей работы или упражнений (уже после нескольких движений больному хочется прилечь отдохнуть, появляется сонливость);
- сильная головная боль, снять которую удается только с помощью сильнодействующих обезболивающих препаратов;
- ноющая боль в поясничном отделе спины, что указывает на обострение воспалительного процесса в тканях почек;
- повышение артериального давления, возникновение внезапных гипертонических кризов (этот симптом нефропатии почек объясняется тем, что тканями органами вырабатывается большое количество веществ, влияющих на тонус артериальных сосудов);
- меняется удельный вес урины (биохимический анализ мочи показывает высокий уровень белка);
- отекают нижние конечности, появляется опухлость лица;
- присутствует чувство сильной жажды, больной пьет воду в больших объемах, но естественный отток мочи в данном случае не происходит (жидкость не выводится почками в связи со снижением их функциональной активности).
Фильтрационная функция почек снижается настолько, что у больного нарастает внутренняя интоксикация организма. По результатам обследования устанавливается нефропатия и хроническая почечная недостаточность начальной стадии.
Нефропатия, как последствие уже имеющегося заболевания, которое повлияло на поражение тканей почек, классифицируется на разновидности исходя из природы ее происхождения. Если у больного обнаружено сразу несколько патологий, негативным образом влияющих на работу почек, то в таком случае диагностируют нефропатию смешанного генеза. Последний тип недуга характеризуется ускоренным прогрессированием и разрушением клубочкового аппарата почки. Рассмотрим более подробно все виды нефропатии.
Диабетическая
Что это такое нефропатия диабетического типа? Это патологическое состояние почек, которое вызвано избытком сахара в крови больного человека. При наличии данной патологии снижается работоспособность одновременно обеих почек. Заболевание прогрессирует достаточно медленно, и во многом зависит от того, насколько успешной была терапия сахарного диабета. В первую очередь разрушаются мельчайшие сосуды почек, провоцируя сосудистую нефропатию, которая исключает нормальное питание больного органа.
В современной урологии выделяют 5 базовых стадий нефропатии диабетического типа, а именно:
- асимптоматическая (внешние признаки заболевания полностью отсутствуют, а обнаружить нарушение функции почек можно только с помощью проведения анализа мочи и венозной крови);
- стадия структурных изменений (в тканях почки отмечается хронический воспалительный процесс, усиливается обращение крови и клубочковая фильтрация, больной ощущает физическую слабость и боль в поясничном отделе спины);
- пренефротическая (уровень микроальбумина в моче увеличивается до показателей 300 мг в сутки и у больного появляются первые признаки протеинурии, периодически повышается артериальное давление);
- нефротическая (артериальное давление повышено круглосуточно, функция фильтрации и кровообращения в тканях почки крайне снижена, биохимический анализ мочи показывает очень высокую концентрацию белка, холестерин и уровень СОЭ также выше среднего);
- уремическая (функция фильтрации вредных веществ снижается до минимума, происходит накопление креатинина и мочевины, развивается острая почечная недостаточность, больной нуждается в прохождении процедуры по очистке крови методом гемодиализа).
Последняя стадия диабетической нефропатии отличается гипертоническими кризами, сильными отеками ног, пальцев рук, лица. Без своевременного оказания медицинской помощи больному угрожает наступление летального исхода.
Нефропатия беременных
Считается одним из наиболее тяжелых и опасных осложнений, которые могут возникнуть в период внутриутробного развития плода. Чаще всего диагностируется на 2 и 3 триместре беременности. Основная причина возникновения патологии заключается в повышении нагрузки на почки. Женская выделительная система вынуждена обеспечивать не только свою стабильную жизнедеятельность, но и будущего ребенка.
Первые признаки данной нефропатии проявляются в виде высокого артериального давления, беременная женщина начинает жаловаться на ноющую боль в пояснице, конечности становятся отечными, а результаты анализа мочи показывают устойчивую протеинурию. Без восстановления фильтрационной функции почек существует большая вероятность отторжения плода или преждевременного начала родовой деятельности. Беременная женщина помещается в стационарное отделение больницы для сохранения ребенка.
Токсическая
Прогрессирует стремительно и пропорционально степени тяжести полученного отравления. Чаще всего развивается после попадания в организм человека химических веществ токсической этиологии, солей тяжелых металлов. Основная симптоматика токсической нефропатии заключается в следующих патологических проявлениях:
- во время мочеиспускания в урине у больного появляются примеси крови, объемы которых напрямую зависят от площади поражения их тканей;
- после биохимического анализа мочи обнаруживается высокая концентрация азотистых и белковых соединений;
- в окружности глаз формируются отеки, воспаляется их слизистая оболочка (затем избыток жидкости начинает скапливаться в области нижних конечностей);
- открывается сильная рвота, нарушается работа органов ЖКТ, появляется головная боль, физическая слабость или полная потеря сознания.
Для того, чтобы токсическая нефропатия не вызвала возникновение необратимых изменений в тканях почек, необходимо начинать лечить больного с первых признаков проявления недуга. В противном случае пациент рискует получить пожизненную зависимость от аппарата искусственной почки.
Метаболическая
Метаболическая нефропатия почек, что это за патология и чем она вызвана? Данное заболевание характеризуется нарушением обменных процессов в организме больного человека. Основная причина возникновения недуга – это отсутствие нормального процесса усвоения белков, которые поступают в ЖКТ вместе с пищей. В таком случае все азотистые соединения пропускаются через ткани почки во время осуществления ее фильтрационной функции.
Орган не справляется с этой нагрузкой и в его структуре происходят постепенные изменения, исключающие стабильную работу в будущем. Если азотистые вещества и мочевина, скопившиеся в крови больного, не будут своевременно выведены с помощью медикаментозных препаратов, то это приведет к деформации структуры почек, а также снижению работоспособности до минимальных пределов.
Инфекционная
Клубочковый аппарат основного органа выделительной системы разрушается под воздействием патогенной микрофлоры. В ткани почек бактериальные микроорганизмы проникают вместе с потоком крови, если в организме человека присутствует очаг хронической инфекции. Особенно часто нефропатия данного вида развивается после перенесенного заболевания верхних дыхательных путей. В особой группе риска находятся люди, которые страдают от таких хронических болезней бактериального генеза:
- хронический тонзиллит;
- воспаление тканей предстательной железы;
- гайморит, синусит, фронтит;
- уретрит, цистит.
Наиболее опасными для почек являются такие болезнетворные микроорганизмы, как золотистый стафилококк, стрептококковая инфекция, синегнойная палочка, возбудитель туберкулеза.
Выше были представлены разновидности нефропатии, которые встречаются в медицинской практике наиболее часто. В тот же момент существуют другие типы патологического состояния тканей почек, вызванные абсолютно другими факторами. В связи с этим выделяют следующие более редкие виды нефропатии почек:
- наследственная, если патология тканей органа передается от поколения к поколению вместе с генетической информацией;
- анальгетическая (развивается после длительного приема обезболивающих препаратов);
- лекарственная (употребление сильнодействующих медикаментов, нарушающих работу почек);
- гипертоническая (болезнь развивается в связи с постоянными гипертоническими кризами, нарушением кровеносного питания почек).
Установление разновидности патологии и причин ее возникновения является залогом того, что лечение нефропатии почек пройдет успешно и врачам удастся предотвратить наступление большого количества изменений в тканях органа.
Независимо от того, диагностирована у больного первичная или вторичная нефропатия, патология требует срочного терапевтического воздействия с использованием медикаментозных препаратов и схемы диетического питания. Лечение нефропатии состоит из сложного курса очистки крови от мочевины, азотистых соединений и прочих токсических веществ, скопившихся из-за снижения работоспособности почек. Далее проводятся меры по стабилизации работы органа. В целом же процесс терапии осуществляется с использованием следующих методик:
- больной находится на постельном режиме, ограничиваются даже непродолжительные прогулки по квартире, выход на свежий воздух запрещен категорически;
- проведение очистки крови с помощью процедуры гемодиализа, дабы в краткие сроки вывести из организма все ядовитые соединения, провоцирующие симптомы отравления;
- мочегонные препараты для стимуляции работы почек с целью естественного оттока урины за пределы организма;
- плазмаферез, чтобы произошло очищение плазмы и лимфатической системы;
- промывание желудка и прием медикаментов из категории сорбентов (показано в особо тяжелых клинических случаях, когда нефропатия вызвала у больного тяжелую интоксикацию, которая способна перейти в коматозное состояние);
- гипотензивные средства и препараты калия (вводятся в организм внутривенно и внутримышечно с помощью инъекций);
- витаминные и минеральные комплексы, предназначенные для поддержания жизненных сил организма, а также более ускоренного восстановления выделительной системы;
- антибактериальные и противовоспалительные препараты, если причина возникновения нефропатии почек заключается в бактериальной инвазии.
Какую именно схему лечения применить в конкретном клиническом случае определяет лечащий врач-уролог, у которого наблюдается пациент. Не менее важным является проведение терапевтических мероприятий по устранению основного заболевания, которое спровоцировало нефропатию почек.
Важным аспектом в процессе лечения нефропатии является формирование диетического меню. Рекомендуется придерживаться следующих правил относительно рациона питания:
- не пить черный чай и кофе;
- не употреблять соленую, копченую, жаренную пищу;
- ежедневно есть овощные салаты на основе свежих томатов, огурцов, капусты, зелени, болгарского перца (смешать овощи с небольшим количеством растительного масла, чтобы лучше усваивались жирорастворимые витамины);
- если нефропатия развилась, как осложнение подагры, то из меню полностью исключаются мясные блюда, все виды бобовых;
- под категорическим запретом находятся спиртные напитки, табачные изделия, наркотические средства (об этом больной предупреждается в первую очередь).
Основу рациона составляют злаковые каши, приготовленные на воде из гречневой, пшеничной, ячневой, кукурузной, овсяной, перловой каши. Если нефропатия вызвана не сахарным диабетом, то также разрешено употребление картофеля, макаронных и хлебобулочных изделий из белой муки высшего сорта.
</index>
Многие заболевания проявляются практически сразу после попадания возбудителей в организм человека. Положительная сторона таких недугов заключается в быстром выявлении и неотложном начале лечения. Но бывают и другие виды болезней, в том числе, нефропатия, протекающие бессимптомно до наступления периода, когда пораженный орган перестает выполнять свою функцию. Только на этом этапе человек понимает, что здоровью угрожает опасность. В данной статье рассмотрим подробно такое заболевание, как нефропатия. Что это такое? Об этом ниже.
Определение
Сам по себе термин «нефропатия» не обозначает конкретного заболевания. Так врачи обозначают патологию почек, при которой происходит разрастание соединительной ткани, поражающее остальные клетки паренхимы и почечных канальцев. В результате нарушается функция обоих органов, служащих фильтрами на пути кровотока, очищающих кровь и осуществляющих вывод мочи.
Нефропатия (код мкб 10) – это недуг, который может никак не проявлять себя, пока почки справляются с возросшей нагрузкой, а неизмененных клеток достаточно для нормальной работы. Однако через определенный промежуток времени соединительная ткань настолько распространяется, что появляются изменения в составе мочи и крови, возникает интоксикация организма.
Вот чем опасна нефропатия. Что это такое и откуда появляется заболевание?
Основные виды
Такое состояние почек не развивается самостоятельно, являясь вторичным следствием целого ряда болезней. Соответственно, выделяют нефропатию нескольких видов.
Диабетическая
Появляется, как правило, уже на поздних этапах диабета, считается самым серьезным осложнением, грозящим полным отказом почек. Предположительно, провоцирующими факторами становятся:
- нарушение кровообращения в почках, вызванное сбоем обмена углеводов, что, в свою очередь, отражается на состоянии сосудов, делая их ломкими и сужая просвет;
- длительная гипергликемия, расстраивающая метаболизм;
- генетическая склонность к появлению болезней данного типа.
Рассмотрим стадии нефропатии диабетического вида:
- 1 стадия — гиперфункция почек или гиперфильтрация;
- 2 стадия – микроальбуминурия;
- 3 стадия – протеинурия;
- 4 стадия — выраженная нефропатия (нефротический синдром).
Токсическая
Развивающаяся, как можно догадаться из названия, в результате воздействия на организм различных отравляющих веществ. Внутри существует 2 подгруппы:
- специфическая, вызываемая токсичными веществами, отрицательно влияющими непосредственно на ткани почек (свинец, ртуть, хром, мышьяк и другие);
- неспецифическая, возникающая при общем отравлении, поскольку любые яды проходят через почки с кровотоком.
Это основные причины нефропатии данного вида.
Эту форму нефропатии часто имеют люди, работающие на предприятиях, связанных с обработкой тяжелых металлов, а также проживающие в населенных пунктах с неблагоприятной экологической обстановкой, например, недалеко от металлообрабатывающих заводов, мест добычи или производства токсичных веществ.
В этом случае очень страдают почки. Симптомы болезни и лечение будут представлены далее..
Дисметаболический тип
Обычно бывает вызван нарушениями обмена веществ различной этиологии. Ухудшается фильтрация крови, нарушается образование мочи, в ней появляются соли, образующие кристаллы. В эту же группу можно включить подагрическую нефропатию, поскольку подагрический артрит развивается именно из-за отложения солей в суставах. Наиболее часто подагра встречается на суставах пальцев ног.
Лечение следует назначить в кратчайшие сроки во избежание потери функциональности одной или обеими почками, а также поражения и разрушения тканей суставов до появления артритов и артрозов. Особенно такая форма болезни опасна для детей, у которых в основном диагностируют именно дисметаболическую нефропатию.
Нефропатия, развивающаяся во время беременности
Врачи довольно часто сталкиваются с данным осложнением протекания вынашивания плода. Женщине с подобным диагнозом необходимо лечение в стационаре под постоянным врачебным контролем.
Каковы признаки нефропатии?
Ход болезни характерен тем, что изменяется свертываемость крови, повышается проницаемость стенок сосудов, антикоагулянтные и антиагрегатные свойства кровяных клеток резко ухудшаются. Результатом становится слишком густая кровь, неспособная проникать во все клетки в достаточном объеме, соответственно, нарушается поставка кислорода и питательных веществ ко всем тканям организма матери и плода.
Часто подобная патология наблюдается у беременных в возрасте до 19 и от 35 лет, имеющих лишний вес, повышенное давление, болезни почек, гипертоническую болезнь и такую вредную привычку как курение. Повышен риск развития нефропатии у женщин вынашивающих первого ребенка или нескольких детей одновременно.
Рассмотрим наследственные нефропатии. В основе возникновения лежит нарушение в работе хромосом и мутация одного или сразу нескольких генов, передающаяся потомкам. Эти изменения могут быть вызваны вирусным заболеванием, длительным переохлаждением, бактериальными инфекциями.
Такая патология может годами протекать скрыто, проявляясь затем резкими болями в поясничном отделе позвоночника, отеками, особенно в области почек, повышением артериального давления, появлением крови в моче.
Мембранозный вид болезни
Развивается в результате сильного снижения иммунитета, вызванного инфекционными заболеваниями, онкологическими процессами, ревматическими и другими недугами аутоиммунной природы, приемом некоторых лекарственных препаратов. Страдает при этом вся мочевыделительная система человека. Здесь же можно выделить тубулоинтерстициальную нефропатию, появляющуюся как осложнение аутоиммунных болезней.
Паранеопластическая природа заболевания
Обусловлена образованием опухолей доброкачественных и злокачественных в любой точке организма. Под действием новообразований выделительная система накапливает белок амилоид, провоцирующий расширение капилляров почечных клубочков.
Существуют и другие виды нефропатии почек, развивающиеся крайне редко:
- ишемическая;
- анальгетическая;
- эндемическая или балканская;
- оксалатная;
- семейная.
Объединяет все типы заболевания их способность разрушать здоровую ткань почечной паренхимы, канальцев и клубочков, нарушая чистоту крови и мочи, что чревато сильным отравлением организма и даже развитием сепсиса – заражения крови.
Как распознать болезнь?
На сегодняшний день довольно часто встречается нефропатия. Что это такое, мы рассмотрели. Теперь разберемся с основными симптомами.
В большинстве случаев на момент обращения к врачу пациент имеет уже хроническую форму нефропатии в стадии обострения. Так происходит, потому что заболевание зачастую имеет долгий латентный период, иногда имеющий только один характерный признак – стабильно высокое артериальное давление, плохо поддающееся медикаментозной корректировке.
Это говорит о том, что страдают почки. Симптомы болезни и лечение часто взаимосвязаны, и чем раньше обратиться к врачу, тем быстрее наступит выздоровление.
Остальные симптомы могут появляться резко или постепенно нарастать в зависимости от заболевания, вызывающего развитие нефропатических нарушений почек:
- постоянная слабость, повышенная утомляемость, апатичность;
- ощущение сухости во рту, обильное питье, ненамного утоляющее жажду;
- периодические головные боли разной локализации и силы;
- запах аммиака изо рта;
- частые позывы к мочеиспусканию, проходящие без болевого синдрома;
- тянущая, ноющая, иногда резкая боль в районе поясницы;
- снижение аппетита и повышенная раздражительность;
- повышение давления;
- появление отеков, сначала утренних, локализующихся на лице, затем распространение отечности по всему телу.
Появление данных признаков должно стать поводом для незамедлительного обращения к врачу во избежание развития хронической или острой почечной недостаточности, пиелонефрита.
При нефропатии диагностика предельно проста: необходимо сдать общий анализ мочи на выявление солей, белка и измерение ее удельного веса, а также сделать УЗИ.
Нефропатия у детей
К сожалению, маленькие пациенты также находятся в зоне риска. Основными факторами, вызывающими развитие дисметаболической нефропатии у детей, являются патологии внутриутробного развития и генетическая предрасположенность. Наличие в роду диабета, болезней суставов, почек, кроветворящей системы значительно повышает вероятность появления недуга у малыша.
Хроническая нефропатия чаще всего бывает у детей.
Различают первичную и вторичную форму. Одна обусловлена наследственным фактором, образованием камней и развитием хронической почечной недостаточности, другая связана с нарушением метаболизма в результате неправильного питания, питья, приема некоторых медикаментов, из-за чего в организме накапливаются вещества, вызывающие отложение солей и кристаллурию. Последняя не является постоянным синдромом и способна проходить самостоятельно.
Так же, как и у взрослых, у детей начальный этап протекает почти бессимптомно, особенно, если ребенок уже вышел из возраста младшего школьника. Внимательные родители могут заметить следующие признаки:
- моча становится мутной, а в горшке можно заметить осадок;
- малыш часто страдает от проявления аллергии непонятного происхождения;
- жалобы на болевые ощущения в суставах;
- вес ребенка ползет вверх, несмотря на сохранение режима питания и активности;
- быстро возникает вялость и апатичность, снижается давление;
- изо рта появляется аммиачный запах;
- появление признаков вегето-сосудистой дистонии (бледность, обмороки, одышка, головокружение).
Немедленное посещение педиатра в этом случае жизненно необходимо. После сдачи анализов будет назначено комплексное лечение, включающее прием медицинских препаратов, соблюдение определенного пищевого рациона и питьевого режима. Последнее требование следует выполнять особенно строго, так как от количества жидкости зависит снижение уровня солей в моче или полное их исчезновение.
Меры лечебной терапии
Подтвержденный диагноз нефропатия почек служит поводом для госпитализации больного. В первую очередь, проводится комплекс поддерживающих мер, призванных стабилизировать состояние почек: снимаются отеки, нормализуется уровень суточного вывода мочи, приводится к стандартным показателям давление, регулируется гемодинамика.
Лекарственные средства врач подбирает индивидуально для конкретного пациента, так как необходимо параллельно проводить лечение основного заболевания, провоцирующего развитие болезни почек. Однако общими являются следующие препараты при нефропатии:
- мочегонные – «Фуросемид», «Лазикс», «Верошпирон», «Гипотиазид»;
- лекарства или витаминные комплексы, содержащие калий и магний, вымываемый с мочой – «Аспаркам», «Панангин», а также витамины группы В, аскорбиновая и никотиновая кислоты;
- способствующие нормализации работы почечных клубочков, ответственных за процесс фильтрации мочи – «Фитолизин»;
- улучшающие кровоток – «Контрикал», «Пентоксифиллин»;
- чрезмерно повышенное давление может потребовать применения таких гипотензивных средств как «Нифедипин», «Каптоприл», «Капотен»;
- в случае присоединения пиелонефрита, гломерулонефрита вводятся противовоспалительные, антибактериальные препараты.
Часто ставятся капельницы с физиологическим раствором и глюкозой, выравнивающие кислотно-щелочной баланс и снижающие уровень солей. При непосредственной угрозе прекращения функционирования почек проводится гемодиализ или экстракорпоральная детоксикация – чистка крови от продуктов распада токсических веществ с помощью аппарата, воспроизводящего работу почек.
Помимо лекарственной терапии, в обязательном порядке разрабатывается питьевой режим и особый низкобелковый рацион, включающий в себя:
- минимизацию употребления соли;
- максимальное снижение животных белков, особенно, с высоким содержанием жира;
- гречневая и овсяная каши;
- брусничный, малиновый, земляничный морсы;
- обезжиренные кисломолочные продукты в небольших количествах;
- нежирная рыба;
- обилие овощей, фруктов и зелени.
Диета запрещает к употреблению:
- — сладости и выпечку;
- — острые, соленые, копченые, маринованные, жареные блюда;
- — алкогольные напитки;
- — консервы.
Кроме того, народная медицина предлагает множество действенных рецептов, способствующих нормализации состояния больного. К примеру, брусника, растолченная с сахаром в пропорции один к одному, является отличным мочегонным средством, снимает отеки, воспаление, повышает иммунитет.
С этой же целью употребляют отвар из арбузных корок и саму мякоть арбуза, правда, иммуномодулирующим действием это средство не обладает.
Отвар из плодов фенхеля (плодов укропа лекарственного) прост в приготовлении и положительно влияет на процессы пищеварения, метаболизм и функцию почек.
Применять данные методы можно только с согласия лечащего врача, поскольку они способны усугубить основное заболевание.
Как предупредить возникновение недуга?
Очень важна при заболевании нефропатия профилактика.
Конечно, нельзя дать стопроцентную гарантию, что нефропатия не коснется человека, страдающего одним из провоцирующих ее заболеваний. Тем не менее, соблюдая некоторые несложные правила, возможно значительно снизить риск поражения почек, укрепив мочевыделительную, кровеносную и сердечно-сосудистую системы:
- частое и долгое пребывание на свежем воздухе;
- физические упражнения или любая активная деятельность;
- отказ от сигарет и алкоголя;
- отслеживание уровня сахара в крови;
- регулярная сдача общих анализов крови и мочи, в идеале – ежегодная;
- контроль веса и артериального давления;
- достаточное потребление жидкости, рассчитать которое сегодня можно с помощью различных приложений в домашних условиях;
- основу рациона должна составлять легкая пища, содержащая мало жиров, без избытка белков и углеводов;
- периодическое прохождение профилактических осмотров – любую болезнь проще вылечить, застав на самой ранней стадии.
Следование этим рекомендациям позволит никогда не столкнуться с диагнозом нефропатия. Что это такое, лучше не знать.
Похожие статьи
Используемые источники:
- https://simptom.info/nefrologiya/nefropatiya
- https://simptomer.ru/bolezni/zheludochno-kishechnyj-trakt/1398-nefropatiya-simptomy
- https://zdravpochka.ru/zabolevaniya/nefropatiya-pochek-chto-ehto-takoe-simptomy-vtorichnaya-lechenie.html
- https://www.syl.ru/article/305589/nefropatiya-chto-eto-takoe-vidyi-simptomyi-lechenie-i-profilaktika







