29 Декабря в 8:17 —> 9343 Любая злокачественная эпителиальная опухоль мочевого пузыря, содержащая полностью, частично или очагово анаплазированный уротелий. Основные составляющие диагноза уротелиальной карциномы следующие: форма роста опухоли, степень дифференцировки клеток (G, степень анаплазии) и стадия процесса. Форма роста включает наличие сосочковых структур, инфильтративный рост, структуры карциномы in situ, а также различные их комбинации. Определение степени дифференцировки правомерно для папиллярных и инфильтрирующих карцином. Следует отметить, что для карциномы in situ оно не применяется. Во избежание ошибок диагностики классификацией ВОЗ строго рекомендовано не относить неинвазивные папиллярные опухоли к карциноме in situ.
Папиллярная уротелиальная карцинома. Non-mvasive papillary urothelial carcinoma. 8130/3
Злокачественное новообразование уротелия сосочковой структуры. В отличие от папиллом и папиллярных опухолей с низким риском малигнизации эти новообразования характеризуются структурной и ядерной атипией различной степени выраженности, которая оценивается по шкале от 1 до 3. поскольку степень прогрессии значительно отличается для каждой из трех степеней. Степень дифференцировки опухолей неоднородной структуры определяется по наименее дифференцированным участкам, т. е. наивысшей степени анаплазии.
Степени анаплазии
Первая степень анаплазии (G1) — высокодифференцированный рак характеризуется легкой структурной и клеточной атипией (рис. 2.7). В отличие от уроте-лиальных папиллярных опухолей с низким риском малигнизации в данном случав имеется небольшое нарушение полярности ядер, их размера, формы, структуры хроматина.  Рис. 2.7. Папиллярным уротелиальный рак, G1. Папиллярные структуры с легкой клеточной атипией Окраска гематоксилином и эозином. х200 Митозы редки, но могут встречаться по всей толщине эпителиального пласта. G1 соответствует I степени в классификации ВОЗ 1973 г. или низкой степени уротелиальной карциномы и степени IIА в большинстве европейских центров. Риск прогрессирования стадии заболевания составляет около 13%. Вторая степень анаплазии (G2) — умереннодифференцированный рак — считается промежуточной. Она отличается от G1 преимущественно нарастанием структурной атипии с сохранением некоторых элементов организации, т. е полярности и мономорфности, что отсутствует в опухолях G3 (рис. 2.8).
Рис. 2.7. Папиллярным уротелиальный рак, G1. Папиллярные структуры с легкой клеточной атипией Окраска гематоксилином и эозином. х200 Митозы редки, но могут встречаться по всей толщине эпителиального пласта. G1 соответствует I степени в классификации ВОЗ 1973 г. или низкой степени уротелиальной карциномы и степени IIА в большинстве европейских центров. Риск прогрессирования стадии заболевания составляет около 13%. Вторая степень анаплазии (G2) — умереннодифференцированный рак — считается промежуточной. Она отличается от G1 преимущественно нарастанием структурной атипии с сохранением некоторых элементов организации, т. е полярности и мономорфности, что отсутствует в опухолях G3 (рис. 2.8). Рис. 2.8. Папилпирный уротелиальный рак, G2. Папиллярные структуры с умеренной степенью атипии. Окраска гематоксилином и эозином. х200 Эти признаки не изменились по сравнению с классификацией ВОЗ 1973 г. и оцениваются как степень IIВ в большинстве европейских центров. Третья степень анаплазии (G3) — низкодифференцированный рак — характеризуется выраженным клеточным полиморфизмом с отсутствием полярности. утратой поверхностных клеток (нарушение вызревания), вариабельностью ядерных параметров, многочисленными патологическими митозами (рис. 2.9 и 2.10). В классификации ВОЗ 1973 г. соответствует III степени, так же как в Европе, и high-grade опухолей в других центрах. Поздние стадии рака наблюдаются более чем у 65% пациентов.
Рис. 2.8. Папилпирный уротелиальный рак, G2. Папиллярные структуры с умеренной степенью атипии. Окраска гематоксилином и эозином. х200 Эти признаки не изменились по сравнению с классификацией ВОЗ 1973 г. и оцениваются как степень IIВ в большинстве европейских центров. Третья степень анаплазии (G3) — низкодифференцированный рак — характеризуется выраженным клеточным полиморфизмом с отсутствием полярности. утратой поверхностных клеток (нарушение вызревания), вариабельностью ядерных параметров, многочисленными патологическими митозами (рис. 2.9 и 2.10). В классификации ВОЗ 1973 г. соответствует III степени, так же как в Европе, и high-grade опухолей в других центрах. Поздние стадии рака наблюдаются более чем у 65% пациентов.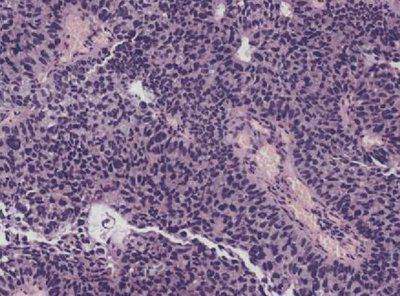 Рис. 2.9. Папиллярный уротелиальный рак, G3. Выраженный клеточный полиморфизм в опухоли. Окраска гематоксилином и эозином. х200 Рис. 2.10. Папиллярный уротелиальный рак, G3. Выраженный клеточный полиморфизм в опухоли. Окраска гематоксилином и эозином. х400 В классификации ВОЗ 2004 г. в отдельную рубрику выделена неинвазивная папиллярная уротелиальная карцинома низкой степени анаплазии (low-grade) и высокой степени анаплазии (high-grade). Low-grade папиллярная неинвазивная карцинома выявляется в 5 случаях на 100 000 человек ежегодно. В 70% случаев опухоль локализуется на задней или боковой стенке мочевого пузыря. При цистоскопии выявляется экзофитная папиллярная опухоль: одиночная — в 78% наблюдений, множественная — в 22%. Если в опухоли встречаются очаги низкодифференцированной карциномы, ее следует относить к high grade папиллярным карциномам. Экспрессия цитокератина (СК)20, CD44, р53 и р63 составляет среднее значение между таковой в папиллярной опухоли с низким риском малигнизации и в папиллярной карциноме высокой степени анаплазии. Опухолевые клетки имеют преимущественно диплоидный набор хромосом. High-grade папиллярная неинвазивная карцинома — опухоль с преобладанием умеренно выраженной структурной и клеточной атипии. При цистоскопии могут выявляться образования, варьирующие от сосочковых до солидно-узловых. Поражение может быть как одиночным, так и множественным. Экспрессия СК20, р53 и р63 более выражена, чем в low-grade карциноме. Опухолевые клетки обычно анеуплоидные.
Рис. 2.9. Папиллярный уротелиальный рак, G3. Выраженный клеточный полиморфизм в опухоли. Окраска гематоксилином и эозином. х200 Рис. 2.10. Папиллярный уротелиальный рак, G3. Выраженный клеточный полиморфизм в опухоли. Окраска гематоксилином и эозином. х400 В классификации ВОЗ 2004 г. в отдельную рубрику выделена неинвазивная папиллярная уротелиальная карцинома низкой степени анаплазии (low-grade) и высокой степени анаплазии (high-grade). Low-grade папиллярная неинвазивная карцинома выявляется в 5 случаях на 100 000 человек ежегодно. В 70% случаев опухоль локализуется на задней или боковой стенке мочевого пузыря. При цистоскопии выявляется экзофитная папиллярная опухоль: одиночная — в 78% наблюдений, множественная — в 22%. Если в опухоли встречаются очаги низкодифференцированной карциномы, ее следует относить к high grade папиллярным карциномам. Экспрессия цитокератина (СК)20, CD44, р53 и р63 составляет среднее значение между таковой в папиллярной опухоли с низким риском малигнизации и в папиллярной карциноме высокой степени анаплазии. Опухолевые клетки имеют преимущественно диплоидный набор хромосом. High-grade папиллярная неинвазивная карцинома — опухоль с преобладанием умеренно выраженной структурной и клеточной атипии. При цистоскопии могут выявляться образования, варьирующие от сосочковых до солидно-узловых. Поражение может быть как одиночным, так и множественным. Экспрессия СК20, р53 и р63 более выражена, чем в low-grade карциноме. Опухолевые клетки обычно анеуплоидные.
Инфильтративная уротелиальная карцинома. Infiltrating urothelial carcinoma. 8120/3
Уротелиальная опухоль, распространяющаяся за пределы базальной мембраны. Как и папиллярные опухоли, они дифференцируются по шкале G1-G3 в зависимости от степени ядерной анаплазии, но часть центров разделяет их на «low-grade» и «high-grade» — категории. Макроскопическая картина весьма разнообразна: опухоли могут быть папиллярными. полиповидными, нодулярными, солидными, изъязвленными и эндофитными. Большинство опухолей рТ1 папиллярные, низкой или высокой степени анаплазии. Карциномы рТ2-4 обычно непапиллярные, высокой степени анаплазии. Менее благоприятным прогнозом отличаются многоочаговые опухоли, образования размером более 3 см. Наличие фоновых изменений в виде карциномы in situ повышает риск рецидива и прогрессирования. Метастатическое поражение лимфоузлов и системная диссеминация всегда связаны с плохим прогнозом заболевания. К морфологическим факторам прогноза относят степень анаплазии, стадию и некоторые другие специфические признаки. Так, наличие сосудистой инвазии в опухолях рТ1 снижает 5-летнюю выживаемость до 44 %. Глубина инвазии должна оцениваться во всех биоптатах. Классификация TNM рекомендует включение специальной анатомической информации для определения стадии опухолевого процесса (табл. 2.2).Таблица 2.2. TNM-классификация рака мочевого пузыря Наличие инвазии собственной пластинки слизистой оболочки необходимо отмечать в патологоанатомическом заключении, хотя это может быть чрезвычайно трудно при тангенциальных срезах через покровный уротелий или гнезда фон Брунна. При неинвазивных папиллярных поражениях базальная мембрана сохраняет ровный четкий контур в отличие от прерывистых контуров в инвазивных комплексах. В зоне инвазии характер стромы часто отличается от других участков, т. е. имеется фиброз, склероз и воспалительная инфильтрация. Необходимо указывать, обширная или очаговая инвазия собственной пластинки имеется в биоптате, но при этом термин «поверхностный рак» не должен употребляться, так как смешиваются две стадии: рТа и рТ1. Отдельно следует остановиться на мышечной пластинке слизистой оболочки. Эти тонкие разрозненные мышечные пучки заложены в середине собственной пластинки слизистой оболочки параллельно поверхности, частично рядом с тонкостенными сосудами (рис. 2.11). Рис. 2.11. Инфильтративная уротелиальная карцинома. Инвазия опухоли в мышечную пластинку слизистой оболочки, мышечный слой стенки мочевого пузыря интактен. Окраска гематоксилином и эозином. х100 Инфильтративный рост в этой зоне не может трактоваться как мышечная инвазия. Термин «мышечная инвазия» не сов сем корректен, поскольку не проводит различий между мышечной пластинкой слизистой оболочки (muscularis mucosae) и собственно мышечным слоем (muscularis propria) или между поверхностной и глубокой мышечной инвазией. Рекомендуется указывать наличие собственно мышечного слоя, чтобы урологи были информированы о глубине взятия материала. По нашему опыту, мышечная пластинка слизистой оболочки крайне редко визуализируется в биопсийном материале, особенно при сосочковых поражениях, а собственно мышечный слой присутствует чаще в материале после трансуретральных резекций, так как при биопсии материал берется, как правило, поверхностно. При оценке инвазивных карцином в ряде руководств рекомендуется указывать и способ стромальной инвазии. Считается, что опухоль, инфильтрирующая строму «широким фронтом» (рис. 2.12), менее агрессивна, чем «щупальцеобразный»» рост (рис. 2.13 и 2.14). Выделяют также три других типа инвазивного роста опухоли: микропапиллярный, микрокистозный и гнездный. Рис. 2.12. Инфильтративная уротелиальмая карцинома. Инвазия «широким фронтом». Окраска гематоксилином и эозином. х200 Рис. 2.13. Инфильтративная уротелиальная карцинома. Опухоль инвазирует строму отдельными широкими тяжами. Окраска гематоксилином и эозином. х200 Рис. 2.14. Инфильтративная уротелиальная карцинома. «Щупальцеобразная инвазия». Окраска гематоксилином и эозином. х200 Широкая гамма морфологических вариантов уротелиальной карциномы отражает степень злокачественности рака мочевого пузыря. Некоторые из этих вариантов достаточно распространены, другие — встречаются крайне редко, однако имеют различия в клиническом течении. Вариант уротелиальной карциномы рекомендовано указывать в диагнозе. Андреева Ю.Ю., Франк Г.А.Похожие статьи
- 13 Августа в 08:44 16347—> Диагностика опухолей мочевого пузыря
Сложности в диагностике рака мочевого пузыря в большинстве случаев возникают вследствие бессимптомного течения заболевания на ранних стадиях. Точная диагностика рака мочевого пузыря позволяет определить стадию заболевания, степень распространения опухолевого процесса, что, безусловно, важно для выбо…
Мочевой пузырь — онкообразования
- 13 Августа в 09:31 9543—> Лечение инвазивного рака мочевого пузыря
Лечение инвазивного рака мочевого пузыря может быть оперативным, консервативным и комбинированным. Оперативные методы в свою очередь подразделяются на эндоскопические — трансуретральная резекция и открытые вмешательства — резекция мочевого пузыря и радикальная цистэктомия.
Мочевой пузырь — онкообразования
КатегорииВидеоматериалы —> Новости
У мужчин среднего возраста нередко развивается уротелиальная карцинома, прорастающая в основном из стенок мочевого пузыря. Опухоль этого типа несет серьезную угрозу для жизни и здоровья пациента, так как без соответствующего лечения провоцирует наступление смерти. Лечение при уротелиальной карциноме комплексное, предусматривающее хирургическое вмешательство и введение вакцины.
Содержание
Определение понятия
Уротелиальная карцинома — это опухоль злокачественного характера, в 90% случаев прорастающая из тканей слизистых оболочек мочевого пузыря. Основу новообразования составляют переходноклеточные структуры.
Уротелиальная карцинома подразделяется на два типа: поверхностная и инвазивная. Первая опухоль прорастает из верхнего слоя слизистых оболочек, выстилающих внутреннюю часть мочевого пузыря. Этот тип новообразования встречается у большей части пациентов.
Инвазивная форма характеризуется глубоким прорастанием. Карцинома этого типа проникает в мышцы, пролегающие в стенках мочевого пузыря.
Патогенез опухоли не до конца изучен. Считается, что перерождение клеток мочевого пузыря начинается при частом контакте с уриной, содержащей канцерогенные вещества. Под влиянием этого фактора в слизистой оболочке запускаются процессы, которые провоцируют появление агрессивной опухоли, отличающейся быстрым ростом.
Классификация
Тактика лечения карциномы определяется в зависимости от типа новообразования. Классификация злокачественной опухоли построена по нескольким критериям. Поверхностные карциномы подразделяются на:
- уротелиальную g1;
- уротелиальную g2;
- уротелиальную
Новообразование первого типа отличается низкой злокачественностью и хорошо визуализируются при обследовании мочевого пузыря. Течение онкопроцесса не вызывает выраженных изменений в структуре органа, вследствие чего последний сохраняет основные функции.
Опухоль типа g1 характеризуется медленным развитием. Прогноз при таком новообразовании благоприятный, так как онкопроцесс не распространяется за пределы первоначального очага.
При уротелиальной карциноме второго типа злокачественные клетки выявляются практически на всей поверхности слизистой оболочки пораженного органа. Новообразование в данном случае отличается умеренным ростом.
По теме
Насколько эффективна лучевая терапия рака простаты
Карцинома тип g3 относится к низкодифференцируемым раковым новообразованиям, характеризующимся агрессивным развитием. Опухоль данного типа состоит исключительно из злокачественных клеток и сравнительно рано дает метастазы.
Гистологические особенности новообразования определяют объем хирургического вмешательства. То есть, в зависимости от типа карциномы (g1, g2 или g3) врач удаляет часть или весь мочевой пузырь и (при необходимости) соседние структуры.
Новообразования также разделяются между собой по внешнему виду. По этой классификации чаще встречается папиллярные уротелиальные карциномы мочевого пузыря. Внешне опухоль напоминает бородавочные наросты, возникающие внутри органа. Реже в тканях мочевого пузыря выявляют язвенную уротелиальную карциному.
Последняя классификация рака построена на степени прорастания опухоли в соседние структуры. По этому признаку выделяют следующие формы злокачественного новообразования:
- Неинвазивная папиллярная. Локализуются строго в слизистой оболочке мочевого пузыря и не метастазирует.
- Инвазивная. Проникает в мышечную ткань мочевого пузыря.
- Метастатическая. Раковые клетки распространяются через лимфоток по всему организму.
Помимо перечисленных выше факторов, на прогноз развития опухолевого процесса влияет строение новообразования. Уротелиальные карциномы состоят из плоских и железистых клеток. В случае если первые преобладают над последними, говорят о негативном сценарии развития опухоли.
Стадии
Развитие уротелиальной карциномы вне зависимости от степени агрессивности проходит через несколько стадий, каждая из которых характеризуется собственными признаками.
Стадия 1
На первой стадии перерождаются раковые клетки, располагающиеся на поверхности слизистой оболочки. Мышечные волокна на этом этапе сохраняют прежнюю структуру, а метастазы при обследовании организма не выявляются, в том числе и в региональных лимфоузлах.
Диагностировать уротелиальную карциному на первой стадии сложно. Но в случае раннего выявления опухоли лечение проходит быстро и практически без последствий.
Стадия 2
Для второй стадии характерно прорастание опухоли в мышечный слой мочевого пузыря. Этот этап отличается более выраженной симптоматикой, чем предыдущий, так как развитие новообразование провоцирует нарушение функций органа.
Нередки случаи, когда на второй стадии карцинома дает метастазы в региональные лимфоузлы. При этом соседние ткани и органы остаются неповрежденными. О наличии рака в мочевом пузыре в данном случае свидетельствуют сгустки крови, которые содержит урина.
Стадия 3
Карцинома третьей степени диагностируется, когда раковые клетки распространяются за пределы мочевого пузыря и поражают региональные лимфоузлы с соседними органами.
Прогноз развития онкопроцесса на этом этапе неблагоприятный. Но в некоторых случаях возможно полное излечивание пациента.
Стадия 4
На четвертой стадии развития уротелиальная карцинома не поддается лечению. Терапия при такой опухоли направлена на удлинение продолжительности жизни пациента и улучшение состояния последнего.
Объясняется это тем, что карциномы четвертой степени дают отдаленные и множественные метастазы, выявить которые практически невозможно. Кроме того, организм на данной стадии ослаблен и не всегда способен выдержать агрессивное лечение.
Причины
Несмотря на то что причины появления уротелиальной карциномы остаются неизвестны, исследователи выявили взаимосвязь между развитием опухоли и воздействием канцерогенов на клетки мочевого пузыря.
Примерно в 50% случаев злокачественное новообразование диагностируется у курящих людей. Причем наибольший риск развития наблюдается у тех пациентов, у которых механизмы, отвечающие за детоксикацию организма, выполняют собственные функции не в полном объеме.
Также запустить перерождение клеток мочевого пузыря способны следующие факторы:
- хронический воспалительный процесс в тканях мочевого пузыря;
- частые или регулярные задержки мочи, обусловленные стрессом, сопутствующими патологиями;
- продолжительный проем медикаментозных средств;
- облучение органов малого таза;
- дефекты (врожденные или приобретенные) строения мочевого пузыря;
- продолжительный контакт с химическими веществами.
В группу повышенного риска развития уротелиальной карциномы входят лица, часто употребляющие алкогольные напитки.
Симптомы
Первые стадии развития уротелиальной карциномы мочевого пузыря характеризуются преимущественно бессимптомным течением. В этом кроется основная опасность опухоли: лечение дает положительный результат в основном в тех случаях, когда онкопроцесс не выходит за пределы органа.
Первые признаки, свидетельствующие о поражении мочевого пузыря, становятся заметными, когда карцинома прорастает в мышечный слой. На этом этапе появляются сгустки крови в урине (гематурия).
По мере разрастания опухоли возникают проблемы с мочеиспусканием: пациенты сталкиваются с частыми (особенно в ночное время) позывами опорожнить орган. Не исключены случаи непроизвольного (неконтролируемого) выделения урины.
Чувство жжения в промежности, характерного для уротелиальной опухоли, носит эпизодический (возникает при мочеиспускании) или постоянный характер. На поздних стадиях развития пациенты испытывают боль в нижней части спины. Одновременно с этим возникают неприятные ощущения при мочеиспускании. Кроме того, возможные неожиданные спазмы пораженного органа.
Характер клинической картины на третьей и четвертой стадиях развития меняется в зависимости от зоны распространения метастазов.
Из-за близости расположения раковые клетки распространяются в ткани печени и/или почек, что приводит к желтухе, приступам тошноты и другим осложнениям. При поражении легких возникает частый кашель мокротой, содержащей примеси крови. Метастазирование в костную ткань вызывает боли различной степени интенсивности, которые локализуются на разных участках тела.
Диагностика
Уротелиальная карцинома характеризуется симптоматикой, сходной с проявлениями других патологий мочеполовой системы: цистит, простатит, уретрит. Поэтому при обнаружении сгустков крови в урине или иных неприятных ощущений, которые беспокоят постоянно, необходимо обратиться к врачу.
При подозрении на переходноклеточный рак назначают несколько процедур, позволяющих как выявить опухоль, так и исключить сопутствующие заболевания.
Диагностика новообразований начинается с исследования мочи на предмет обнаружения атипичных клеток и повышенной концентрации эритроцитов (гематурии). Вместе с этим проводится биохимическое исследование крови на наличие специфических онкомаркеров и анемии.
По теме
Как проводится цистпростатэктомия Брикера
Опухоль в мочевом пузыре выявляется с помощью УЗИ и рентгенографии. Оба метода помогают обнаружить в органах малого таза участки, в которых локализуются злокачественные клетки.
Дополнительную информацию дают КТ и МРТ. Эти методы позволяют диагностировать добро- и злокачественные новообразования любого размера, локализацию атипичных клеток и зону распространения метастаз.
Окончательный диагноз ставится на основании результатов цистоскопии. Метод предусматривает забор небольшого количества тканей слизистой мочевого пузыря, которые затем исследуются под микроскопом на предмет обнаружения крупноклеточных структур.
Лечение
Тактика лечения разрабатывается с учетом комплекса факторов: возраста и индивидуальных особенностей пациента, типа опухоли, стадии развития онкопроцесса и других.
При поверхностных формах карцином, когда раковые клетки не распространяются за пределы пораженного органа, показано частичное иссечение мочевого пузыря.
Процедура проводится с помощью резектоскопа, режущая часть которого вводится через уретральный канал. Объем иссечения определяется в зависимости от области разрастания опухоли.
По теме
Подробно об эмболизации простатических артерий
В ряде случаев вместо резекции в терапии применяются электрокоагуляция, лазерная абляция или криодеструкция, предполагающая оказание воздействия на опухоль жидким азотом.
Вне зависимости от стадии развития онкопроцесса (за исключением четвертой) лечение уротелиальной карциномы дополняется введением непосредственно в мочевой пузырь вакцины БЦЖ. Последняя оказывает губительное воздействие на злокачественные клетки.
В случае прорастания раковой опухоли в соседние органы или ткани применяется радикальная цистэктомия, в рамках которой полностью удаляются мочевой пузырь и поврежденные структуры. Эту процедуру нередко комбинируют с лучевой и/или химиотерапией. Причем последние два метода применяют как до, так и после оперативного вмешательства.
Помимо мочевого пузыря, в ходе цистэктомии удаляются соседние органы. У мужчин это простата и семенники, Женщинам показано удаление уретрального канала, матки, придатков последней и передней стенки влагалища. При необходимости врач иссекает региональные лимфоузлы.
Уротериальные карциномы, давшие метастазы, лечатся посредством лучевой и системной химиотерапии. Первая применяется при наличии противопоказаний к радикальному вмешательству и в случаях, когда раковые клетки не распространились далеко за пределы патологического очага. Химиотерапия показана при отдаленных метастазах.
После цистэктомии проводятся мероприятия, с помощью которых организуется отведение мочи. Для этого вставляют катетер, формируют новые каналы, используя прямую кишку, или выполняют иные действие по показаниям.
Метастазы
Метастазирование, в ходе которого раковые клетки отделяются от опухоли и распространяются по организму, происходит в разное время.
Вероятность развития этого процесса определяется степень злокачественности новообразования. При низкодифференцированных опухолях раковые клетки распространяются на начальных стадиях онкопроцесса.
Уротелиальные карциномы, прорастающие на поверхности мочевого пузыря, обычно дают метастазы в течение 1-2 лет после обнаружения новообразования. Аномальные клетки распространяются по организму в основном через лимфоток.
По теме
Все об остеосцинтиграфии при раке простаты
В запущенных случаях метастазы проникают в новые отделы путем прорастания опухоли или через кровеносную систему. Последний вариант наиболее опасен, так как приводит к поражению отдаленных органов.
Вероятность образования метастаз напрямую определяет риск рецидива онкопроцесса. У большинства пациентов злокачественные опухоли повторно появляются в течение первого года после радикального вмешательства. Однако нельзя исключит вероятность образования карцином спустя несколько лет.
Продолжительность жизни
Развитие уротелиальных карцином мочевого пузыря заканчивается смертью пациента обычно в тех случаях, когда рост новообразования сопровождается метастазированием последнего. При этом продолжительность жизни также зависит от локализации раковых клеток.
Согласно медицинской статистике, 5-летний порог выживаемости достигают 25% пациентов, у которых метастазы обнаружены в региональных лимфоузлах. При поражении раковыми клетками внутренних органов это число онкобольных погибает в течение первых двух лет после диагностирования карциномы. В случае если метастазы проникают в костную структуру, пациенты умирают за 6 месяцев.
При условии своевременного выявления опухоли и успешно проведенного лечения 5-летняя выживаемость наблюдается у 90% пациентов. Этот показатель снижается до 60%, когда опухолевый процесс диагностируется на второй стадии развития.
Запущенные формы рака мочевого пузыря часто не лечатся в связи с тем, что радикальное вмешательство способно укоротить жизни пациента. В подобных обстоятельствах применяется паллиативная терапия. Этот метод предусматривает прием лекарственных препаратов, которые замедляют развитие опухолевого процесса и подавляют основные симптомы.
Профилактика
Предупредить развитие уротелиальной карциномы мочевого пузыря сложно, так как из-за отсутствия точных данных о причинах появления опухоли не разработаны специфические меры по профилактике. Однако соблюдение ряда правил помогает снизить риски.
Чтобы предупредить появление злокачественного новообразования, необходимо снизить концентрацию канцерогенов в организме. Для этого потребуется отказаться от курения и алкоголя, а также ограничить контакт с химическими веществами.
Важным условием успешной профилактики считается своевременное лечение воспалительных заболеваний органов мочевой системы. Также рекомендуется с целью ранней диагностики карциномы проходить регулярное (не реже 1 раза в полгода) обследование органов малого таза. Причем для этого следует использовать КТ или МРТ.
Уротелиальная карцинома — опасная опухоль злокачественного характера, которая длительное время развивается бессимптомно. Прогноз при таком новообразовании зависит от степени дифференцировки последнего, локализации онкопроцесса и своевременности оперативного вмешательства.
Уротелиальный рак мочевого пузыря ‒ болезнь, возникающая чаще после 50 лет.
Первые признаки этого злокачественного заболевания мочеполовой системы проявляются в виде примеси крови в моче и периодических болей внизу живота.
Общие сведения о заболевании
Термином «рак» в медицине обозначают злокачественное новообразование, состоящее из измененных клеток. Выстилающий мочевой пузырь эпителий носит название уротелий.
Соответственно, заболевание в виде злокачественной опухоли из измененных клеток этой ткани будет называться уротелиальным раком. Злокачественное новообразование мочевого пузыря более часто поражает боковые его стенки.
Первым признаком болезни на фоне полного здоровья зачастую является лишь примесь крови в моче.
Классификация
Переходноклеточная карцинома мочевого пузыря классифицируется по характеру роста опухоли, изменениям в клетках и наличию либо отсутствию метастазов.
Таблица 1.
| Наименование опухоли | Особенности строения | Признаки прорастания | Наличие метастазов | Градация |
|---|---|---|---|---|
| Уротелиальная папиллома с низким потенциалом злокачественности | Папиллярная опухоль без признаков озлокачествления. Потенциально может переродиться в рак | нет | нет | G0 |
| Поверхностная уротелиальная карцинома | Папиллярная карцинома низкой степени злокачественности | нет | нет | G1 |
| Уротелиальная карцинома с начальными признаками инвазии | Карцинома с хорошо различимыми признаками раковых изменений в клетках | да | возможны локальные метастазы | G2 |
| Уротелиальная карцинома с выраженными признаками прорастания | Папиллярная карцинома с выраженными признаками раковых изменений клеток | да | метастазы локальные и отдаленные | G3 |
Папиллома с низким потенциалом злокачественности по клеточному строению почти не отличается от нормального эпителия. Между тем это возвышающееся образование, отличное от нормы.
В дальнейшем при воздействии канцерогенных факторов оно может переродиться в рак.
Поверхностная злокачественная опухоль располагается лишь в пределах эпителиального слоя и не прорастает в стенку. Такой вид рака клиницисты называют «рак на месте».
При своевременном обнаружении и правильном лечении возможно полное исцеление. Опухоль обычно расценивается как высокодифференцированный переходноклеточный рак мочевого пузыря.
Уротелиальная злокачественная опухоль с начальными признаками инвазии имеет все признаки ракового перерождения эпителия.
Вместе с тем инвазия опухоли в стенку органа выражена минимально. Папиллярная карцинома такой степени при отсутствии метастазов легко поддается полному излечению.
В случае низкой дифференцировки клеток опухолевой ткани карцинома прорастает во все слои стенки пузыря. Метастазы такой опухоли можно обнаружить и на отдалении от пораженной области.
Гистологически различают два типа уротелиального рака: тот, что сохраняет признаки строения исходной эпителиальной ткани, и анапластический (не поддающийся классификации) тип.
Временами раковые клетки перерождаются таким образом, что полностью теряют сходство с исходной тканью и становятся похожими на многослойный плоский эпителий. Такая опухоль носит название плоскоклеточной карциномы.
Причины уротелиального рака
Следует отметить следующие вероятные причины развития рака мочевого пузыря:
- хронические воспалительные заболевания;
- травматизация слизистой;
- вредные привычки;
- химические канцерогенные факторы;
- радиационные канцерогенные факторы.
По статистике, папиллярная уротелиальная карцинома чаще возникает у лиц, страдающих хроническим циститом и мочекаменной болезнью.
Постоянные травмы эпителия конкрементами и кристаллами солей, очаги хронического микробного воспаления приводят к метаплазии (перерождению) эпителия. Потенциально эти участки могут дать начало росту опухолевой ткани.
Вредные привычки также служат провоцирующим фактором, так как снижают уровень защитных сил организма.
Доказано, что на возможность образования опухолей мочеполовой системы влияет и наследственность.
Канцерогенные факторы в виде агрессивных химических соединений, выделяющихся с мочой, и повышенный радиационный фон существенно увеличивают риск возникновения карциномы.
Стадии и симптомы болезни
Течение карциномы мочевого пузыря клинически подразделяется на четыре стадии.
При первой стадии рака прогноз самый благоприятный. В этом случае опухолевое перерождение локализуется лишь в пределах слоя эпителиальных клеток.
При второй стадии опухолевые клетки прорастают в подслизистый и мышечный слой. В этот период появляются первые клинические признаки в виде примеси крови в моче. Вероятно и появление жалоб на эпизодические боли внизу живота.
В случаях третьей стадии опухолевого процесса клетки рака вызывают поражение близлежащих лимфоузлов. При исследовании в них можно определить очаги разрастания перерожденных эпителиальных тканей.
Гематурия на этой стадии болезни более выражена. Мочеиспускание болезненное, с частыми позывами.
Единичные увеличенные лимфатические узлы легко определяются на ощупь. В том случае, если опухоль начинает распадаться, моча больного приобретает гноевидный мутный вид.
Если карцинома имеет вид узла на ножке, такое образование может создавать периодическое препятствие нормальному току мочи.
При четвертой стадии болезни метастазы обнаруживают не только в близлежащих лимфатических узлах, но и в отдаленных органах.
В этот период состояние больных отягощается симптомами общей интоксикации из-за распада опухоли. Присоединяется раковая дистрофия печени и почек, что резко усугубляет клиническую картину.
В связи с ростом образования в область тазовых органов могут возникать пузырно-влагалищные и пузырно-кишечные свищи. Развивается вялотекущий тазовый перитонит.
Болевой синдром носит постоянный характер, усиливающийся при мочеиспускании. Мочевой пузырь заполнен сгустками крови и кусочками распадающейся раковой ткани. Моча из-за этого приобретает мутный красноватый цвет и гнилостный запах.
Диагностика
Диагноз «рак мочевого пузыря», как и многих опухолей мочеполовой системы, устанавливают преимущественно по результатам инструментальных исследований.
В случае появления жалоб на кровь в моче врач-уролог направляет пациента на КТ либо МРТ. На компьютерной томограмме выявляется очаговое утолщение слизистой оболочки либо наличие узла в стенке органа.
Диагностика заболевания в дальнейшем проводится при помощи специального прибора − цистоскопа. Опухоль на слизистой оболочке имеет вид возвышающегося рыхлого участка.
В ходе такого осмотра производят забор фрагмента опухолевой ткани для дальнейшего микроскопического исследования. Окончательный диагноз выставляет врач-гистолог после изучения специальных гистологических препаратов.
УЗИ-исследование органов брюшной полости помогает установить наличие отдаленных метастазов, спаек и установить стадию опухолевого процесса.
Из лабораторных методов используют анализ мочи с выделением осадка из эпителиальных клеток. При цитологическом исследовании осадка можно выявить клетки карциномы.
Анализ крови на онкомаркеры также поможет установить диагноз.
Лечение уротелиального рака
Среди способов лечения преобладают хирургические методики. Наиболее распространенный метод при начальных стадиях опухолевого процесса ‒ выжигание клеток злокачественного новообразования электрокоагулятором либо лучом лазера.
Наибольший эффект такое лечение дает при уротелиальной карциноме мочевого пузыря градации G1.
Еще один способ оперативного вмешательства ‒ трансуретральная электрорезекция. При этом ткани опухоли иссекают специальным прибором − резектоскопом, который вводится в пузырь при эндоскопии.
Методики иссечения хорошо помогают в случаях папиллярного типа опухоли, без прорастания ее в стенку.
Если уротелиальный рак прорастает во все слои стенки пузыря, показана частичная резекция мочевого пузыря. Ее проводят через разрез по средней линии живота, иссекая пораженный участок органа.
В тяжелых случаях производят цистэктомию − удаление мочевого пузыря полностью вместе с прилежащими лимфатическими узлами. Для оттока мочи из организма мочеточники при этой методике выводят в просвет сигмовидной кишки.
К нехирургическим методам лечения относятся лучевая терапия и химиотерапия. Оба этих способа применяют обычно при третьей либо четвертой стадии болезни для замедления роста метастазов.
Прогноз
Наиболее благоприятный прогноз при высокодифференцированном раке мочевого пузыря. В случае своевременной диагностики и полноценного хирургического лечения больного можно считать полностью здоровым.
При уротелиальной карциноме мочевого пузыря градации G2 дальнейшее течение болезни зависит и от наличия либо отсутствия метастазов. При проведении курсов химиотерапии прогноз лечения благоприятный.
Профилактические меры
Самый действенный метод профилактики карциномы мочевого пузыря — это своевременное лечение болезней мочевыделительных органов. Обращение к урологу при появлении крови в моче поможет поставить диагноз на ранних стадиях.
В послеоперационном периоде в течение первого года необходимо проходить обязательную контрольную цистоскопию каждые 3 месяца. В дальнейшем эту процедуру повторяют через полгода.
Нужно помнить, что вредные привычки и малоподвижный образ жизни способствуют возникновению хронических болезней мочевыделительной системы.
Отказ от курения и злоупотребления спиртным, активный образ жизни помогут в предупреждении онкологической патологии.
Уротелиальный рак
115191,Москва,Духовской переулок, 22БУротелиальный рак (карцинома) — это злокачественная опухоль, которая развивается из уротелия (эпителия, который покрывает мочевыводящие пути). Данное заболевание может развиваться на уровне чашечно-лоханочной системы почки, мочеточника, мочевого пузыря и уретры. Именно в этих отделах присутствует уротелий. Обычно опухоль возникает у людей от 50 до 80 лет. Мужчины заболевают чаще чем женщины. В 90-95% случаев поражается мочевой пузырь.
Этиология
Риск развития уротелиального рака возрастает в следующих случаях:
- Воздействие ароматических аминов. Данные вещества являются канцерогенными и образуются в различных производственных процессах. К ним относится нефтяная, лакокрасочная, химическая и угольная промышленность. Как правило, уротелиальный рак развивается при длительном контакте с данными канцерогенами.
- Курение. Сигаретный дым повышает риск развития опухоли по различным данным до семи раз.
- Прием некоторых лекарственных препаратов. Имеются основания полагать, что длительный прием некоторых обезболивающих средств и цитостатического препарата — циклофосфамида может вызвать уротелиаальный рак.
- Облучение мочевыделительной системы с целью лечения опухолей другой локализации. Заболевание развивается спустя много лет после воздействия на человека поражающего фактора.
В некоторых странах мира (Судан, Египет) распространены гельминты (шистосомы), которые проникают в мочевыделительную систему, вызывая ее повреждения. Это может способствовать онкологическому перерождению уротелия. Однако Россия не является страной, эндемичной по данному паразитическому заболеванию, поэтому этот механизм не актуален.
Клиническая картина
Чаще всего уротелиальный рак проявляется безболезненной макро- или микрогематурией, то есть кровью в моче в больших или малых количествах. В некоторых случаях может наблюдаться учащенное мочеиспускание, императивные (неотложные, сильные) позывы, боль и жжение при опорожнении мочевого пузыря. Если опухоль находится в области мочеточника или лоханки почки, может отмечаться пальпироваться одностороннее опухолевидное образование в области поясницы, сопровождающееся болью в боку.
Помимо местных симптомов, указывающих на поражение мочевыделительной системы, у пациентов могут возникать системные признаки, общие для многих онкологических заболеваний. К ним относят потерю массы тела, слабость вялость, тошноту, лихорадку. Данные проявления развиваются обычно на поздних стадиях рака.
Классификация
Существуют несколько основных подходов к классификации уротелиального рака. Всемирная организация здравоохранения разделяет данное заболевание на три степени, в зависимости от уровня злокачественности.
В клинической практике наиболее распространена система TNM, которая учитывает характеристики первичной опухоли, состояние лимфоузлов и отдаленные метастазы. На основании этой системы выделяют четыре стадии заболевания.
Также существует морфологическая классификация рака, в которой выделяют следующие формы:
- Высокодифференцированная папиллярная уротелиальная карцинома.
- Низкодифференцированная папиллярная уротелиальная карцинома.
- Плоская неинвазивная уротелиальная карцинома.
- Инвазивная уротелиальная карцинома.
Также существуют редкие морфологические типы уротелиального рака. К ним относятся: гнездный, лимфоэпителиомоподобный и микропапиллярный варианты.
Диагностика
Для диагностики уротелиального рака рекомендуется проводить следующие лабораторно-инструментальные методы исследования:
- Цистоскопия с биопсией.
- Цитологическое исследование мочи.
- Ультразвуковое исследование мочевого пузыря.
- Мультидетекторная компьютерная урография.
- Магниторезонансная томография (МРТ).
- Уретеропиелоскопия с биопсией — эндоскопическое исследование просвета мочеточника и лоханки почки с взятием образца тканей для гистологического исследования.
- Дополнительно выполняется общий анализ крови, мочи, биохимический анализ крови, коагулограмма.
При необходимости, в план обследования могут быть включены и другие методы, а также назначены консультации профильных специалистов. Диагностический этап является чрезвычайно важным, так как он позволяет определить точную форму рака, определить стадию и подобрать эффективное лечение.
Как лечить заболевание
Лечение уротелиального рака зависит от его расположения, стадии и вида. В случае небольших высокодифференцированных опухолей мочевого пузыря золотым стандартом является трансуретральная резекция. Это эндоскопическое вмешательство в полость органа с доступом через уретру. Операция малотравматична. Также возможно лазерное удаление опухолевой ткани. После проведения данных операций пациенту необходимо регулярно проводить цитологическое исследование мочи и цистоскопию. Низкодифференцированный инвазивный рак требует более радикального метода — резекции мочевого пузыря или цистэктомии. При частых рецидивах используется введение в полость органа бацилл Кальмета-Герена (БЦЖ), которые вызывают разрушение опухолевых клеток.
Если опухоль располагается в районе верхних мочевых путей, то выполняется радикальная нефруретерэктомия. Данная операция подразумевает резекцию мочеточника совместно с мочевым пузырем. Кроме того, как правило, хирург удаляет лимфатические узлы.
По показаниям назначается до- и послеоперационная терапия цитостатическими препаратами, содержащими платину. Лучевая терапия также может применяется в сочетании с хирургическим лечением.
Медицинское наблюдение после лечения и прогноз
После лечения уротелиального рака требуется контроль за состоянием пациента с целью раннего выявления возможного рецидива. Пациенту необходимо регулярно проводить цистоскопию и цитологическое исследование мочи. При необходимости назначают и другие методы диагностики, например, УЗИ мочевого пузыря. Точный план наблюдения составляет лечащий врач.
Выживаемость пациентов, в первую очередь, определяется стадией процесса и степенью дифференцировки клеток уротелиального рака. При инвазивной опухоли на последних стадиях пятилетняя выживаемость составляет около 10-50%. Еще одним фактором, влияющим на последующий прогноз, является возраст. Пожилые люди имеют худшие показатели выживаемости по сравнению с молодыми. Наилучших результатов можно добиться при выявлении начальной стадии уротелиальной карциномы и хорошем ответе на проводимое лечение. В такой ситуации зачастую удается достичь длительной ремиссии.
Записьна консультациюкруглосуточно+7 (495) 151-14-53
Болезни мочевого пузыря включают основные виды опухолей: аденокарцинома, плоскоклеточный рак, переходноклеточный рак (уротелиальный), папиллярная карцинома. Среди злокачественных заболеваний доля опухолей мочевого пузыря всего три процента. Заболеваемость у мужчин превалирует над женской патологией на сто тысяч человек, рак встречается в десяти случаях у мужчин и два случая у женщин. Географически также есть разница по количеству случаев РМП. В западной и южной Европе заболеваемость в два раза выше, чем в восточной части.
Плоскоклеточный рак мочевыводящей системы, в том числе мочевого пузыря – это опухоль, разрастающаяся из эпителия. Способна поражать шиповатый слой, находящийся над базальным слоем слизистой. Эта форма рака встречается только в 3% случаев всей онкологии мочевого пузыря из-за малого количества клеток шиповатого слоя в уроэпителии.
Онкологическая опухоль, развивающаяся из гландулоцитов, залегающих в железистом слое – аденокарцинома. Локализуется опухоль в области верхушки и устья мочевыводящего канала в мочевом пузыре. Эта патология встречается в семи процентах случаев поражения мочевого пузыря.
Переходноклеточный рак – патология, встречающаяся в 90% случаев. Самое распространённое злокачественное новообразование мочевого пузыря в связи с преобладанием в слизистой переходноклеточного эпителия или уроэпителия.
Уротелиальный рак – карцинома CIS (in situ), наиболее агрессивная и злокачественная форма онкологического заболевания.
Классификация
РМП классифицируется в зависимости от степени выраженности анаплазии:
- g1 – уротелиальный рак высокодифференцированной степени;
- g2 – уротелиальный рак умеренно-дифференцированной степени;
- g3 – уротелиальный рак низкодифференцированной степени.
Рак мочевого пузыря по стадиям
По степени дифференцировки применяется разделение на два типа:
- High grade – высокодифференцированные опухолевые клетки имеют схожесть с нормальными клетками органа и частично выполняют функции клеток «прародителей». Имеют слабое стремление к интервенции и прорастанию, злокачественность такого процесса низкая. Клетка не агрессивная и хорошо поддаётся лечению.
- Low grade – низкодифференцированные раковые клетки не проходят циклов развития, имеют отличную структуру от клеток, в которых происходит их разрастание. Такие опухоли отличаются высокой злокачественностью, агрессивностью, быстрым ростом, массированным метастазированием в другие органы и системы.
TNM-классификация:
- Стадия 0а, 0is – Ta,TisN0M0 – плоская опухоль, неинвазивная папиллома, не распространяющаяся за пределы переходноклеточного слоя, без метастазов в лимфатические узлы и отдалённый орган.
- Стадия I – T1N0M0 – опухоль выходит за пределы плоскоклеточного слоя и распространяется на соединительнотканный субэпителиальный слой. Метастазы отсутствуют.
- Стадия II – T2a, T2bN0M0 – опухоль распространяется на гладкомышечный слой на внутреннюю и наружную половину, инвазивная форма. Метастазы в лимфоузлы и другие органы не определяются.
- Стадия III – T3a, T3b, T4aN0M0 – определяется разрастание опухоли за пределы мышечного слоя, проникает в ткани матки, предстательной железы, влагалища. Метастазов нет.
- Стадия IV – T4bN0M0, T0-4bN1,2,3M0, TлюбаяNлюбаяM1 – запущенная и опасная стадия онкологической опухоли мочевого пузыря. Насчитывает ряд вариантов морфологического и топографического развития канцерогенного процесса. Опухоль разрастается в соседние органы и ткани, появляются метастазы в отдалённых жизненно важных системах, поражаются регионарные лимфатические узлы.
Уротелиальная карцинома мочевого пузыря – это агрессивное злокачественное новообразование, относится к неинвазивной плоской метаплазии. Называется карцинома CIS (in situ), или переходноклеточный рак. Это наиболее распространённый тип и может составлять 90% больных с онкологическими новообразованиями мочевыводящей системы.
Уротелиальная карцинома мочевого пузыря
Уротелиальная карцинома разделяется на три клинико-морфологических вида:
- Первичная опухоль, возникшая без фоновых изменений клеточной структуры слизистой мочевого пузыря.
- Вторичная опухоль развивается при наличии ранее диагностированных новообразований мочевого пузыря.
- Сопутствующая карцинома обнаруживается на фоне прогрессирования активной экзофитной опухоли.
Затрагивает в основном слизистый слой, но возможно распространение на мышечный. Железистая оболочка покрывает раковый конгломерат, истончается и приводит к изъявлениям.
Факторы развития
- Неблагоприятная экологическая обстановка в крупных индустриальных городах и мегаполисах. Население всё больше страдает от онкологических заболеваний. Повышенное содержание в атмосферном воздухе солей тяжёлых металлов, производных аммиака, хлора ведёт к возникновению в клетках организма мутаций и появления атипичных злокачественных клеток. Хлорирование воды приводит к повышению риска заболевания онкологическими опухолями в полтора раза.
- Вещества, проникающие в организм во время курения и обладающие канцерогенным действием, запускают механизм малигнизации и образования раковой опухоли. Мужской организм поражается в пять раз чаще, чем женский. Это связано с тем, что женщина менее пристрастна к вредным привычкам. Риск получить РМП у курящих в три раза выше, чем у некурящих. Есть прямая взаимосвязь количества выкуриваемых сигарет с процентом вероятности возникновения опухолей мочевого пузыря, имеющих злокачественный характер.
- Профессиональные неблагоприятные факторы влияют на частоту появления онкологии. У сотрудников предприятий, связанных с контактом с ароматическими аминами, злокачественные новообразования мочеполовой системы в тридцать раз чаще вызывают смерть. В современном мире насчитывается сорок типов производств потенциально вредных и влияющих на частоту возникновения рака.
- Неконтролируемый приём лекарственных препаратов приводит к возникновению онкологической патологии. Исследования Ж.П.Штейна и У.Студера доказали, что приём циклофосфамида при лечении злокачественного гранулематоза и лимфомы повышает риск в пять раз.
- Радиоактивное излучение приводит к возрастанию риска возникновения мутаций и малигнизации клеток переходного эпителия в четыре раза. В исследованиях Prescott S. с соавторами в 2000 году было доказано, у больных, перенесших рентген-терапию при раке предстательной железы, яичников и после терапии онкологии радиоактивным йодом после пятилетнего периода, риск развития высокодифференцированной опухоли возрастает в три раза.
- Наличие фоновых соматических заболеваний в пять раз может увеличить риск заболевания онкологией мочевого пузыря.
- Шистосоматоз в шесть раз, хронический цистит в семь с половиной раз увеличивают риск возникновения злокачественной опухоли. Длительно установленный мочевой катетер повышает риск развития аденокарциномы устья мочевыводящего канала в мочевом пузыре.
- Застой в мочевом пузыре, вызванный недостаточным употреблением жидкости или наличием заболевания, затрудняющего отток мочи, способствует развитию РМП.
Симптоматика
Симптоматически момент начала злокачественной метаплазии выявить невозможно. Появление общей слабости, быстрой утомляемости, немотивированное повышение температуры тела, раздражительность, перепады настроения могут быть первыми вестниками онкологического процесса.
Первым клиническим проявлением, которое обнаруживает у себя больной – является макрогематурия, выраженная в изменении цвета мочи и появлении кровянистых выделений из уретры. В отличие от мочекаменной болезни, макрогематурия при опухоли мочевого пузыря редко сопровождается болями. При онкологическом поражении боли и макрогематурия не взаимосвязаны.
Учащённое мочеиспускание с императивными позывами – это второй по частоте симптом онкологии мочевыводящей системы. Связано с изменением чувствительности к перерастяжению. Инфильтративная форма изменяет объём мочевого пузыря, уменьшая его, и вызывает частое опорожнение.
При развитии карциномы уротелиального эпителия возникают жалобы на чувство дискомфорта в надлобковой области, боли тянущего характера, иррадиирущие в паховую область, в боковые подвздошные области. Боль может усиливаться в зависимости от наполнения мочевого пузыря и приобретать резкий, спастический характер. Боль может появляться в спине и в промежности, отдавать в анальную область.
Именно появление болезненности и гематурии заставляет пациентов обращаться к специалистам.
После акта мочеиспускания возможно появление чувства жжения в надлобковой области, по ходу мочеиспускательного канала и уретры.
В случае развития аденокарциномы в области отверстия мочевыводящего канала наблюдается развитее симптомов механической задержки мочи и чувство переполнения и боли в надлобковой области. Пальпаторно определяется переполненный, напряжённый мочевой пузырь.
Лабораторная диагностика
Проводятся специфические и неспецифические исследования мочи, крови.
Специфические методики исследования позволяют выявить наличие опухолевых клеток в моче и промывных водах мочевого пузыря. Микроскопия осадка мочи при начальных стадиях даёт информацию о слущенных клетках переходного эпителия и недифференцированных атипичных опухолевых мутациях. Исследуемая моча должна быть свежей. Больному надо опорожнить мочевой пузырь, употребить жидкость и после этого производить сбор мочи.
Молекулярный, иммуноферментный анализ выявляет наличие атипичных клеток и определяет онкологический процесс.
Проведение анализа крови и мочи на онкомаркеры – обязательный метод исследования. Проводится исследование на предмет наличия специфического ассоциированного с раковой опухолью антигена BTA. Обнаружение BTA является абсолютным показанием к проведению цистоскопии и высокотехнологических методов диагностики.
Инструментальные методы диагностики
- Цистоскопия – этот метод визуализирует изменения в слизистой. Фото и видеофиксация даёт возможность пересмотреть данные обследования в цветном формате. Полностью даёт информацию о наличии, расположении, форме, степени агрессии опухолевого процесса, насколько стенка мочевого пузыря пострадала.
- Усовершенствованная методика цистоскопии, с применением фиолетового цвета и введением в мочевой пузырь гексаминолевулоната или аминолевулиновой кислоты называется флуоресцентной цистоскопией. Метод определяет участки поражения, не видимые при обычном освещении.
- Трансуретральная резекция выполняется эндоскопическим способом лечения и является методом взятия биопсии раковой опухоли.
- Ультразвуковое исследование даёт характеристику изменений в стенке, наличия и отсутствия опухолевого процесса.
- Компьютерная томография и МРТ позволяют дать ответ на вопросы наличия новообразования, его размеров, степени врастания в соседние органы. Выявление метастазов в лимфоузлы и органы-мишени.
Изображение рака мочевого пузыря на УЗИ
Терапия
- Трансуретральная резекция проводится при наличии поверхностной опухоли (T0, Tis) мочевого пузыря, без вовлечения мышечного слоя, с целью удаления и недопущения инфильтрации. Экзофитные онкологические разрастания удаляются вместе с основанием, с последующим контролем отсутствия прорастания в мышечный слой. Через три недели проводится повторная трансуретральная резекция.
- При мышечно-инвазивной форме рака применяется радикальная цистэктомия с выводом мочи в подвздошную кишку. Для сохранения эректильной функции у мужчин проводят нервосохраняющую радикальную цистэктомию. Операция включает подвздошно-обтураторную двухстороннюю лимфаденэктомию, удаление покрывающей части брюшины, у мужчин предстательной железы, у женщин матки с придатками.
- Введение интрапузырно в виде инстилляций бациллы Кальметта-Герена (BCG терапия). Этот метод лечения является дополнительным, основывается на иммунологическом ответе организма на введение чужеродного агента. Не изучен полностью механизм ответа организма на бациллу, который проецируется на раковые клетки в мочевом пузыре.
- Химиотерапия применяется после проведения ТУР и радикальной цистэктомии. В первом случае проводится однократное введение в полость мочевого пузыря химиопрепаратов (Митомицин С, доксорубицин и эпирубицин). Во втором случае проводится стандартная химиотерапия в предоперационном периоде и после операции.
- Лучевая терапия является неотъемлемым стандартным методом лечения. Проводится во все периоды заболевания: в предоперационном, интраоперационном и послеоперационном. Суммарная доза облучения достигает 70 Гр. Курс лучевой терапии длится в течение месяца.
Прогноз и диспансерное наблюдение
У больных с переходно-клеточной карциномой мочевого пузыря средняя 5-летняя выживаемость 56,7%. При наличии метастазов в лимфоузлы выживаемость снижается до 12,5%.
Наблюдение больных после курса терапии осуществляется в условиях онкологического диспансера и онколога по месту жительства в поликлиниках.
Условно все пациенты разделяются на три группы по факторам развития рецидива и прогрессирования. При наличии риска рецидива может быть низкий уровень риска прогрессирования и наоборот. Прогноз рецидива и прогрессирования заболевания может не совпадать.
Устанавливается режим медицинского наблюдения. Периодичность осмотров в первый год ежеквартальная, включает перечень обязательных обследований:
- Анализы крови и мочи.
- Биохимия.
- Сонографическое обследование органов малого таза.
- Рентгенологическая КТ-графия органов малого таза.
- Рентгенография лёгких.
- Осмотр онкологом.
Второй год периодичность составляет раз в полгода. В последующем раз в год. Эта система соблюдается, если нет рецидивов и прогрессирования заболевания, когда болезнь отступила.
Профилактика
От развития злокачественной опухоли никто не застрахован, но снизить риск заболевания возможно.
- Бросить курение, отказаться от алкоголя.
- Нейтрализовать экологические вредные факторы. Употреблять дехлорированную воду. Не употреблять водопроводную, не обработанную и не проверенную на тяжёлые металлы, наличие анилиновых красителей и других канцерогенных составляющих.
- Поселиться в отдалении от промышленных предприятий.
- Своевременное лечение соматических заболеваний мочевого пузыря. При первых симптомах обратиться к специалистам. Соблюдать периодичность медицинских профилактических осмотров. Выполняются анализ крови и мочи, проводится сонография таза, живота, рентген лёгких.
- Регулярное употребление жидкости не менее литра в сутки. Следить за своевременностью опустошения мочевого пузыря, не допуская застоя мочи.
- Употреблять в пищу экологические продукты, химически не обработанные. Полезно и безопасно есть продукты со своей грядки.
- Проходя рентгенографию, заботиться о защите органов мочеполовой системы, от излучения применяя свинцовые фартуки и защитные экраны. Учитывать полученные дозы.
Используемые источники:
- https://medbe.ru/materials/mochevoy-puzyr-onkologiya-i-rak/urotelialnaya-perekhodnokletochnaya-kartsinoma-mochevogo-puzyrya/
- https://onkologia.ru/onkourologiya/urotelialnaya-kartsinoma-mochevogo-puzyrya/
- https://propochki.info/mochevoj-puzyr-i-mocheispuskanie/urotelialnyj-rak-mochevogo-puzyrya
- https://www.euroonco.ru/onkourologiya/urotelialnyj-rak
- https://onko.guru/organ/urotelialnaya-kartsinoma-mochevogo-puzyrya.html