В зависимости от степени тяжести патологии пиелонефрит может быть обструктивным и необструктивным. Каждый из них имеет свои способы проявления в организме, методику лечения и классификацию. Заболевание может быть хроническим, острым, а также двусторонним и односторонним.
Обструктивный или необструктивный пиелонефрит получил своё название из-за наличия или отсутствия обструкций. Они могут быть разными, например, мочекаменная болезнь, опухоль, аденома простаты или аномальные строения мочеполовой системы.
Что такое обструктивный пиелонефрит?
Обструктивный пиелонефрит – это воспалительный процесс в почках, поражающий их отдельные участки. Это, чаще всего, почечные лоханки и чашечки. Если они находятся под действием патологии, это приведет к затруднению оттока мочи по мочеиспускательным каналам.
Недуг, в основном, не возникает самостоятельно и является осложнением какого-либо инфекционного заболевания почек или мочеточников. Из-за этого обструктивный пиелонефрит еще называют вторичным. Инфекция всегда вызвана организмами патогенной микрофлоры, они попадают в органы через уретру, а затем – мочевой пузырь или кровь.
Разновидности обструкций
Обструкцией называют любую ситуацию, которая означает затруднение естественного оттока мочи. Самой распространённой считается мочекаменная болезнь, индивидуальные анатомические особенности организма и опухоли.
Аденома простаты также является одной из обструкций. У пациентов мужского пола это самая частая проблема. Уретра, то есть мочеиспускательный канал, проходит через ткани простаты, если она увеличивается в результате воспаления, проток сдавливается. Со временем это приведет к затруднению при мочеиспускании, но, если жидкость будет постоянно скапливаться в мочевом пузыре, есть большая вероятность возникновения цистита.
Обратите внимание! Через время инфекция перейдет через мочеточник в почку и спровоцирует пиелонефрит. Поэтому очень важно диагностировать проблему своевременно.
Новообразования могут создать проблемы, не только находясь непосредственно в почках или мочеточнике. Если опухоль обнаружена в кишечнике, она в не меньшей мере может повлиять на непроходимость каналов. Они будут сдавлены снаружи, что также приведет к воспалению.
При мочекаменной болезни конкременты могут образовываться либо в чашечках почки, либо в мочевом пузыре. Когда они начинают двигаться, перекрывают каналы, что сказывается на нормальном выделении мочи. Самая распространённая проблема всегда связана с перекрытием мочеточника слишком большим камнем. В результате моча будет скапливаться в ткани органов и лоханке.
Степень обструкции
Если пациент инфицирован хроническим или заболел острым обструктивным пиелонефритом, основополагающую роль будет играть степень обструкции:
- обструкция, развивающаяся по нарастанию, будет означать постепенное перекрытие каналов. Это характерно для злокачественных опухолей или аденомы простаты;
- острый обструктивный пиелонефрит часто развивается из-за абсолютной обструкции. В этом случае больной ощущает почечную колику и ярко выраженную лихорадку, что грозит развитием гидронефроза;
- относительная обструкция будет означать, что отток нарушен частично.
Такое случается, когда камень на выходе из мочеточника перекрывает его не полностью. Но если конкремент изменит свое положение и перекроет канал, пиелонефрит может резко обостриться и перейти из хронического, со слабо выраженными симптомами, в острый.
Причины заражения инфекцией
Развитие пиелонефрита и его лечение всегда связанно с проблемами оттока мочи. Это может быть спровоцировано следующим рядом причин:
- МКБ (мочекаменная болезнь). Образовавшиеся камни со временем начнут выходить из почки и перекроют канал. Это приведёт к полноценной обструкции с последующей почечной коликой.
- Поражения – воспаленияе почек, мочевого пузыря и мочеточника.
- Врожденные патологии органов мочеполовой системы.
При развитии почек еще на эмбриональном уровне есть вероятность проявления пороков. Это могут быть проблемы мышечным слоем стенок органов или отсутствие просвета мочеиспускательного канала. Всё это спровоцирует нарушение естественного выделения мочи.
Признаки обструктивного пиелонефрита
Обструктивная форма заболевания имеет схожую картину симптоматики с необструктивным пиелонефритом. Разница будет зависеть от очередности проявлений и протекания болезни.
Симптомы обструктивного пиелонефрита:
- Почечная колика.
- Повышенная температура до 40 градусов.
- Сильная мигрень.
- Рвота и тошнота.
- Ломота и слабость в теле.
- Сухость во рту.
- Сбои сердечного ритма.
- Сильная жажда.
Самый явный признак заболевания — это почечная колика, которая сопровождается сильными болями при пиелонефрите в зоне поясницы. Большинство пациентов позиционируют эти боли, как самые сильные в их жизни. Но они имеют нарастающий характер, здесь очень важно своевременно вызвать скорую, чтобы сделать обезболивающий укол.
Почечная колика отличается своей интенсивностью из-за нарушения оттока мочи. Застои расширяют лоханку и «чашки», далее изменениям поддаётся и сама ткань органа. Этот отек сразу спровоцирует расширение капсулы. Именно на ней располагаются нервные клетки, которые отвечают за интенсивность болевых ощущений.
Совет! Иногда болевые ощущения настолько сильны, что даже мощные обезболивающие средства не в силах помочь пациенту. В такой ситуации не стоит делать большое количество уколов. Если камень застрял, единственным выходом будет его удаление.
Если человек страдает от острого хронического пиелонефрита, эти симптомы проявятся практически со 100 % вероятностью. Но если патология протекает в хронической форме, её признаки будут очень размытыми, поэтому люди часто не подозревают о том, что уже больны. В этом случае рекомендуется обратить внимание на следующие незначительные отклонения:
- повышенная сонливость;
- снижение работоспособности;
- слабость;
- слабые боли в поясничной зоне;
- потеря массы тела.
Очень часто такие признаки списываются на снижение иммунитета. Чтобы избежать обострения болезни, желательно, в качестве профилактики, пройти обследование.
Симптомы необструктивного пиелонефрита
Симптомы развития необструктивного пиелонефрита проявляются в течение 1 дня. Первые признаки будут напоминать проявления инфекционного заболевания. Вслед за ними пациент почувствует следующее:
- Тошнота и рвота.
- Тахикардия.
- Головные боли (чаще всего в лобной части).
- Если пиелонефрит двусторонний, человек почувствует боль с обеих сторон в поясничной зоне.
- Нарушение естественного мочеиспускания. Позывы могут быть частыми и болезненными.
- Озноб, со временем перетекающий в повышенное потоотделение и временное понижение температуры тела.
- Общая слабость.
- Высокая температура до 39 градусов.
Первое, что почувствует заболевший человек, – это интоксикация и высокая температура. Эти проявления необструктивного пиелонефрита часто путают с ОРВИ. Далее постепенно появляется слабая ноющая боль в пояснице.
Диагностика патологий
Диагностика обструктивного и необструктивного пиелонефрита проводится только врачом урологом. Первый этап – это опрос больного и определение полной картины развития патологии. Этих данных будет достаточно, чтобы сделать выводы касательно предварительного диагноза.
Далее, для точного определения локализации заболевания, применяются инструментальные и лабораторные виды обследований, а именно:
- Сдача крови на биохимию. Если в организме протекают воспалительные процессы, здесь будет замечено повышение уровня.
- Посев мочи необходим для составления общей картины бактериальной среды и восприимчивости к антибактериальным компонентам лекарств.
- Ультразвуковое исследование – позволит увидеть произошедшие изменения в почке, мочеточниках и лоханке.
- Общий анализ мочи. При всех пиелонефритах будут замечены множественные лейкоциты. Иногда понадобится провести исследование жидкости по Зимницкому, определить общую численность клеток. Данный вид заболевания всегда предполагает повышенное количество вредных организмов в моче.
- Рентгенологическое обследование с введением контраста. Применяется перед каждым видом лечения необструктивного пиелонефрита. Полученные данные позволят оценить степень проходимости мочи из чашечно-лоханочной зоны.
- Магнитно-резонансная и компьютерная томография. Данные виды исследований используются при подозрении на образование опухолей и вероятности того, что именно они сдавливают мочеточник. Также это позволит провести оценку структуры органов.
Виды лечения обструктивного пиелонефрита
Чтобы лечение было максимально эффективным, его необходимо проводить только в специализированном отделении хирургии или урологии. Терапия всегда проводится согласно следующим принципам:
- освобождение мочеиспускательных каналов и восстановление нормального оттока мочи;
- приём антибактериальных лекарств;
- избавление больного от симптомов заболевания;
- в особо сложных случаях применяется хирургическое вмешательство.
Первое, что необходимо сделать, когда больной попадает в стационар, это восстановить естественный отток мочи. Иногда это невозможно сделать в полной мере. Но если врачи смогут освободить или расширить канал частично, это уже скажется на улучшении самочувствия пациента. Температура практически сразу снизится, а интенсивность болей станет контролируемой. Крайне не рекомендуется принимать антибиотики, не устранив проблемы с оттоком.
Если проблемные зоны находятся в самом органе или мочеточнике, врачи назначают внутривенные спазмолитики, например, Баралгин. Это поможет частично расширить канал и восстановить проходимость мочи.
Все разновидности и формы пиелонефрита обязательно сопровождаются антибактериальной терапией. Для начала врачи используют лекарства широкого спектра действия или применяют комбинированную терапию, то есть 2-3 антибактериальных средства одновременно. Чтобы эффект проявил себя как можно быстрее, их колют в вену или внутримышечно.
Если применяемые ранее лекарства не помогают в течение первых 2-х дней, средства необходимо заменить, так как это будет означать, что бактерии могут противостоять активным компонентам препарата. Чтобы не сталкиваться с подобными проблемами, пациенты, сразу же после прибытия в больницу, сдают анализы, которые определят возбудителя и его восприимчивость к лекарству. Курс терапии составляет 7-11 дней.
Хирургическое вмешательство
Операция по устранению проблемы всегда проводится только в самом крайнем случае. Причиной ее назначения может быть невозможность устранить проблемы с оттоком мочи в первые 2-е суток, а также профилактика повтора подобных эпизодов.
На данный момент технический прогресс позволяет проводить операции без использования скальпеля. Например, при мочекаменной болезни может использоваться эндоскопический метод. Это значит, что пациенту введут специальный прибор через канал и проведут операцию изнутри. Если обструкция имеет анатомический характер, производится лапароскопическая операция, которая не оставляет шрамы.
Профилактика заболевания
То, каким именно образом человек будет инфицирован, предугадать практически невозможно. Но каждый может поспособствовать тому, чтобы свести эти риски к минимуму. Для этого рекомендуется придерживаться следующих правил:
- Своевременное лечение болезней, которые могут являться провокаторами обструктивного и необструктивного пиелонефрита. Также сюда включены такие заболевания, как все формы цистита и простатит. Эти патологии повышают риск попадания в почки инфекции через мочеточник восходящим путем в несколько раз.
- Достаточно часто возбудителями являются вредоносные бактерии, которые попали в орган с таких очагов, как зубы с кариесом, носоглотка или миндалины. Это значит, что изначально необходимо обращать внимание на здоровье всех ЛОР-органов. Особенно внимательным нужно быть беременным женщинам. Если на данный момент в организме протекают какие-либо хронические заболевания инфекционного характера, вероятность инфицирования составляет практически 100 %.
- Гигиена половых органов. Девочки школьного возраста и женщины болеют пиелонефритом чаще, чем мужчины в 4 раза. Это связано с тем, что у них короткий и широкий мочеиспускательный канал. Это позволяет инфекции легко попадать в мочевой пузырь, а затем и в почки. Чтобы избежать заражения, взрослым женщинам необходимо соблюдать правила гигиены после каждого полового акта.
Заключение
Как и все остальные виды пиелонефрита, обструктивная и необструктивная форма заболевания нуждается в своевременности обнаружения с последующим лечением. Если проигнорировать патологию, со временем она перейдет в более сложную стадию, которая может предполагать хирургическое вмешательство.
<index>
Обструктивный пиелонефрит – воспаление почечной лоханки (пиелит) и ткани (нефрит), возникающее на фоне нарушения оттока мочи вследствие обструкции органов мочевыделительной системы. Основная причина – инфекции мочевых путей. Бактериальная инвазия препятствует оттоку мочи и увеличивает вероятность возникновения камней в почках. Нарушение затрагивает одну или две почки. Из-за анатомических особенностей у женщины проблема встречается гораздо чаще, чем у мужчины. В статье разберем, что это такое – обструктивный пиелонефрит. В международной классификации болезней 10-го пересмотра (МКБ-10) патология обозначается кодом N11.1.
Описание заболевания: обструктивный пиелонефрит
Острый обструктивный пиелонефрит – инфекционное поражение органов мочевыделительной системы, которое возникает из-за блокады оттока мочи камнем или инородным телом. Диагноз хронического заболевания производится на основе методов визуализации – ультразвукового исследования (УЗИ) и компьютерной томографии (КТ).
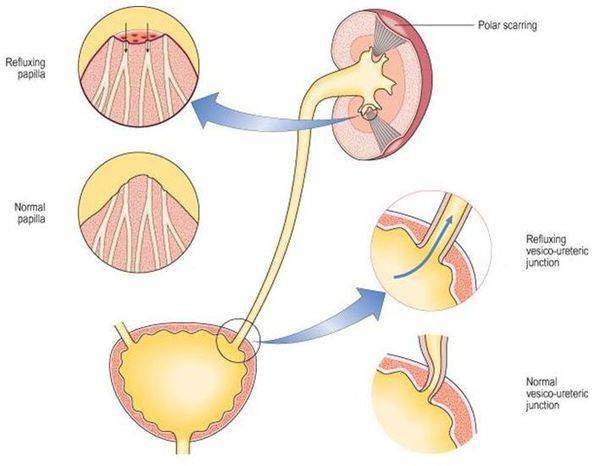
Пузырно-мочеточниковый рефлюкс (аббревиатура: ПМР) – это врожденное состояние, связанное с недостаточностью мочеточникового клапана и встречающееся при хроническом необструктивном пиелонефрите. ПМР присутствует у 25-35% людей с симптоматическими инфекциями мочевых путей и почечными рубцами. Диагноз ПМР часто устанавливается на основании радиографических данных, полученных во время оценки рецидивирующей инфекционной патологии.
Необструктивный острый пиелонефрит – это воспалительный процесс почечной ткани и лоханки, который не обусловлен препятствием на пути оттока мочи. Основная причина – врожденные аномалии развития мочевыделительной системы.
Причины и патогенез
Причиной обструктивного воспаления почек обычно являются инфекции мочевыводящих путей и почечнокаменная болезнь. Даже постоянное использование катетеров часто приводит к рецидивирующему циститу и хроническому пиелонефриту.
Бактерии из мочевого пузыря поднимаются через мочеточники в почки при остром пиелите. Это приводит к образованию рубцов в результате постоянно возникающих воспалительных процессов.
Важно знать! Почечные абсцессы – скопления гноя, которые окружены соединительнотканной капсулой; большинство пациентов страдают от сильной лихорадки, озноба и боли в области почек. Мочеиспускание может быть болезненным, а моча – гнойная и кровавая.
Факторы, влияющие на развитие пиелонефрита:
- пол пациента и его или ее сексуальная активность;
- беременность;
- хроническое недоедание (гиповитаминоз А, С, D и В);
- наследственная предрасположенность;
- вирусные и бактериальные инфекции;
- нейрогенная дисфункция мочевого пузыря.
Хронический пиелонефрит связан с прогрессирующим рубцеванием почечной ткани, которое может привести к терминальной стадии недостаточности органа. В некоторых случаях шрамы могут образовываться внутриутробно у пациентов с дисплазией почек. Иногда нормальный рост может привести к спонтанному исчезновению ПМР и пиелонефрита в возрасте 7 лет.
Подробнее о симптомах
Острый обструктивный и необструктивный пиелонефрит вызывает неспецифические признаки: от боли до полностью бессимптомного проявления. Иногда возникает лихорадка, которая длится не больше 2-3 дней.
Клинические симптомы:
- боль в боку слева или справа;
- озноб;
- температура тела выше 40 градусов по Цельсию;
- тошнота и рвота.
В редких случаях наблюдается гематурия, дизурия или анурия. У ослабленных пациентов (диабетиков, ВИЧ-инфицированных) развивается сепсис – системная инфекция.
Формы и виды заболевания
По клиническому течению выделяют латентный, гипертензивный, бессимптомный и анемичный пиелонефрит. По этиологии различают первичную и вторичную формы болезни. Также существует классификация по морфологии и пути проникновения инвазии.
Потенциальные осложнения
Несвоевременное лечение может усугубить течение пиелонефрита и привести к артериальной гипертензии или почечной недостаточности. Важно на ранней стадии начать терапию, чтобы предотвратить возможные необратимые повреждения органов.
Осложнения хронического пиелонефрита:
- микро- и макроальбуминурия;
- рассеянный мезангиальный склероз;
- сильные почечные рубцы;
- ксантогранулематозный пиелонефрит (КГП) – встречается примерно в 8,2% случаев и у 25% пациентов с пионефрозом;
- необратимая нефропатия.
Важно знать! Острая почечная недостаточность – наиболее тяжелое осложнение обструктивного (калькулезного) пиелонефрита, которое способно за короткие сроки привести к смерти пациента. При возникновении любых вышеперечисленных симптомов требуется обращаться за консультацией квалифицированного медицинского специалиста, поскольку он поможет избежать необратимых тканевых изменений.
Методы выявления патологии
Вначале проводится физический осмотр и собирается анамнез (история болезни). Характерные почечные рубцы часто присутствуют у больных во время первоначального обследования, новые могут сформироваться у 3-5% пациентов. Развитие рубцов обратно связано со скоростью назначения антибактериальной терапии узкого спектра действия. Наличие новых шрамов часто свидетельствует о возникновении системных инфекций.
Важно знать! В армию при хроническом пиелонефрите не берут.
Лабораторная диагностика
Лабораторные тесты мочи способны выявить пиурию. Рекомендуется провести бактериологический анализ мочи, который помогает обнаружить грамотрицательные патогенные возбудители – кишечную палочку и протеи. Негативный результат микроорганизменного обследования не исключает диагноза – хронического пиелонефрита. Если присутствует альбуминурия, это указывает на осложнения. Концентрация креатинина и мочевой кислоты в сыворотке крови повышаются.
Гистология почек показывает очаговый гломерулосклероз при развитой рефлюкс-нефропатии. Беременной женщине и маленькому ребенку могут понадобиться дополнительные обследования, чтобы исключить вторичные осложнения.
Инструментальное обследование
Урограмма помогает установить с высокой точностью пиелонефрит, поскольку выявляет дилатацию почечной чашечки и рубцы. Иногда также обнаруживаются расширения мочеточника и уменьшение величины почек.
Рентгенологическое исследование с помощью сукцимера (хемета) более чувствительно, чем внутривенная пиелография, поскольку помогает выявлять почечные рубцы. Диагностическая процедура назначается многими педиатрическими специалистами, потому что легко выполняется и способно обнаружить патологию.
Компьютерная томография – это процедура выбора при диагностике обструктивного пиелонефрита. Ультрасонографические изображения почек могут показывать конкременты, но УЗИ не является чувствительным методом для выявления рефлюкс-нефропатии.
Пути лечения и прогноз для пациентов
Пациентам назначают медицинскую терапию с антибиотиками. Рекомендуется продолжать лечение до достижения половой зрелости или до полного исчезновения рефлюксной болезни. Правилом в этих случаях является спонтанная ремиссия; операцией таких людей лечить не нужно. Данные исследования Birmingham Reflux доказали, что консервативные и оперативные методы лечения ПМР одинаково действенны.
Показания к проведению хирургического вмешательства:
- пренебрежение консервативным режимом лечения;
- сепсис;
- почечно-мочеточниковый рефлюкс.
Хирургия рекомендуется у всех детей старше 12 месяцев со склерозными тканевыми изменениями и обратным забросом мочи. Пациенты в возрасте 1-4 года с правосторонним ПМР и без рубцевания могут проходить антибиотикопрофилактику.
Повреждение почек можно уменьшить путем ограничения диетического белка. Снижение артериального давления лекарственными препаратами помогает замедлить развитие почечной недостаточности; блокаторы кальциевых каналов (БКК) и антагонисты ангиотензиновых рецепторов особенно полезны при гипертонии.
Цефалоспориновые и пенициллиновые антибиотики первого поколения в урологии являются препаратами выбора из-за высокой эффективности против грамотрицательных микробов. У младенцев используется преимущественно ряд пенициллинов широкого спектра действия. У пациентов в возрасте полугода терапия может быть изменена на имидазолидиндион в виде натриевой соли. Подростки и взрослые могут лечиться ко-тримоксазолом.
Запрещено менять уже назначенную антибиотикотерапию, чтобы не допустить развития резистентности. Исследование в Бирмингеме ясно показало, что медикаментозно-хирургические методы одинаково эффективно предотвращают повреждение почек от обструктивного пиелонефрита. Большинство детей с хронической формой воспаления спонтанно избавляются от ПМР. Примерно у 2% возникает почечная недостаточность, тогда как у 5-6% – длительные осложнения, включая гипертонию. Если развиваются последствия из-за неправильного лечения, требуется обратиться к врачу.
Важно знать! Гипертензия способствует ускоренной потере функции почек у людей с хроническим пиелонефритом. Рефлюкс-нефропатия является наиболее распространенной причиной повышения артериального давления у детей и возникает в 10-20% случаев.
Профилактические советы
Рекомендации по диете зависят от основной причины пиелонефрита. Быстрое и полное лечение цистита и других инфекций помогает предотвратить почечное воспаление. Терапия пузырно-мочеточникового рефлюкса или обструктивной уропатии также предупреждает развитие болезни. В некоторых случаях рецидивирующего цистита использование антибиотиков помогает устранить уросепсис.
Большинство случаев пиелонефрита проходят без осложнений. Иногда лечение может быть длительным и агрессивным. Цель состоит в том, чтобы избежать сепсиса и почечной недостаточности. Детям и взрослым нужно принимать оптимальное количество жидкости, а также витаминные добавки. Обезвоживание увеличивает вероятность возникновения рецидива в ближайшие 2 года.
Если возникает лихорадка, озноб, головокружение и ночная потливость – необходимо посоветоваться с лечащим врачом. При симптомах обострения пиелонефрита нужно обращаться к доктору, чтобы предотвратить осложнения. Своевременно начатая терапия увеличивает шансы на полное выздоровление пациента.
</index><index>
Воспалительный процесс в почках иногда не носит бактериального характера, а возникает из-за застоя мочи, вызванного обструкцией элементов для продуцирования и выведения мочи в мочевой пузырь.
Уже позднее на фоне застойных явлений присоединяется бактериальная инфекция и осложняет течение патологии.
Хронический обструктивный пиелонефрит — частый тип развития патологии, при усугублении ситуации болезнь принимает острый характер и требует немедленной хирургической помощи.
Содержание
Причины появления болезни
Как и необструктивный пиелонефрит, болезнь характеризуется проблемами с мочевыведением, причем возникают обструкции при::
- врожденных патологиях мочевыводящих путей — узкость просветов мочеточника, деформация мышечного слоя стенок;
- конкрементов в чашечно-лоханочной системе, которые перекрывают просвет мочеточников и нарушают отток мочи;
- воспалительные процессы, которые спровоцировал необструктивный хронический пиелонефрит, вследствие чего образовались спайки, сужения просвета;
Эти причины провоцируют проблемы с мочевыведением, в результате чего моча перестает нормально выводиться и застаивается в почках.
Провоцирующими факторами для пиелонефрита становятся сахарный диабет, переохлаждение организма, длительный прием антибактериальных препаратов, хронические инфекции, присутствующие в организме.
Классификация патологического процесса
Врачи выделяют случаи обструктивного пиелонефрита в две большие группы:
- острый обструктивный пиелонефрит — возникает при первичной обтурации мочевыводящих путей, симптоматика процесса острая, протекает стремительно, лечение требует ургентной помощи;
- хронический тип патологии — возникает после недолеченного острого пиелонефрита, болезнь протекает с характерными периодами обострения и ремиссии.
Кроме этого деления, классификация по локализации поражения в почках, левосторонний или правосторонний пиелонефрит.
Симптомы патологии
Признак обструкции почек — остро возникшая почечная колика, сопровождающаяся сильной болью. Приступы при обструктивном пиелонефрите сильные, болезненность парализует пациентов.
При почечной колике у пациентов поднимается температура до 39-40˚С. Приступ мучает пациентов, у них появляются головные боли, сухость во рту, слабость, рвота и тошнота.
Ощущается озноб, лихорадка и другие признаки ухудшения здоровья. Понижается артериальное давление, выступает холодный пот.
Это свидетельствует о развитии грозного осложнения — бактериостатического шока, который приводит к острой почечной недостаточности, а при отсутствии немедленной квалифицированной помощи такое состояние вызывает летальный исход.
Сила ощущений нарастает во времени, ухудшается работа сердца, пациенты страдают от сдавливающих или покалывающих ощущений за грудиной.
Начинающаяся боль за короткое время становится нестерпимой, а состояние ощутимо усугубляется. Поэтому при первых признаках почечной колики, сразу же обращаются к врачу.
Диагностика патологии
Чтобы поставить диагноз, пациент обращается к нефрологу или урологу. В самом начале врачи опрашивают пациента, интересуются временем возникновения признаков, характером и длительностью болевого приступа.
В дальнейшем пациента направляют на инструментальные методы диагностики, которые подтверждают, или опровергают изначальный диагноз.
Для этого назначаются следующие анализы:
- анализ крови общий и биохимический (отмечается скорость оседания эритроцитов, количество лейкоцитов, количество фибриногена и С-реактивного протеина);
- общий анализ урины — упор делается на содержание лейкоцитов, что сигнализирует о воспалительном процессе в почках;
- анализ мочи по Зимницкому;
- бактериальный посев мочи на определение наличия бактерий и чувствительность к антибактериальным препаратам;
- ультразвуковая диагностика почек — визуально видит причину обтурации: просвета, стриктуру;
- рентген с контрастным веществом — информативный методов диагностики;
- ретроградная цистоуретрография — помогает определить необструктивный хронический пиелонефрит, связанный с рефлюксом урины;
- магнитно-резонансная и компьютерная томография — видят внепочечные причины, вызвавшие патологию, опухоли, которые сдавливают мочеточник и делают невозможным нормальный ход урины из почек.
Лечение патологии
При обструктивном пиелонефрите врачебная помощь решает две проблемы:
- Убирают бактериальную инфекцию, что поможет добиться ремиссии при патологии.
- Восстановить нормальный отток урины и устранить те факторы, которые мешали ходу.
Чтобы решить первую проблему, пациент принимает антибактериальные препараты. Врачи назначают тем пациентам, которые имеют острый необструктивный пиелонефрит, но для пациентов с обструкцией также актуальны.
При приступах больного госпитализируют, и препараты назначают внутривенно или внутримышечно, чтобы быстрее купировать инфекцию.
Антибактериальные препараты при обструктивном пиелонефрите — это цефалоспорины второго и третьего поколения, пенициллиновая группа, фторхинолоны.
Принцип при выборе препарата для лечения больного — чувствительность к нему выделенной патогенной микрофлоры в результате анализа урины.
Помимо антибактериальных препаратов, назначаются болеутоляющие средства, противовоспалительные препараты, уросептики, медикаменты, чтобы нормализовать температуру тела.
При устранении причины обструкции чаще прибегают к хирургическому вмешательству. Это связано с тем, что врожденные или приобретенные патологии мочевыводящих путей консервативными методиками устранить нельзя.
Поэтому единственно верное для пациента решение — устранять причину оперативно. При наличии камней проводится литотрипсия, а при сужении мочеточника — пластика стенок, устранение участка со спайками.
В случае тяжелого состояния больного, накладывается нефростома для экстренного выведения мочи из организма, проводится катетеризация мочевого пузыря. Это поможет устранить отечность, снять внутрипочечное давление.
Прогноз благоприятный, при раннем обращении в клинику. Если устранить патологию как можно раньше, то больные не узнают, что это такое — почечная колика, от которой некоторые пациенты даже теряют сознание.
Профилактика обструктивного пиелонефрита заключается в своевременном излечивании урологических патологий, устранении очагов инфекции в организме. При обнаружении первых признаков патологии, обязательна консультация врача.
</index>Симптомы пиелонефритаПиелонефрит на Новый Год: как не получить «подарок» под елкуОт чего обострение хронического пиелонефритаОт чего возникает и чем опасен пиелонефрит у ребенка: признаки, профилактика, диагностика
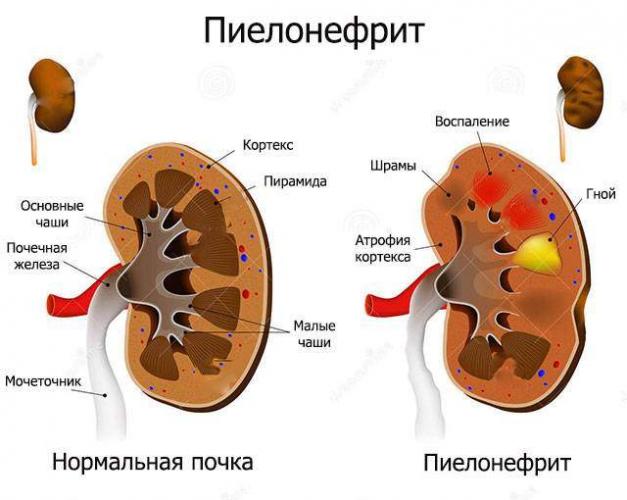
Хронические патологические изменения в почках, сопровождающиеся воспалительными процессами, могут на протяжении длительного времени протекать скрыто. Но в период обострения они дают острую симптоматику, которая может проявляться в виде болезненного мочеиспускания, отеков и высокой температуры.
Эта клиническая картина может сигнализировать о развитии такого заболевания, как пиелонефрит обструктивный. Его диагностика и лечение представляют некоторые трудности. Воспаление в основном протекает бессимптомно, и обнаружить его на ранних стадиях развития проблематично, а когда наступает острая фаза, в тканях почек уже произошли изменения, избавиться от которых сложно.
Обструктивный пиелонефрит
Говоря о механизме развития обструктивного пиелонефрита и о том, что это такое, нужно упомянуть, что данное заболевание характеризуется нарушением оттока мочи. Из-за воспаления возникает спазм мочеточников, в результате чего урина, попадая в почечные лоханки и чашечки, долго не выходит из них.
Зачастую пиелонефрит является вторичным заболеванием, возникающим на фоне патологий, приводящих к сдавливанию или закупорке мочеточников. Если нарушения оттока мочи отсутствуют, разновидность заболевания называется «необструктивный пиелонефрит».
Формы обструктивного пиелонефрита
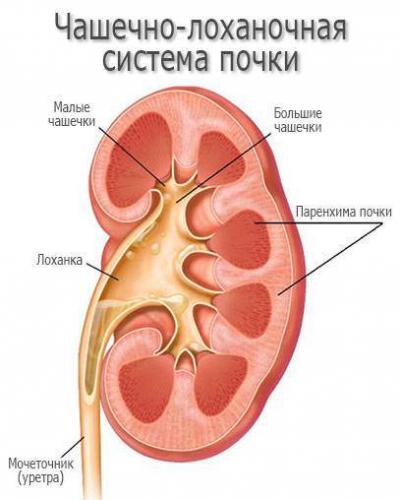
Почка — это парный орган, состоящий из:
- пирамидки мозгового слоя;
- мозгового слоя;
- почечной артерии и вены;
- лоханки;
- большой и малой почечной чашки;
- мочеточника;
- коркового слоя.
Сверху почка покрыта плотной оболочкой, которая защищает орган от механических повреждений. Ежедневно в ней происходят сложные процессы по формированию мочи — это биологическая жидкость организма, которая скапливается в чашах и лоханках, а затем фильтруется и направляется к мочеточнику, откуда попадает в мочевой пузырь.
Развитие патологического процесса
При развитии патологических процессов отток мочи нарушается, возникают застойные явления, приводящие к расширению капсулы органа. Увеличение объемов почки приводит к повышению оказываемого ею давления на нервные окончания, что способствует возникновению сильного болевого синдрома. В месте застоя начинают активно размножаться бактерии, которые провоцируют развитие воспаления.
Так развивается обструктивный пиелонефрит, который имеет 2 формы — острую и хроническую. В первом случае отмечается стремительное прогрессирование болезни с выраженной симптоматической картиной. Как правило, острый обструктивный пиелонефрит развивается на фоне проникновения в почечные структуры инфекции, которая провоцирует реакцию в виде воспаления и перекрытия мочеточников.
Хроническая форма болезни отличается лишь тем, что она имеет две стадии своего развития, которые сменяются друг другом под влиянием на организм определенных факторов. В периоды ремиссии работа почек нормализуется, а в момент обострения — нарушается, что также приводит к возникновению острой симптоматики, выраженность которой тоже напрямую зависит от степени обструкции. А она бывает:
- относительной — характеризуется частичным нарушением оттока мочи;
- абсолютной — отток урины полностью прекращен;
- нарастающей — постепенное нарушение оттока мочи.
Причины обструктивного пиелонефрита
Возникновению пиелонефрита способствуют различные факторы. Чаще всего провокаторами патологии являются:
- врожденные аномалии мочевыводящих путей (по этой причине в 80% случаев диагностируется хронический обструктивный пиелонефрит у детей);
- мочекаменная болезнь;
- травмы, полученные при падении, ударе или во время хирургических вмешательств;
- простатит и формирование аденомы простаты у мужчин;
- период беременности у женщин.
Кроме того, в 70% случаев причиной развития хронического обструктивного пиелонефрита является неправильное лечение или его полное отсутствие при остром течении болезни, а также:
- сахарный диабет;
- развитие инфекций дыхательной или мочеполовой системы;
- продолжительный прием антибактериальных препаратов;
- переохлаждение организма.
Особенности у детей
Нужно отметить, что хроническое воспаление почек и нарушение оттока урины чаще всего наблюдается у маленьких детей. Причиной этого являются вирусные инфекции, которые мать перенесла в период беременности, генетическая и наследственная предрасположенность.
Проникновение инфекции в почки у детей может происходить разными путями:
- гематогенным;
- уриногенным.
Гематогенное инфицирование чаще всего встречается у детей до 1 года. В данном случае провокаторами болезни могут являться:
- пневмония;
- омфалит;
- гнойная ангина.
У детей постарше инфицирование чаще всего происходит уриногенным путем. Здесь большую роль играют такие заболевания, как кишечные инфекции, вульвит (у девочек), баланопостит (у мальчиков), цистит и т. д. Немаловажное значение имеет пренебрежение правилами гигиены.
Симптомы
Клиническая картина при этом заболевании у детей и взрослых одинакова, и зависит она напрямую от течения болезни. Так, например, если у человека острый обструктивный пиелонефрит, то в этом случае его начинают беспокоить следующие симптомы:
- почечные колики, для которых характерна сильная боль в поясничной области (если патологические процессы происходят только в одной почке, дискомфорт появляется с левой или правой стороны, если в двух — с обеих сторон);
- рези при мочеиспускании;
- слабость;
- температура тела до 38 градусов, но бывает и выше;
- тошнота;
- отсутствие аппетита;
- сухость во рту, постоянная жажда;
- учащение сердцебиения;
- резкое снижение веса.
Основная симптоматика
При развитии данного заболевания нарушается отток урины из почек, что приводит к застою и размножению патогенных микроорганизмов, которые выделяют вредные вещества. На фоне этого наступает интоксикация, для которой характерна следующая симптоматика:
- неприятный запах изо рта;
- озноб;
- диарея;
- головокружения;
- головная боль;
- сонливость;
- темные круги под глазами;
- бледность кожных покровов.
Симптомы хронического обструктивного пиелонефрита в период обострения ничем не отличаются от клинической картины, характерной для острого протекания болезни. В моменты ремиссии, когда функциональность мочевыделительной системы восстанавливается, состояние человека приходит в норму. Продолжительность стадии ремиссии напрямую зависит от лечения, которое получает больной, и его образа жизни.
Диагностика
При подозрениях на воспаление почек назначаются следующие анализы:
- клинический анализ крови;
- бактериальный посев мочи;
- общий анализ мочи.
Данные исследования позволяют удостовериться в наличии воспалительных реакций в организме и выявить возбудителя болезни, если им стал инфекционный агент, а также установить его резистентность к антибактериальным препаратам.
Компьютерное исследование почек применяется с целью определения местонахождения очага воспаления, степени обструкции и состояния мочеточников. В данном случае чаще всего используются:
- рентген;
- УЗИ;
- КТ, МРТ.
Лечение
Чтобы борьба с пиелонефритом прошла успешно и без осложнений, больной должен получать соответствующее лечение, которое осуществляется под врачебным контролем в условиях стационара. Подбирается оно в индивидуальном порядке, но практически всегда требуется прием антибиотиков и других препаратов, действие которых направлено на восстановление оттока мочи.
При сильных воспалительных реакциях и частичном перекрытии мочеточников проводится оперативное вмешательство, во время которого устанавливается дренажная трубка, обеспечивающая выведение урины.Если во время обследования у пациента был выявлен обструктивный пиелонефрит на фоне абсолютной обструкции мочеточника, то в этом случае могут применяться различные виды хирургических вмешательств, направленных на восстановление оттока мочи. С этой целью чаще всего применяют:
- установку мочеточникового стента, имеющего вид трубки, способствующей расширению мочеточника;
- чрескожную нефростомию, при которой вводится трубка для отвода мочи через уретру;
- пиелопластику, при которой осуществляется резекция поврежденного участка мочеточника с последующей установкой стента;
- трансуретероуретеростомию, во время которой соединяют поврежденный мочеточник со здоровым;
- реимплантацию, при которой осуществляют удаление пораженного участка мочеточника и последующее соединение здоровых тканей;
- уретеролиз, во время которого проводится удаление фиброзных или рубцовых тканей, препятствующих нормальному протоку урины по мочеточнику;
- нефрэктомию, при которой удаляют почку, пораженную обструкцией.
Медикаментозное лечение
Так как данное заболевание сопровождается острыми симптомами, обязательной является медикаментозная терапия, направленная на их купирование. Она включает прием:
- нестероидных противовоспалительных средств (НПВС), уменьшающих воспаление и оказывающих жаропонижающее действие;
- спазмолитиков и анальгетиков, обеспечивающих устранение спазмов и болевого синдрома;
- поливитаминных комплексов, способствующих укреплению иммунитета;
- пребиотиков для восстановления кишечной микрофлоры (применяются только при параллельном приеме антибиотиков).
Как утверждают врачи, медикаментозного и хирургического лечения пиелонефрита недостаточно. Пациенту требуется полный покой. Также ему необходимо придерживаться особой диеты, которая будет способствовать снижению нагрузки на почки. Для этого следует свести к минимуму употребление соли, отдавать предпочтение только легким блюдам (жирное, жареное, копченое кушать нельзя) и полностью отказаться от:
- алкоголя;
- напитков, в составе которых находятся сахар и кофеин.
В комплексе все эти меры обеспечивают купирование воспалительных процессов и восстановление функциональности почек. Важно своевременно начать их принимать, когда болезнь еще находится в острой фазе. Это позволит избежать ее перехода в хроническую форму и развития на ее фоне осложнений.
Профилактика
Предотвратить развитие хронического обструктивного пиелонефрита намного легче, чем заниматься его лечением. А для этого важно соблюдать некоторые правила:
- проводить своевременное лечение почечных патологий и инфекционных заболеваний;
- укреплять иммунитет;
- избегать переохлаждений;
- отказаться от алкоголя;
- правильно питаться.
Если же у человека уже был диагностирован обструктивный пиелонефрит, то ему следует регулярно посещать врача и сдавать анализы крови и мочи, чтобы контролировать течение болезни, постоянно следовать диете и избегать эмоциональных нагрузок.
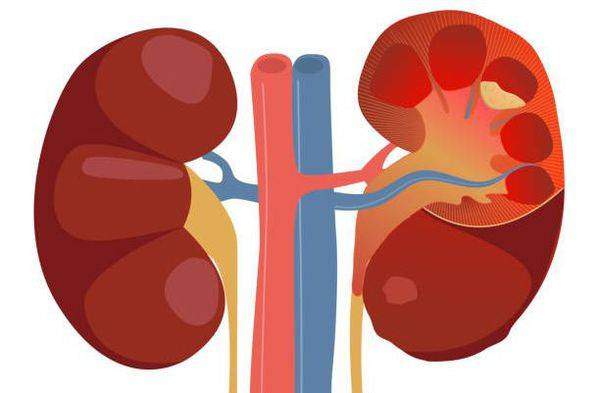
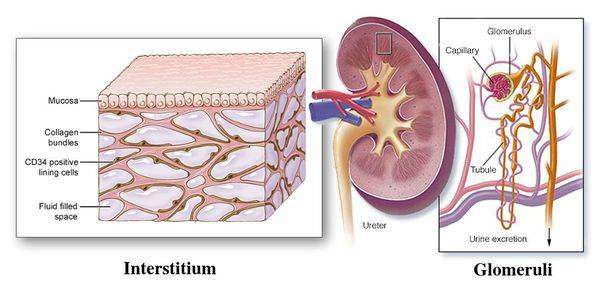
Пиелонефрит следует отличать от гломерулонефрита. Обе формы нефрита характеризуются воспалением паренхимы почек, но при пиелонефрите поражается межуточная ткань, а при гломерулонефрите — клубочки почек. Поэтому пиелонефрит называют «интерстициальным нефритом», от слова «интерстиций» — межуточная ткань, а гломерулонефрит можно назвать «клубочковым нефритом», от слова «гломерула» — почечный клубочек.[2]
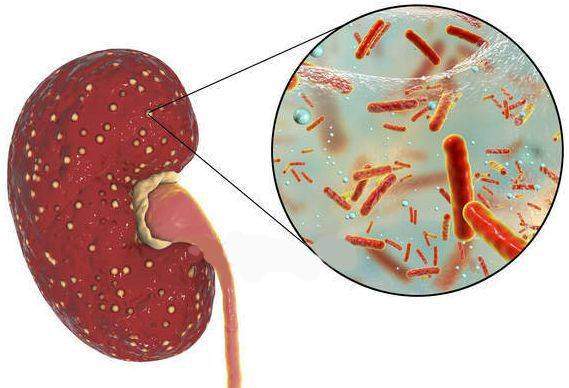
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк.[4]
Особую опасность представляют БЛРС+ бактериями. Аббревиатура «БЛРС» расшифровывается как «бета-лактамазы расширенного спектра действия». БЛРС — это группа бактериальных ферментов, которые позволяют бактериям игнорировать антибиотики. Благодаря БЛРС бактерии расщепляют и нейтрализуют несколько групп антибактериальных препаратов, включая пенициллины и цефалоспорины. Продуцировать подобные ферменты могут далеко не все микробы, довольно часто эта способность наблюдалась у кишечной палочки и клебсиеллы пневмонии. Современные микробиологические лаборатории всегда отмечают подобные микробы либо русской аббревиатурой БЛРС+, либо английским аналогом ESBL+. Согласно европейским данным, БЛРС, продуцируемые кишечной палочкой, встречаются в 10% случаев, а клебсиелла пневмонии продуцирует БЛРС в 20% случаев. Таким образом, проблема БЛРС+ бактерий имеет важное клиническое значение.[8]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
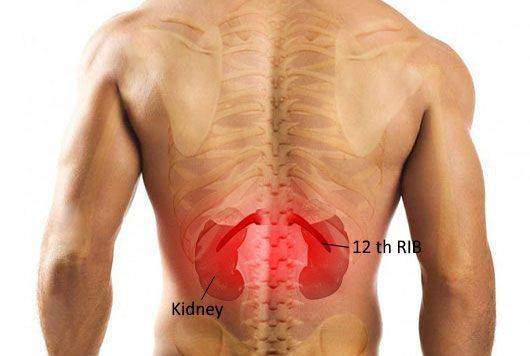
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Общая симптоматика при пиелонефрите характеризуется повышение температуры. Как правило, температура достигает 38-40 градусов. Повышение температуры сопровождается ознобом. Также характерно максимальное повышение температуры в вечернее время с резким падением температуры в утренние часы. Кроме повышения температуры могут быть и другие проявления общего отравления организма в виде слабости, вялости, усталости и отсутствия аппетита.
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря.[1][4]
Патогенез острого пиелонефрита
Бактерия попадает в почку либо с кровью, либо с мочой. Кровяной занос бактериальной инфекции получил название «гематогенного» пути передачи. Иногда врачи говорят о нисходящем пути развития острого пиелонефрита. Например, тот же нелеченный бронхит может осложниться развитием пиелонефрита за счёт обильного поступления бактерий в кровь. Нужно понимать, что почки фильтруют кровь со всего организма, поэтому пиелонефрит может осложнить любой несвоевременно пролеченный гнойник, даже расположенный в ногах или руках.
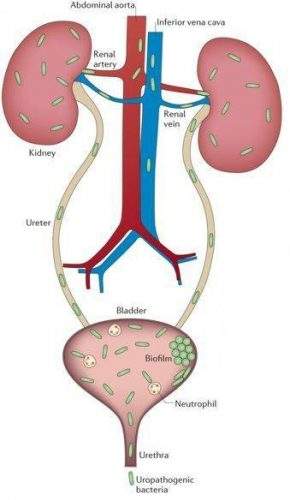
Альтернативой кровяному пути попаданию бактерий является мочевой путь распространения микробов. В научной литературе такой путь передачи возбудителя именуется «уриногенным», от слова «урина» — моча. Раньше такой путь заражения называли «восходящим», так как инфекция фактически «карабкается» вверх из мочевого пузыря. Вот почему очень важно своевременно пролечивать воспаление мочевого пузыря в виде цистита, не дожидаясь распространения бактерий вверх в почку.
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь.[8]
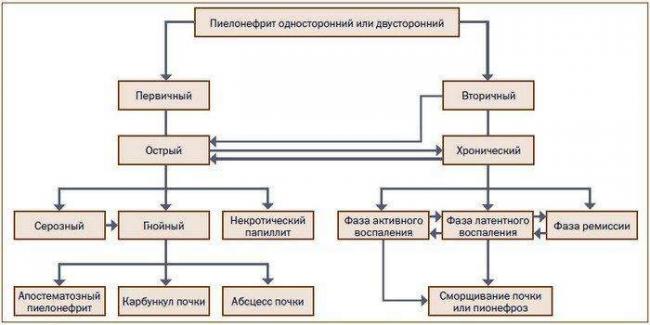
Классификация и стадии развития острого пиелонефрита
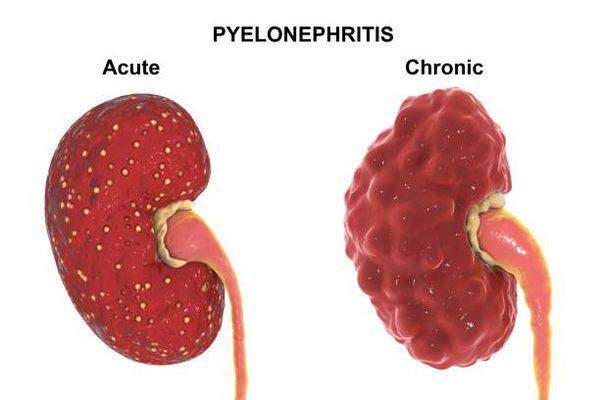
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
- апостематозный пиелонефрит;
- абсцесс почки;
- карбункул почки;
- некротический папиллит;
- эмфизематозный пиелонефрит.
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
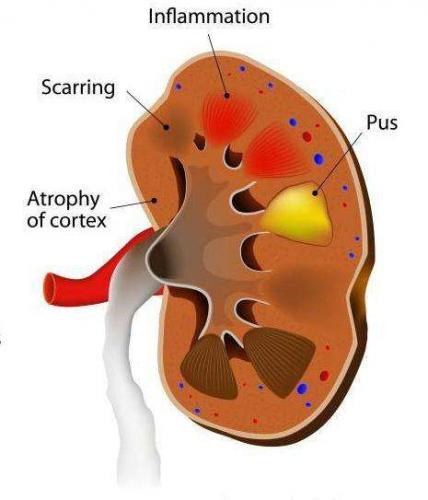
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.
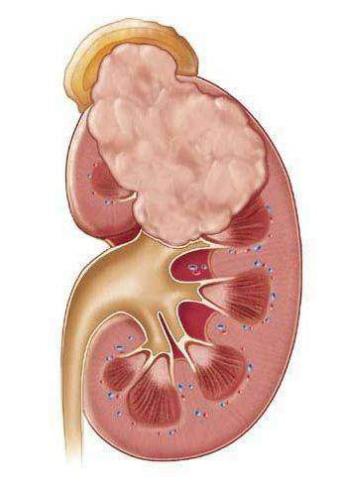
Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек.[4]
Также пиелонефрит можно подразделить на первичную и вторичную форму. Первичный острый пиелонефрит развивается в интактной почке, то есть без аномалий развития, камней и значимых нарушений оттока мочи. Вторичный острый пиелонефрит возникает на фоне заболеваний, которые нарушают пассаж мочи. Между вторичной формой острого пиелонефрита и первичным обострением хронического пиелонефрита очень тонкая грань, поэтому в МКБ-10 введён код № 12 «Тубулоинтерстициальный нефрит, не уточнённый как острый или хронический».[3]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита.[10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки.[7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита.[4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
Важным осложнением острого пиелонефрита является хроническая форма этого заболевания. Именно поэтому очень важно диспансерное наблюдение после удачного излечения острого пиелонефрита. Словосочетание «диспансерное наблюдение» немного пугает своей бюрократической составляющей, но по сути это означает необходимость контролировать анализы мочи в течение минимум трёх месяцев после перенесённого острого пиелонефрита.
Диагностика острого пиелонефрита
Минимальный объём обследований:
- общий анализ мочи;
- посев мочи на флору с определением чувствительности к антибиотикам;
- клинический анализ крови;
- анализ крови на креатинин;
- УЗИ почек и мочевого пузыря.
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом.[2][4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Основу лечения острого пиелонефрита составляют антибиотики и нестероидные противовоспалительные средства. НПВС уменьшают болевой синдром, ослабляют симптомы интоксикации и помогают справиться с высокой температурой. Антибактериальная терапия острого пиелонефрита требует отдельного разбора.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения.[4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов. Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов.[6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях. В целом выбор антибиотика — на усмотрение лечащего врача.[9]
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
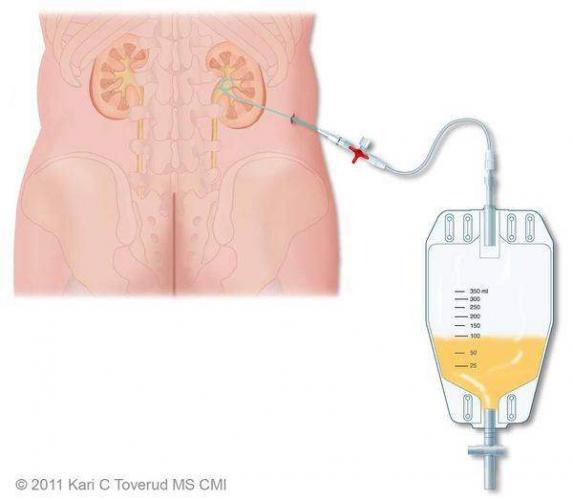
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки.[4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета.[5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения.[4]
Список литературы
- Кухтевич А.В. Гордовская Н.Б. Острый пиелонефрит // РМЖ. Мать и дитя. — 2018. —№ 23. — С. 5.
- Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. Урология. — М.: Медицина, 2002. — 348 с.
- Международная классификация болезней от 2010 года // ICD-10 Version:2010. [Электронный ресурс]. Дата обращения: 04.10.2018.
- Российские клинические рекомендации. Урология // Российская ассоциация урологов. — М., 2016. — С. 429.
- Chung V.Y., Tai C.K., Fan C.W., Tang C.N. Severe acute pyelonephritis: a review of clinical outcome and risk factors for mortality // Hong. Kong. Med. J. — 2014. — Vol. 20, № 4. — P. 285-9.
- FDA updates warnings for fluoroquinolone antibiotics // FDA News Release. [Электронный ресурс]. Дата обращения: 07.10.2018.
- Lu Y.C., Chiang B.J., Pong Y.H., et al. Emphysematous pyelonephritis: clinical characteristics and prognostic factors // Int. J. Urol. — 2014. — Vol. 21, № 3. — P. 277-82.
- Mc Lellan L.K., Hunstad D.A. Urinary Tract Infection: Pathogenesis and Outlook // Trends. Mol. Med. — 2016. — Vol. 22, № 11. — Р. 946-57.
- Neumann I., Moore P. Pyelonephritis (acute) in non-pregnant women // Clinical Evidence. — 2014. — Vol 11. — P. 807.
- Shields J., Maxwell A.P. Acute pyelonephritis can have serious complications // Practitioner. — 2010. — Vol. 254, № 4. — P. 285.
Клинические cлучаи «Пиелонефрит острый»
1.Случай эмфизематозного пиелонефрита у пациентки с сахарным диабетом, потребовавший нефрэктомииОпределение болезни. Причины заболеванияСимптомы острого пиелонефритаПатогенез острого пиелонефритаКлассификация и стадии развития острого пиелонефритаОсложнения острого пиелонефритаДиагностика острого пиелонефритаЛечение острого пиелонефритаПрогноз. ПрофилактикаИсточникиКлинические случаиИспользуемые источники:
- https://procistit.ru/pielonefrit/obstruktivnyj-i-neobstruktivnyj.html
- https://uromir.ru/nefrologija/pielonefrit/obstruktivnyj.html
- https://cistitstop.ru/pielonefrit/prichinyi-obstruktivnogo-pielonefrita.html
- https://propochki.info/bolezni-pochek/obstruktivnyj-pielonefrit
- https://probolezny.ru/pielonefrit-ostryy/







