Гломерулонефрит также называют клубочковым нефритом. Это заболевание представляет собой воспаление гломерул почек инфекционно-аллергического или аутоиммунного характера. Проявляется оно отеками и нарушениями со стороны мочевыделительной и сердечно-сосудистой систем. При отсутствии своевременной и адекватной медицинской помощи возникает риск развития тяжелых осложнений, способных привести к летальному исходу.
1 Причины</span></h2>
Гломерулонефрит у женщин может быть спровоцирован различными патогенными микроорганизмами. В качестве вероятных возбудителей воспалительного процесса в почечных клубочках выступают стрептококки, стафилококки, малярии, плазмодии и другие разновидности вирусов.
Гломерулонефрит часто является следствием заболеваний других органов, протекающих в острой или хронической форме. Обычно его провоцируют такие болезни, как пневмония, ангина, скарлатина, стрептодермия (поражение кожи с гнойным выделением). Развитию гломерулонефрита способствуют также корь, ОРВИ, ветряная оспа. Потому инфекционный фактор воздействия считается одним из главных при рассмотрении этого заболевания.
Выделяют и другую причину, провоцирующую воспаление в гломерулах почек. Это возможно при переохлаждении организма в условиях повышенной влажности. При таком варианте нефрит принято называть «окопным».
При переохлаждении почек развиваются расстройства на рефлекторном уровне, которые затрагивают почечное кровоснабжение, в результате чего оказывается влияние на ряд иммунологических процессов.
Гломерулонефрит может быть следствием токсического воздействия на организм. К опасным веществам относят ртуть, свинец, органические растворители (этиловый спирт, бензин, ксилол, ацетон) и прочее. Причиной заболевания могут быть и прививки (вакцинации), введение сывороток или каких-либо медикаментов.
Рекомендуем Микоплазма у женщин: причины, симптомы и лечение заболевания
Микоплазма у женщин: причины, симптомы и лечение заболевания
2 Симптомы</span></h2>
Симптоматика гломерулонефрита у женщин может различаться в зависимости от формы заболевания. Классификацию болезни осуществляют по нескольким принципам:
| Классификация | Форма гломерулонефрита | Характерные особенности течения болезни |
|---|---|---|
| По течению | Острая | Имеет внезапное развитие. Является излечимой, но обладает возможностью перехода в латентную (скрытую) форму |
| Хроническая | Является результатом острого течения гломерулонефрита. Периодически обостряется | |
| Подострая | Быстропрогрессирующий или злокачественный гломерулонефрит. Отличается плохой динамикой даже при назначении специфической медикаментозной терапии. Представляет риск развития осложнений. В большинстве случаев (до 80%) приводит к летальным исходам | |
| По особенностям клинической картины | Нефротическая | Основные признаки — фронтальные и периферийные отеки |
| Гематурическая | Характеризуется большим содержанием белка и крови в урине, отсутствием отечности и повышения артериального давления (АД) с первых дней развития болезни | |
| Гипертоническая | Изменения в процессе мочеиспускания отсутствуют, анализы мочи не показывают наличие белка и крови, однако наблюдается устойчивое повышение АД | |
| Смешанная | Имеет комбинацию из всех представленных выше симптомов, проявляющихся с разной тяжестью | |
| Латентная | Единственным способом диагностирования патологии в этом случае является проведение лабораторных исследований урины — в ней будут обнаружены в большом количестве белок и кровь | |
| По механизму развития болезни | Первичная | Гломерулонефрит представляет собой самостоятельное заболевание |
| Вторичная | Является следствием других системных патологий (артрит ревматоидного вида, красная волчанка и др.) |
Выделяют как самостоятельный тип заболевания острый постстрептококковый гломерулонефрит, протекающий после стрептококковой инфекции.
Симптомы болезни зависят также от стадии ее развития:
| Стадия гломерулонефрита | Сипмтоматика |
|---|---|
| Острая |
При остром гломерулонефрите у женщин отмечают следующие клинические признаки:
|
| Подострая |
Это самая сложная стадия, преимущественно встречающаяся у взрослых женщин. Клинические признаки:
Все эти симптомы характерны и для острой стадии болезни, но отличить подострую разновидность можно по менее высокой, но более продолжительной температуре. Подострый гломерулонефрит чаще дает осложнения. Всего несколько недель болезни в этой стадии приводит к полной утрате работоспособности почек, требующей диализа и пересадки органа |
| Хроническая |
Развивается длительный промежуток времени, иногда без каких-либо симптомов. При хроническом гломерулонефрите медленным темпом снижается работоспособность почек, постепенно повышается АД. При длительном отсутствии лечения есть риск развития хронической почечной недостаточности, ведущей к значительному ухудшению общего самочувствия пациентки и летальному исходу при отсутствии терапевтических мер. В большинстве случаев она провоцирует уремию, которая сопровождается излишним скоплением в крови мочевины, поражением различных органов и систем человеческого организма, особенно головного мозга. На уремию указывают следующие симптомы:
|
При возникновении приведенных выше симптомов следует незамедлительно обратиться к врачу. Родителям, чьи дети переболели ангиной или скарлатиной, необходимо внимательнее отнестись к здоровью ребенка. Гломерулонефрит у девочек может проявиться только спустя 2-4 недели после перенесенных заболеваний.
Рекомендуем Признаки гепатита C у женщин: причины и лечение заболевания
Признаки гепатита C у женщин: причины и лечение заболевания
3 Диагностика</span></h2>
Выявление гломерулонефрита у женщин осуществляется на основе определения симптомов, лабораторных анализов и различных инструментальных исследований. Только сочетание всех этих методов позволяет провести дифференциальную диагностику с пиелонефритом, амилоидозом, аутоиммунным васкулитом, интерстициальной нефропатией.
После установления предварительного анализа на основании клинической картины, анамнеза, жалоб и осмотра врач назначает дополнительные исследования. Форма гломерулонефрита, а именно первичная или вторичная, определяется за счет изучения перенесенных в недавнем времени инфекционных заболеваний. Диагностика включает следующие методы:
| Тип исследования | Краткое описание | Результат при гломерулонефрите |
|---|---|---|
| Лабораторные исследования | ||
| Общий анализ мочи | Диагностические манипуляции имеют целью определение функции мочевой системы. Для этого делается общий анализ мочи из утренней порции урины, собираемой сразу после пробуждения |
Моча на протеинурию также исследуется в динамике при помощи тест-полосок. Удельный вес урины остается нормальным или повышенным |
| Общий анализ крови | Исследуется для определения признаков воспаления |
|
| Биохимический анализ крови | Определяет уровень общего белка, фибриногена, креатинина, мочевины, соотношение белковых фракций |
|
| Иммунологический анализ крови | Определяет изменение содержания иммунных комплексов |
|
| Анализ мочи Нечипоренко, Зимницкому | Выявляет и определяет степень выраженности почечной недостаточности | Отмечается более 1000 единиц эритроцитов |
| Инструментальные методы исследования | ||
| Исследование глазного дна | Проводится при гипертонической форме гломерулонефрита |
В начале развития болезни клинические признаки указывают на ангиоспастический ретинит:
В поздние сроки артерии сетчатки суживаются, образуя на месте пересечения артериол и венул небольшие сужения последних. В редких случаях отмечаются отечность сосков зрительных нервов, смазанность их границ и точечные кровоизлияния в сетчатке |
| ЭКГ, ЭхоКГ, рентгенография сердца и легких | Проводятся при наличии артериальной гипертензии (АГ) для определения патологий этих органов, связанных с интоксикацией и нарушением электролитного обмена | Выявляются отеки и скопление жидкости в плевральной и перикардиальной полостях |
| УЗИ почек | Проводится ультразвуковое исследования для дифференциальной диагностики с пиелонефритом и другими почечными заболеваниями |
|
| Прижизненная пункционная биопсия почек | Позволяет исследовать морфологический состав почечной ткани | Обнаруживаются рубцовые изменения |
| Чрескожная биопсия |
Позволяет определить гистологическую форму заболевания, дифференцировать гломерулонефрит и подобрать наилучшую тактику лечения. Показаниями к проведению этого исследования служат:
|
Гистологический анализ показывает изменения почечной ткани воспалительного характера, признаки аутоиммунного поражения мембраны почечных клубочков |
Рекомендуем Молочница у женщин: симптомы заболевания и лечение в домашних условиях
Молочница у женщин: симптомы заболевания и лечение в домашних условиях
4 Лечение</span></h2>
Лечение гломерулонефрита у женщин имеет ряд основополагающих подходов. Схема терапии выглядит следующим образом:
- госпитализация в нефрологическом или терапевтическом отделении;
- нестрогий постельный режим на время отеков и/или острой гипертензивной реакции;
- снижение суточного потребления жидкости до 1 л (для взрослых), поваренной соли до 3 г, белка до 80 г на период до 14 дней;
- диуретическая и гипотензивная терапия;
- антиагрегантное лечение (Дипиридамол 250-300 мг в сутки или аспирин 80-150 мг в сутки на протяжении 3-6 недель);
- антикоагулянтная терапия (длительность до 14 дней);
- антибактериальное лечение;
- терапия сопутствующих болезней и осложнений.
Также в зависимости от результатов проведенных анализов и инструментальных исследований лечение комбинируется. Все терапевтические меры назначаются строго врачом, им же контролируется динамика заболевания. В качестве дополнения используют диетическое меню. С разрешения лечащего врача после преодоления острой стадии болезни пациентка может применять народные средства.
4.1 Антибиотики</span></h3>
Антибактериальное лечение устанавливается пациенткам, если гломерулонефриту предшествовала стрептококковая инфекция (скарлатина, ангина) или другое инфекционное заболевания известной этиологии, к примеру, пневмония. Особенно антибиотикотерапия важна для больных с нефротической формой болезни.
До назначения препаратов и схемы их приема целесообразно проведение бактериологического исследования соответствующего материала (мазок из ротоглотки, мокроты). Это необходимо для определения чувствительности инфекций к лекарствам. Однако, так как антибиотикограмма занимает время, лечение начинают с бензилпенициллина и полусинтетических пенициллинов (Амоксиклав, Амоксициллин).
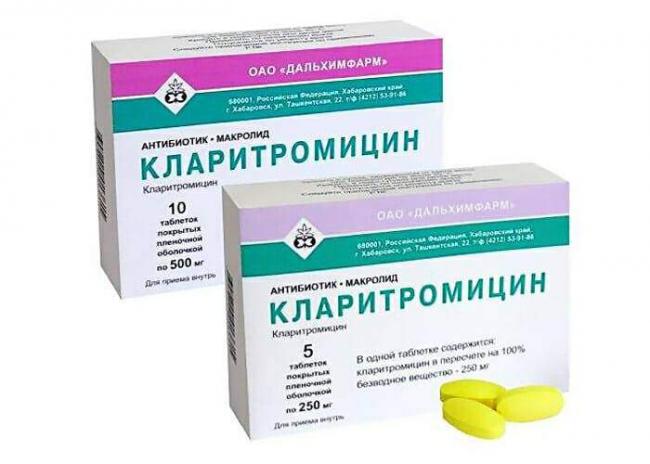
После получения результатов анализа в терапию вносятся соответствующие коррективы. Дальнейшее лечение другими группами антибиотиков продолжают еще 3 недели, а если активная инфекция сохраняется, то дольше. При аллергической реакции к пенициллинам широко применяют макролиды (Кларитромицин, Эритромицин и др.).
С первых дней заболевания проводят санацию очагов инфекций в ротовой полости и носоглотке. Для этого применяют противомикробные средства с антибактериальным эффектом (Фурацилин, Лифузоль и др.).
4.2 Антигистаминные</span></h3>
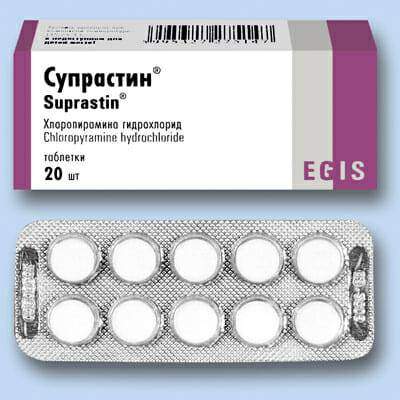
Так как гломерулонефрит имеет инфекционно-токсическую природу, то антибиотики комбинируют с десенсибилизирующими средствами. К таковым относят Супрастин, кальций, Фенкарол, Димедрол, Диазолин.
Их принимают внутрь. Они способствуют снятию отеков, купированию токсического воздействия продуктов жизнедеятельности инфекций, а также оказывают анестезирующее и спазмолитическое действия.
4.3 Диуретики</span></h3>
Мочегонные средства назначают для уменьшения отеков и снижения артериального давления. Предпочтение отдают салуретикам. Тиразидные диуретики менее эффективны.
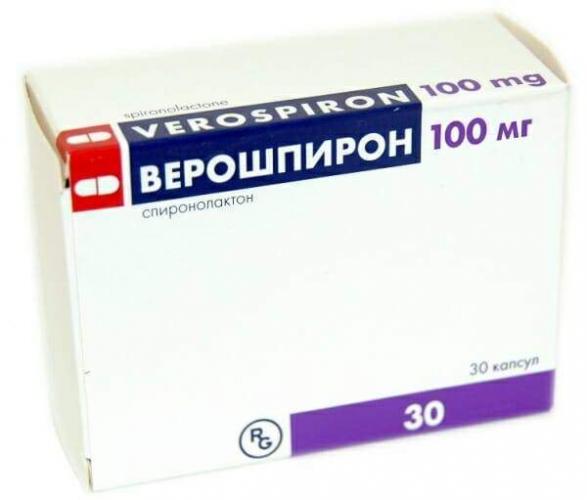
Если почки сохраняют азотовыделительную функцию, то используют антагонисты альдостерона (Верошпирон, Альдакгон). Их, как и ингибиторы АПФ (Эналаприл, Каптоприл), применяют при повышенном АД (артериальной гипертензии) и недостаточности кровообращения. Курсы выбирают короткие — до 1 недели. При отсутствии АГ и сердечной недостаточности назначают осмотические диуретики. К примеру, вводят внутривенно 20%-ный раствор Маннитола.
4.4 Другие препараты</span></h3>
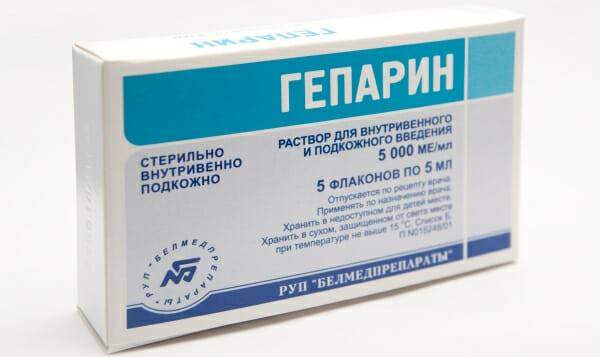
Их используют для устранения аутоиммунного процесса, внутрисосудистых коагуляционных сдвигов. Преимущественно средства (гепарин, цитостатики, ГКС, плазмаферез) имеют широкий диапазон действия. Они нарушают гомеостатические процессы, способные приводить к осложнениям.
При нефротическом синдроме показаны цитостатические иммунодепрессанты и глюкокортикостероиды (ГКС), особенно при отсутствии ремиссии и сохранении симптомов аутоиммунного заболевания в почках. ГКС назначают при остром гломерулонефрите с выраженной активностью почечного процесса, наличием нефротического синдрома без АГ и гематурии, затяжном течении острого нефрита.
Например, при пульс-терапии Циклофосфамидом (Циклофосфаном) необходимо соблюдать следующие условия:
- подбирать дозу так, чтобы та соответствовала скорости клубочковой фильтрации;
- контролировать уровень лейкоцитов на 10-й и на 14-1 после пульс-терапии;
- повысить суточное потребление жидкости;
- принимать антагонисты серотониновых рецепторов (Дексеметазон, Зофран, Церукал) для предотвращения тошноты и рвоты.
Гепарин назначают при остром гломерулонефрите и наличии следующих показаний:
- развитие острой почечной недостаточности;
- нефротическая форма заболевания;
- ДВС-синдром в гиперкоагуляционной фазе.
Гепарином лечатся на протяжении 6-8 недель. При необходимости курс продлевают до 3-4 месяцев. После окончания терапевтических мероприятий в течение 2-3 месяцев рекомендуется употребление антикоагулянтов с непрямым действием (Фенилин). При длительном течении гломерулонефрита в острой стадии, особенно с нефротическим синдромом, применяют лекарства, улучшающие микроциркуляцию в почках. К таковым относят Дипиридамол, ацетилсалициловую кислоту в комбинации с Курантилом, Трентал.
При значительной протеинурии используют нестероидные противовоспалительные препараты (Ибупрофен, Вольтарен, Индометацин). Они снижают проницаемость клубочковых капилляров для белковых молекул, давление внутри капилляров и их фильтрационную поверхность.
4.5 Диета</span></h3>
Диета при лечении гломерулонефрита играет важную роль. Для поддержания эффекта от медикаментозной терапии следует избегать употребления в пищу:
- белокочанной капусты в любом виде (вареная, квашеная, тушеная, сырая);
- яблок сладких сортов;
- изюма и свежего винограда;
- творога и кисломолочных продуктов;
- абрикосов в любом виде;
- картофеля.
Полностью должны быть исключены маринованные, соленые, жареные и копченые блюда. В периоды обострения и острого течения гломерулонефрита разрешены только продукты, приготовленные на пару или методом варки.
Крепкий чай и кофе являются нежелательными. Их лучше заменить отваром шиповника или тыквенным соком. Первый способствует выведению лишней жидкости из организма, а второй — очищению крови от токсинов и повышению иммунитета.
4.6 Народные средства</span></h3>
В качестве дополнительной терапии можно использовать средства народной медицины. Ни в коем случае нельзя заменять ими антибиотики и другие медикаменты.
Для восстановления работы почек рекомендуют следующие рецепты:
- 1. Настой кукурузных рыльцев и хвостиков вишни. Берут по 1 ч. л. сырья, заливают 500 мл кипящей воды и выдерживают до тех пор, пока лекарство не остынет до комнатной температуры. Принимают средство по 1/4 стакана 3 раза в день за 30 минут до еды. Курс лечения продолжают до полного устранения симптомов гломерулонефрита.
- 2. Настой черной бузины. Берут 1 ст. л. высушенных цветков растения, заливают стаканом кипящей воды и выдерживают до полного остывания. Принимают по 1/3 стакана 3 раза в сутки перед едой. Длительность лечения составляет 3-4 недели.
- 3. Настой из сбора трав. Соединяют 4 ст. л. семян льна, 3 ст. л. высушенных листьев березы, 3 ст. л. корневища стальника. Смесь заливают 500 мл кипящей воды и настаивают в течение 2 часов. Принимают средство по 1/3 стакана 3 раза в день. Курс лечения — 7 дней.
Для повышения иммунитета употребляют по 1 ч. л. следующего средства: смешивают 1 стакан меда, 1 ст. л. грецких орехов и фундука, кожуру 1 лимона. Хранят в теплом месте.
5 Последствия</span></h2>
Гломерулонефрит является тяжелым заболеванием, которые способно привести к следующим осложнениям:
- отек легких — провоцируется нарушением сердечной деятельности, устойчивым повышением давления и застоем жидкости в организме;
- эклампсия почечного типа — эпилептивные припадки и судороги, возникающие на фоне резкого увеличение АД, вплоть до гипертонического криза;
- острая почечная недостаточность — полный отказ в работе почек, развивающийся при остром постстрептококковом гломерулонефрите.
К возможным последствиям гломерулонефрита относят:
- переход острой формы заболевания в хроническую;
- уремию — тяжелую интоксикацию организма;
- хроническую почечную недостаточность.
При своевременной диагностике и грамотно оказанной медицинской помощи прогноз болезни благоприятный. При тяжелом течении гломерулонефрита и отсутствии адекватной терапии существует риск летального исхода.
Фото
Гломерулонефрит (ГН), также называемый клубочковым нефритом – это воспалительный процесс гломерул.
Данная болезнь это совокупность нескольких патологий почек, классификация гломерулонефрита осложняется количеством значимых факторов которые влияют на развитие недуга.
Вызывает ли патология только почечные аномалии (первичный тип) или они являются результатом системных заболеваний (вторичный тип).
Ряд классификаций может быть предложен в зависимости от определения гломерулопатии по морфологическим особенностям, клиническому состоянию, этиологии или патогенезу.
Типы патологии
Известные причины клубочкового нефрита связаны с определенными инфекциями, некоторыми генными аномалиями организма, проблемами иммунной системой. Генетически он не передается, и большинство случаев являются спорадическими.
Состояние может сопровождаться изолированной гематурией или протеинурией (кровь или белок в моче), проявляться как нефритический синдром, острая и хроническая почечная недостаточность.
Нефритический синдром
Нефритический тип характеризуется истончением базальной мембраны и небольшими порами в подоцитах клубочков, но достаточно большими для того, чтобы позволить белкам и эритроцитам проникать в мочу.
Признаки и симптомы:
- гематурия (кровь в моче);
- протеинурия (белок в моче);
- помутнение зрения;
- азотемия (повышенная концентрация мочевины и креатинина);
- олигурия (низкий выход мочи).
Латентный вид
Часто встречающийся тип с минимальными изменениями в клубочках. Классические признаки:
- небольшая протеинурия (аномальная экскреция белков, в основном альбумина, в моче);
- микрогематурия (количество крови в моче слишком низкое, чтобы изменить её цвет).
Течение заболевания проходит медленно (на протяжении 15-20 лет), при этом почки сохраняют свои функции. Однако кумулятивные повреждения неуклонно прогрессируют, и по мере проявления симптомов расстройство может привести к необратимым результатам.
Гипертонический тип
Гипертензия – частое явление при хронических заболеваниях почек. Почти у всех пациентов наблюдается гипертония, когда скорость клубочковой фильтрации снижается, в условиях острого и хронического гломерулонефрита, диабетической нефропатии, поликистозной болезни почек, гипертонического нефросклероза и почечных микрососудистых заболеваний.
Ярко выраженная гипертензия – при диастолическом давлении выше, чем 95 мм рт. ст.
Гематурическая стадия
Гематурический тип или IgA-нефрит (нефропатия), раньше называвшийся болезнью Берже, – распространенное первичное хроническое заболевание клубочков. Характерным для него является осаждение иммуноглобулина А в промежуточной ткани (мезангиум) гломерул.
Определяющими признаками типа является обнаружение эритроцитов в моче без каких-либо симптомов, но связан он с прогрессирующей почечной дисфункцией.
Быстропрогрессирующий процесс
Этот тип клинически характеризуется максимальным снижением скорости клубочковой фильтрации, по меньшей мере, на 50% за короткий период.
Основным признаком является обширное образование клубочкового полумесяца.
Его патологическая особенность – фокальный разрыв капиллярных стенок гломерул, который можно наблюдать с помощью световой и электронной микроскопии.
Смешанный вариант
Это комбинация нефротического и гипертонического ГН. Нефротический синдром характеризуется повышенным содержанием белка в моче и уменьшением содержания белка в крови с увеличением содержания жира (в крови).
Воспаление, которое поражает подоциты (клетки, окружающие клубочек), увеличивает проницаемость, что приводит к повышению экскретированных белков.
Классификация, этиология и симптоматика болезни
На ранних стадиях заболевание может быть бессимптомным, только тесты на измерение белка и эритроцитов в моче могут подтвердить гломерулопатию.
Некоторые причины заболевания:
- бактериальные инфекции (например, со стрептококком, стафилококком или пневмококком);
- грибковые инфекции;
- паразитарные инфекции;
- вирусные инфекции;
- васкулит;
- криоглобулинемия;
- эозинофильный гранулематоз с полиангититом;
- гранулематоз с полиангититом;
- микроскопический полиангит;
- иммунные расстройства;
- синдром Гудпасчера;
- системная красная волчанка;
- наркотические препараты (например, хинин, гемцитабин или митомицин С).
По мере прогрессирования ГН могут появляться следующие предупреждающие знаки:
- высокое кровяное давление;
- чрезмерное пенообразование мочи;
- изменение цвета мочи (до красного или темно-коричневого);
- отечность глаз, рук и ног;
- тошнота и рвота;
- затрудненное дыхание;
- головные боли;
- боль в животе и боль в суставах.
Первичное протекание
Первичные клубочковые заболевания включают группу расстройств, характеризующихся патологическими изменениями в нормальной структуре и функции клубочков, независимо от системных заболеваний.
Это различие важно, потому что клиническое представление и патологические данные, вторичных по отношению к системным заболеваниям, могут отражать первичные клубочковые расстройства, однако правильный диагноз базового системного заболевания значительно изменяет лечение пациента.
Вторичное развитие
Вторичные ГН обусловлены генерализованными заболеваниями:
- диффузный эндокапиллярный пролиферативный ГН;
- аутоиммунные поражения (синдром Гудпасчера, гранулематоз с полиангититом);
- синдром Альпорта из-за генетического дефекта коллагена типа IV приводит только к дегенеративным изменениям клубочков (с симптомами гломерулонефрита).
Острое прогрессирование
Тип чаще всего острая форма болезни встречается как осложнение инфекции горла или кожи стрептококком.
Инфекции с другими типами бактерий, такими как стафилококк и пневмококк, вирусные и паразитарные инфекции также могут приводить к острому ГН. Среди неинфекционных нарушений:
- мембранопролиферативный гломерулонефрит;
- нефропатия иммуноглобулина A;
- васкулит, связанный с иммуноглобулином;
- системная красная волчанка;
- криоглобулинемия;
- гранулематоз с полиангититом.
Развивающийся в быстропрогрессирующий гломерулонефрит он возникает из-за условий, связанных с аномальной иммунной реакцией.
Хроническое течение
Часто хронический гломерулонефрит, по-видимому, обусловлен некоторыми из тех же условий, которые вызывают острый ГН, как нефропатия IgA или мембранно-пролиферативный гломерулонефрит. Может быть спровоцирован наследственным нефритом и генетическим расстройством.
Злокачественный характер
Гломерулярные заболевания, возникающие при злокачественных новообразованиях, остаются редкими.
Разнообразные клубочковые поражения могут наблюдаться во множестве неоплазмов и связаны с различными патофизиологическими связями между гломерулопатией и раком.
Дифференциальный диагноз у пациентов с тяжелым почечным повреждением от хронического ГН, с одной стороны, и злокачественной гипертензией, с другой, затруднен. На этом этапе два условия имеют общую клиническую картину:
- гипертония;
- потеря веса;
- анемия;
- так называемый «альбуминуриновый ретинит»;
- депрессия почечной функции;
- азотемия;
- протеинурия и увеличение организованного мочевого осадка.
Формы гломерулонефрита
По клинико-морфологическим признакам гломерулонефрит также систематизируется на несколько форм.
Фокально-сегментарный
Объединяет группу хронических заболеваний почек, характеризующихся видимым в световом микроскопе рубцевании (склероз) капиллярных петлей клубочков. Распределение изменений в почках является фокальным. В отдельных почечных тельцах поражены не все дольки сосудистой железы, заражение сегментарное.
Симптомы:
- высокие потери белка в моче (протеинурия);
- задержка воды (отек) в связи с уменьшением белков крови (гипопротеинемия) и нарушениями в метаболизме липидов в крови (гиперлипидемии).
Иногда наблюдается повышенная экскреция белка в моче без дополнительных симптомов. Часто в моче обнаруживаются эритроциты (гематурия). Гипертензия распространена.
Мезангиопролиферативный (при наличии А-иммуноглобулина)
Мезангиальный пролиферативный гломерулонефрит представляет собой форму, связанную в основном с мезангием. Мезангиальные клетки в клубочках используют эндоцитоз для приема и деградации циркулирующего иммуноглобулина.
Этот нормальный процесс стимулирует их пролиферацию. Поэтому во время повышенного циркулирующего иммуноглобулина можно ожидать увеличения их количества.
Мембранозный вид
Мембранозная форма представляет собой хронический воспалительный процесс сосудистых клубочков почечного тельца, может возникать сама по себе (первичное) или в сочетании с несколькими другими заболеваниями.
Вызвана накоплением иммунных комплексов в самой почке (антитело + антиген = иммунный комплекс).
Мезангиокапиллярный тип
Мембранопролиферативный или мезангиокапиллярный тип характеризуется увеличением числа клеток в клубочках и изменениями в клубочковой базальной мембране. Эти формы присутствуют с почечным синдромом, гипокомплементией и имеют плохой прогноз.
Лечение болезни
Лечение гломерулонефрита направлено на снижение продолжающегося воспаления на уровне клубочков с целью прекращения их разрушения и, как правило, требует режима иммунодепрессантов для ограничения активности иммунной системы:
- Почти для всех типов основным средством остаются кортикостероиды: преднизон и метилпреднизолон – неспецифические противовоспалительные агенты, влияющие на многие ткани организма.
- Микофенолата мофетил способен достичь частичной или полной ремиссии ГН (при возможности исключения преднизона и метилпреднизолона).
- Высокоэффективные агенты при лечении гломерулонефритов – циклоспорин и такролимус (програф).
- Альтернативно используются препараты, назначаемые при лейкемии. Подобно кортикостероидам они нацелены на многие клетки организма но, следовательно, также обладают побочными эффектами.
Терапия первичных ГН сосредотачивается на лечении биологических последствий (отеки, протеинурия, гипертония, если она присутствует, и гиперлипидемия), также на индукции ремиссии с помощью иммунодепрессантов:
- Для поддержания эуволемии может потребоваться эскалация доз петлевых диуретиков, иногда с диуретиками тиазидного типа.
- В некоторой степени снижают протеинурию ингибиторы ангиотензинпревращающего фермента и блокаторы рецепторов ангиотензина (назначают по выбору, если присутствует сопутствующая гипертензия).
- Для пациентов с любыми почечными расстройствами рекомендуются антигиперлипидемические средства, в том числе 3-гидрокси-3-метилглютарил-кофермент А редуктаза.
При вторичном типе патологии, прежде всего, лечат основное заболевание, которое вызвало воспаление.
Острый постинфекционный ГН, вызванный бактериальной инфекцией, например стрептококками, следует лечить как можно быстрее, чтобы предотвратить его развитие в хроническую форму и необратимое повреждение почек:
- Антибиотики (например, пенициллины) используются для контроля местных симптомов и предотвращения инфекции. Очевидно, что антимикробная терапия не предотвращает развитие патологий, возможно только за исключением случаев, когда лечение назначается в течение первых 36 часов.
- Так как у пациентов часто повышается артериальное давление, его необходимо нормализовать с помощью антигипертензивных препаратов, так называемых ингибиторов ангиотензинпревращающего фермента. При артериальной гипертензии или энцефалопатии назначают вазодилататоры (нитропруссид, нифедипин, гидралазин, диазоксид). Цель лечения – артериальное давление между 125/75 и 130/80 мм рт.ст.
- Накопление жидкости в тканях (отеки) обрабатывают обезвоживающими препаратами – петлевыми диуретиками.
- Глюкокортикоиды и цитотоксические агенты назначают при тяжелых случаях постстрептококкового ГН.
Поскольку заболевание часто вызвано чрезмерной реакцией иммунной системы, необходима так называемая иммунодепрессивная терапия, например, с кортизоном. Она замедляет иммунную систему и тем самым предотвращает прогрессирование заболевания.
В результате воспаления фильтрационная функция почек ограничена. Поэтому, как часть лечения регулируется питание, к которому относится низкобелковая и низкосолевая диета и адекватная гидратация.
Лечение хронического гломерулонефрита, который приводит к почечной недостаточности, может потребовать:
- диализ;
- пересадку почки.
Профилактика и прогноз
Важно, чтобы воспаление обнаруживалось и лечилось на ранних стадиях. Необработанный гломерулонефрит является одной из наиболее распространенных причин полной почечной недостаточности, а воспаление почек увеличивает риск сердечнососудистых заболеваний.
Проблема в том, что многие формы вызывают лишь незначительный дискомфорт и поэтому не распознаются вначале.
Однако прогнозы хорошие, в зависимости от основной причины, возраста пациента и его реакции на лечение.
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
РЕФЕРАТ
На тему:
«Острый и хронический гломерулонефрит»
МИНСК, 2008
Гломерулонефриты (ГН) – группа морфологически разнородных иммуновоспалительных заболеваний с преимущественным поражением клубочков, а также с вовлечением канальцев и межуточной (интерстициальной) ткани.
Гломерулонефриты являются самостоятельными нозологическими формами, но могут встречаться и при многих системных заболеваниях, таких как СКВ, геморрагический васкулит, ИЭ и др. (здесь это будет синдром).
На всех этапах развития ведущую роль играет персистирование этиологического фактора, известного, к сожалению, лишь у 1 из 10 больных.
Основные клинические типы гломерулонефритов:
· острый постстрептококковый ГН (≈10%);
· хронический ГН (> 70% всех ГН);
· быстропрогрессирующий ГН (около 1%).
ЭТИОЛОГИЯ
· инфекции (80%):
· бактериальные (стафилококки, стрептококки (β-гемолитический группы А – 80% инфекционных ГН) и др.;
· вирусные (гепатит В, гепатит С и другие), часто у детей;
· паразитарные.
· токсические вещества (органические растворители, алкоголь, свинец, ртуть, лекарства (в т. ч. лазикс, антибиотики) и др.).
· экзогенные неинфекционные антигены, действующие с вовлечением иммунных механизмов, в т. ч. по типу атопии (прививки, сыворотки).
· экзогенные антигены (редко): ДНК, опухолевые (например, при распаде; заболевания системы крови), мочевая кислота (подагра).
Острый гломерулонефрит (ОГН) – это иммуноаллергическое заболевание с преимущественным поражением сосудов клубочков.
Мужчины болеют в 2 раза чаще женщин, преобладающий возраст – до 40 лет.
ОГН развивается через 6-12 дней после инфекции (к этому времени вырабатываются антитела), обычно стрептококковой (ангина, тонзиллит, пиодермия, скарлатина); наиболее нефритогенен β-гемолитический стрептококк группы А, особенно штаммы 12 и 49.
Охлаждение вызывает рефлекторные расстройства кровоснабжения почек и влияет на течение иммунологических реакций.
КЛИНИКА
Клинические синдромы:
· мочевой синдром (протеинурия и/или гематурия);
· нефротический синдром (отеки, протеинурия более 3,0-3,5 г/сут, гипоальбуминурия, гиперлипидемия);
· артериальная гипертензия;
· нарушение функции почек.
Поражаются всегда обе почки. Боли практически не бывает, может быть чувство холода или тяжести в пояснице.
Начало заболевания:
· олигурия (при выраженном процессе) 400-700 мл/сут, это один из симптомов острого нефрита; возможна анурия (ОПН);
· у многих больных в течение нескольких дней незначительная или умеренная азотемия (повышаются креатинин и мочевина);
· часто при ОГН снижаются гемоглобин и эритроциты в периферической крови (из-за того, что жидкость не выводится, происходит разведение крови).
Отечный синдром:
· отеки – ранний признак заболевания у 80-90% больных; располагаются они преимущественно на лице и вместе с бледностью кожи создают характерное «лицо нефритика» (нефрИтические отеки), эти отеки плотные нет следов от надавливания; появляются после ночи;
· часто жидкость накапливается в полостях (плевральной, брюшной, полости перикарда);
· прибавка массы тела за короткое время может достигать 15-20 кг и более, но через 2-3 недели отеки обычно исчезают (т. к. восстанавливается диурез).
Артериальная гипертензия:
· наблюдается у 70-90% больных (АД до 180/120), возможно развитие ОЛЖН;
· на ЭКГ могут наблюдаться изменения зубцов R и Т в стандартных отведениях, нередко глубокий (но не широкий!) зубец Q и несколько сниженный вольтаж комплекса QRS;
· АГ при ОГН может сопровождаться развитием эклампсии (острой энцефалопатии), но уремии при этом нет.
2 причины АГ:
1) гиперволемия (↑САД, ↑ДАД);
2) ↑ОПСС (воспаление в клубочках, на периферии) → ↑ДАД.
ПРОГНОЗ
Исходы ОГН:
1. Может наступить полное выздоровление.
2. Летальность – редко (больные умирают от эклампсии, ОЛЖН (отек легких), но не от ХПН).
3. Переход в хроническое течение (1/3-1/2 случаев).
· в остром периоде больные нетрудоспособны и должны находиться в стационаре;
· при типичном течении через 2-3 месяца может наступить полное выздоровление.
Мочевой синдром: протеинурия от 0,33 до 1-2-3 и намного больше г/сут. Если 1) протеинурия более 3-3,5 г/сут (зависит от массы тела), то это нефротический синдром. Такое количество белка организм не в состоянии восстановить.2) Гипопротеинемия. Если уровень белка в крови составляет менее 55 г/л, то появляются 3) отеки (или даже раньше, если терялись преимущественно альбумины). Это не нефритические отеки. Они локализуются там, где выше гидростатическое давление (ноги (стоя), спина (лежа)), мягкие (следы от надавливания), появляются быстро. Это – нефрОтические отеки. Из-за компенсаторного усиления синтеза холестерина наблюдается 4) гиперхолестеринемия. Кроме протеинурии имеется эритроцитурия (эритроцитов больше, чем лейкоцитов). Нужно проводить пробу по Нечипоренко и определять количество форменных элементов в 1 мл мочи. С потерей белка будет и цилиндрурия.
ДИАГНОСТИКА
Оценка функционального состояния почек: измеряем мочевину и креатинин крови. Мочевина может быть увеличена при голодании, распаде опухоли, избыточном употреблении белка, поэтому надо обязательно исследовать креатинин (при вышеупомянутых состояниях его уровень будет в норме).
Специальные методы исследования:
1) УЗИ почек;
2) изотопная ренография (см. рисунок):
· в/в водится гиппуран, меченный йодом;
· препарат избирательно накапливается в почках и выводится только через них;
· ставится 2 датчика на поясницу и 1 – на область сердца;
· кривая состоит из двух отрезков: секреторный сегмент говорит о работе клубочков и их способности захватывать из крови гиппуран, экскреторный – о работе канальцев и собирательных трубочек;
· при ГН снижена почечная секреция, поэтому первый отрезок расположен ниже нормы;
· не забываем, что обе почки поражаются одинаково.
3) почечная биопсия (производится во всех областных городах). Рекомендуется всем больным.
ПРОФИЛАКТИКА
Профилактика обострений ГН:
· лица, перенесшие ОГН ставятся на диспансерный учет; борьба с очаговой инфекцией, особенно в миндалинах (!);
· противопоказана работа, связанная с охлаждением, во влажной среде;
· лицам, страдающим аллергическими заболеваниями (крапивница, БА, сенная лихорадка) противопоказаны профилактические вакцинации.
––––»»–»»––––
Хронический гломерулонефрит (ХГН) – это сборная группа заболеваний, разных по происхождению и морфологическим проявлениям, характеризующихся первичным поражением клубочкового аппарата почек, в результате чего развивается гломерулосклероз и ХПН.
ХГН – длительно (не менее года) протекающее иммунное двухстороннее заболевание почек. Это заболевание заканчивается (иногда спустя многие годы) сморщиванием почек и смертью больных от ХПН. ХГН может быть как исходом ОГН, так и первично-хроническим, без предшествующей острой атаки.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
· важнейший этиологический фактор – инфекция (часто не находят);
· принципиально любая инфекция, хотя и с разной частотой, может привести к развитию заболевания;
· переохлаждение (организма, а не почек);
· возможно развитие заболевания после вакцинации (особенно у детей);
· имеет значение наследственная предрасположенность (достоверно чаще HLA W19 и B8).
Гистологические изменения (очень важна БИОПСИЯ):
· воспаление клубочков (инфильтрация клетками воспаления);
· пролиферация мезангиальных, эпителиальных или эндотелиальных клеток (очаговая, диффузная).
КЛИНИКО-МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ
А. Невоспалительные ГН:
· минимальные изменения клубочков;
· фокально-сегментарный гломерулосклероз (ФСГС);
· мембранозный ГН (мембранозная нефропатия);
· Б. Воспалительные ГН:
· острые постинфекционные ГН
· хронические ГН:
· мезангиопролиферативный;
· мезангиокапиллярный;
· фибропластический.
Минимальные изменения клубочков:
· выявляются лишь при электронной микроскопии (ЭМ), при световой микроскопии (СМ) клубочки кажутся интактными;
· наблюдаются чаще у детей;
· характерен выраженный нефротический синдром с массивными отеками;
· эритроцитурия и артериальная гипертензия редки;
· именно при этой форме наиболее эффективны ГКС, приводящие иногда за 1 неделю к исчезновению отеков;
· прогноз достаточно благоприятен, ХПН развивается редко.
ФСГС:
· иногда при СМ трудно отличить от предыдущей формы, однако в части клубочков выявляется склероз отдельных капиллярных петель;
· может развиться при ВИЧ-инфекции, в/в введении наркотиков;
· клиническая картина характеризуется персистирующей протеинурией или нефротическим синдромом, обычно в сочетании с эритроцитурией и артериальной гипертензией;
· течение прогрессирующее, прогноз серьезный, это один из самых неблагоприятных морфологических вариантов, достаточно редко отвечающий на активную иммунодепрессивную терапию.
Мембранозный ГН:
· диффузное утолщение стенок капилляров клубочков с их расщеплением и удвоением, массивные отложения ИК на БМ (эпителий стерилен);
· у 1/3 – связь с гепатитом В, опухолями, лекарственными антигенами; следует особенно тщательно обследовать с целью выявления опухоли или инфицирования вирусом гепатита;
· чаще у мужчин;
· заболевание характеризуется протеинурией или нефротическим синдромом;
· у 15-20% – гематурия и артериальная гипертензия;
· течение относительно благоприятное, особенно у женщин; почечная недостаточность лишь у 1/2 больных.
Мезангиопролиферативный ГН:
· самый частый морфологический тип ГН, отвечает всем критериям ГН как иммуновоспалительного заболевания (в отличие от предыдущих форм);
Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Терапии
Реферат на тему:
«Формы гломерулонефрита»
Пенза2010
Введение
1. Острый гломерулонефрит
2. Хронический гломерулонефрит
3. Очаговый гломерулонефрит
Литература
Введение
По клиническому течению различают острый и хронический гломерулонефрит. Острый гломерулонефрит чаще принимает циклическую форму, реже встречается ациклическая форма.
1. Острый гломерулонефрит
Циклическая форма острого гломерулонефрита возникает в среднем через 10- дней (от 1 до 3 недель) после стрептококкового заболевания или вакцинации. Начало заболевания острое: появляются головная боль, боли в пояснице, одышка, отеки на лице, часто отмечается олигурия; повышается артериальное давление; у 1/3 больных развивается лихорадка. С самого начала заболевания выражены изменения, мочи: у многих больных легко заметен ее буро-красный цвет, характерный для макрогематурии. Микрогематурия выявляется почти у всех женщин, так же как протеинурия и цилиндрурия. Чаете можно обнаружить лейкоцитурию, но при количественном исследовании осадка мочи в ней преобладают эритроциты. Нередко наблюдается умеренная азотемия. Почечная и внепочечная симптоматика заболевания сохраняется от нескольких дней до 2—3 недель. Затем постепенно, а иногда довольно быстро увеличивается количество мочи, снижается артериальное давление, исчезают отеки и признаки сердечной недостаточности. Изменения мочи сохраняются долго. Гематурия и протеинурия наблюдаются в течение нескольких месяцев, вплоть до полного выздоровления или перехода заболевания в хроническую форму. Ациклическая форма острого гломерулонефрита начинается постепенно, незаметно, проявляется маловыраженными отеками на ногах, слабостью, небольшой одышкой и случайно обнаруживаемыми изменениями в моче: протеинурией или гематурией. Болезнь удается диагностировать, если в анемнезе имеются указания на недавно перенесенное стрептококковое заболевание. Титры противострептококковых антител в этих случаях обычно повышены. Ациклическая форма острого гломерулонефрита чаще, чем циклическая, приобретает хроническое течение.
Во время беременности острый гломерулонефрит встречается редко. Это связано с тем, что заболевание обычно возникает в детском и юношеском возрасте. Кроме того, гиперпродукция глюкокортикоидов, свойственная беременности, по-видимому, препятствует развитию острого гломерулонефрита.
У больных острым гломерулонефритом беременность редко завершается благополучно. У большинства женщин плод погибает внутриутробно или заболевание приводит к преждевременному прерыванию беременности. Оба эти осложнения находятся в тесной зависимости от того, протекает гломерулонефрит с артериальной гипертонией или азотемией. При остром гломерулонефрите без гипертонии и азотемии прогноз более благоприятен. Острый, гломерулонефрит, если он возникает во второй половине беременности, может быть ошибочно принят за поздний токсикоз беременных. Это относится к циклической и в еще большей мере к ациклической форме заболевания. Для дифференциации этих состояний большое значение имеет микроскопическое исследование осадка мочи. Гематурия, кровяные цилиндры свойственны гломерулонефриту и не встречаются при нефропатии беременных. Высокий титр анти-О-стрептолизина также характерен для острого гломерулонефрита. Однако следует иметь в виду, что острый гломерулонефрит может быть нестрептококковой этиологии, тогда титр анти-О-стрептолизина останется низким.
Острый гломерулонефрит, перенесенный за год и более до беременности, после успешно проведенного лечения обычно не предрасполагает к развитию позднего токсикоза беременных, не влияет отрицательно на развитие плода, не оказывает заметного воздействия на последующую функцию почек. Иначе говоря, вылеченный острый нефрит отрицательно не отражается на течении беременности, состояния плода и женщины. В этом мы убедились, наблюдая 18 женщин, переболевших острым гломерулонефритом более чем за год до возникновения беременности. Аналогичные выводы были сделаны и другими исследователями.
2. Хронический гломерулонефрит
Острый гломерулонефрит, не вылеченный в течение года, считают перешедшим в хронический нефрит.
Различают следующие основные формы хронического гломерулонефрита (Е. М. Тареев, 1972):
1) злокачественную (подострая, быстро прогрессирующая);
2) смешанную;
3) нефротическую;
4) гипертоническую;
5) латентную;
6) терминальную.
Подострый злокачественный диффузный гломерулонефрит, в течение 1/2—1 1/2 лет приводящий к гибели больной, по-видимому, развивается у беременных крайне редко. Нам не встретилось ни одного описания такого наблюдения.
При смешанной форме хронического диффузного гломерулонефрита выражены как воспалительно-сосудистые изменения и связанная с ними гипертония, так я дистрофические изменения и связанные с ними протеинурия, гипопротеинемия, гиперхолестеринемия и отеки. Артериальное давление обычно умеренно повышено, тем не менее’ могут наблюдаться изменения глазного дна, гипертрофия левого желудочка сердца, акцент II тона над аортой. Отеки небольшие и непостоянные. Протеинурия колеблется от следов до 6 г/л (6 /00 ), в осадке мочи обнаруживают различные цилиндры, эритроциты, реже лейкоциты. При смешанной форме хронического гломерулонефрита в одних случаях могут преобладать признаки, характерные для гипертонического нефрита, в других — для нефротического. При этой форме заболевания могут наблюдаться приступы судорог, подобные припадкам эклампсии. Продолжительность жизни больных смешанной формой гломерулонефрита в среднем 5 лет.
Данный пример демонстрирует осложненное течение, как первой, так и второй беременности у женщины со смешанной формой хронического гломерулонефрита. Каждый раз к основному заболеванию присоединялся поздний токсикоз беременных и плод погибал анте- или интранатально.
Нефротическая форма хронического диффузного гломерулонефрита (старое название нефрозонефрят) характеризуется тетрадой симптомов: массивные отеки, выраженная протеинурия, гипопротеинемия и гиперхолестеринемия. Протеинурия может достигать 30 г/л (30%о) и более, в сутки выделяется больше 5 г белка. Вследствие этого развивается гипопротеинемия до 50—40 г/л (5—4 г%). Атрофируется мускулатура, больные жалуются на прогрессирующую слабость. Гипопротеинемические отеки появляются на ногах, затем на лице, туловище, возникает асцит; в наиболее тяжелых случаях наблюдаются отеки легких, мозга с судорогами и отек сетчатки глаз со слепотой. Больные жалуются на тошноту, отсутствие аппетита. Эти явления обусловлены отеком слизистой оболочки желудка. Резко уменьшается диурез. Из крови в мочу переходят преимущественно
альбумины, а1- и гамма-глобулины. В осадке мочи, находят гиалиновые и зернистые цилиндры. Диспротеинемия выражается в нарастании фракций а2 — и гамма-глобулинов. Содержание холестерина крови достигает 7,8—15,6—26,0 ммоль/л (300—600—1000 мг%). Артериальное давление остается нормальным.
Для нефротической формы хронического диффузного гломерулонефрита, помимо дистрофических изменений, характерны также признаки воспалительного поражения почек, выражающиеся в скудной гематурии и уменьшенной клубочковой фильтрации. Почечная недостаточность у больных нефротической формой хронического гломерулонефрита наступает вследствие тяжелого поражения всего нефрона, в особенности канальцев. Увеличение азотистых веществ в крови появляется в тех случаях, когда функция почек понижается на 50% и более.
Течение нефротического синдрома во время беременности, как правило, благоприятное. В литературе описано немногим более 70 больных, 5 больных наблюдались российскими исследователями. Мнение исследователей в отношении этих больных единодушно: беременность не способствует прогрессированию или обострению заболевания. Скорее, наоборот, во время беременности происходит некоторое улучшение состояния больных, по-видимому, под влиянием увеличения эндогенных оксикортикостероидов. Не происходит ухудшения состояния и в послеродовом периоде. Наблюдаемые у некоторых беременных усиление протеинурии и нарастание отеков могут быть скорригированы терапевтическими мероприятиями. Не величина протенурии, даже очень значительная, определяет неблагоприятный прогноз для беременной с нефротическим синдромом, а появление гипертонии или азотемии. Однако эти синдромы во время беременности обычно не развиваются. С селективной протеинурией, свойственной нефротическому синдрому, кровяное русло покидают иммуноглобулины G, их уровень в крови снижается. Возможно, это имеет определенное значение в появлении инфекционных осложнений, в частности инфекции мочевых путей. Существует мнение, что развитие отеков, снижение объема плазмы и гиперлипидемия создают высокий риск развития тромбоэмболии в родах и послеродовом периоде. Подобные указания следует иметь в виду, хотя мы не наблюдали инфекционных и тромбофлебитических осложнений при нефротической форме гломерулонефрита у беременных, рожениц и родильниц.
Гипертоническая форма хронического диффузного гломерулонефрита характеризуется повышением артериального давления и небольшими изменениями в моче: протеинурия, цилиндрурия,гематурия невелики и непостоянны. Эта форма хронического гломерулонефрита отличается длительным медленным развитием (20—30 лет). Она появляется часто после ациклического латентного острого гломерулонефрита или в результате перенесенной нефропатии беременных. Больные предъявляют мало жалоб и длительное время сохраняют трудоспособность. Развитие гипертонического синдрома напоминает течение доброкачественной формы гипертонической болезни: артериальное давление длительное время неустойчиво, затем становится стабильным. Чаще в большей мере повышено систолическое давление, оно колеблется в течение суток и обычно не приобретает злокачественного характера, т. е. медленно прогрессирует и не достигает крайне высоких цифр: систолическое редко превышает 200 мм, а диастолическое —120 мм рт. ст. Постепенно увеличиваются размеры левого желудочка сердца, появляется акцент II тона на аорте. При исследовании глазного дна выявляют сужение артерий, более глубокие изменения сетчатки редки и появляются поздно. Отеков нет. Протеинурия редко превышает 1 г/л (1%о). Цилиндрурия незначительная. Гематурия почти постоянная, число эритроцитов варьирует, но не бывает значительным. Медленное развитие гипертонической формы хронического гломерулонефрита объясняется незначительным поражением канальцев почек. Почечная недостаточность наступает, когда воспалительный процесс приводит к дистрофии большого количества нефронов. Азотемия развивается постепенно, медленно.
Используемые источники:
- https://fraumed.net/kidneys-urination/other-diseases-kidneys/glomerulonefrit.html
- https://urohelp.guru/pochki/glomerulonefrit/klassifikaciya.html
- https://mirznanii.com/a/155132/ostryy-i-khronicheskiy-glomerulonefrit
- https://mirznanii.com/a/152589/formy-glomerulonefrita&parent-reqid=1573769636297910-1304142000179022407200129-man1-3549-tch&lite=1