ЛЕКЦИЯ № 5. Мочекаменная болезнь
Мочекаменная болезнь (нефролитиаз) – самая частая урологическая патология, распространена во всех географических зонах. Наиболее частый возраст пациентов – 30—55 лет, чаще камни образуются в правой почке, в 11% наблюдений бывают двусторонние поражения.
Этиология. Наиболее вероятно, что камни в почках образуются в результате кристаллизации перенасыщенной мочи как следствие осаждения солей на белковую основу. Среди эндогенных факторов в развитии мочекаменной болезни большая роль отводится гиперпаратиреоидизму (нарушению фосфорно-кальциевого обмена), травме трубчатых костей (повышению содержания сывороточного кальция), нарушению функции печени, органов пищеварения (нарушению обмена веществ). Способствуют образованию камней в почках аномалии развития и вроженные пороки почек и мочевых путей, воспалительные стриктуры, нарушения уродинамики, пиелонефрит, повреждения спинного мозга, параплегия. Недостаток в пище витаминов А, В, D сопровождается чрезмерным выделением с мочой щавелевокислого кальция, что может способствовать образованию камней. При пиелонефрите за счет нарушения уродинамики отмечается застой мочи, усиленное слизеобразование, фибринные наслоения на стенках чашечек и лоханки, что обязательно способствует кристаллизации солей.
По химическому составу камни бывают неорганические (ураты, фосфаты, оксалаты, карбонаты, ксантиновые, цистеиновые, индиговые, серные) и органические (бактериальные, фибринные, амилоидные). Оксалаты имеют коричневый или темно-серый цвет, фосфаты – серо-белый, ксантиновые камни – светло-желтый, ураты – красно-коричневый, цистиновые – серый цвет.
Небольшие подвижные камни почек в большей степени нарушают уродинамику и функции почек, чем большие неподвижные. Камни почек почти всегда осложняются инфекцией (пиелонефритом), в подавляющем большинстве случаев обнаруживают смешанную инфекцию. Застой инфицированной мочи способствует обострению пиелонефрита, гематогенному, лимфогенному и уриногенному распространению инфекции, развитию осложнений (апостематозному нефриту, карбункулу почки, абсцессу почки, пионефрозу, паранефриту).
Клиника. Симптомы мочекаменной болезни зависят от величины и локализации камня, сопутствующих врожденных пороков и аномалий, осложнений. Основные симптомы мочекаменной болезни: боль в поясничной области с иррадиацией по ходу мочеточника, гематурия, отхождение солей и камней, повышение температуры тела, озноб, тошнота, рвота, метеоризм, дизурические расстройства. Боль в поясничной области – частый симптом, боль бывает тупой и острой. Тупая боль характерна для малоподвижных камней, она постоянная, усиливается при движении, чрезмерном употреблении жидкости. Острая боль в поясничной области иррадиирует по ходу мочеточника, сопровождается дизурическими расстройствами, двигательным беспокойством, иногда повышением температуры тела и ознобом. Продолжительность почечной колики различная, после отхождения камней, солей боль прекращается. Чем ниже опускается камень по мочеточнику, тем сильнее выражены дизурические расстройства. Гематурия появляется в результате повреждения слизистой оболочки мочевыводящих путей, пиелонефрита или венозного стаза в почке, усиливается к концу дня при движениях. При почечной колике, полном нарушении оттока мочи гематурия исчезает и возобновляется после восстановления проходимости мочевых путей. Лейкоцитурия как признак инфицирования мочевых путей наблюдается в 90% случаев при мочекаменной болезни. Во время приступа почечной колики лейкоцитурия исчезает, но возникает озноб, повышается температура тела. Появление мутной мочи – симптом восстановления проходимости мочеточника. Мочекаменная болезнь может привести к гнойным осложнениям в почках, которые не купируются антибактериальной терапией и являются показанием для экстренного хирургического вмешательства. Вследствие закупорки мочевыводящих путей может возникнуть анурия. Анурия в результате закупорки мочеиспускательного канала сопровождается резкой болью, дизурией, переполнением мочевого пузыря и невозможностью его опорожнить. При обструктивной анурии быстро нарастает почечная недостаточность. Бессимптомное течение камней почек наблюдается редко (3—10% наблюдений).
Диагностика основана на изучении жалоб и данных комплексного урологического исследования. Ведущее значение придается обзорной рентгенограмме мочевых органов, экскреторной урографии, томографии, исследованию мочи.
Осложнения мочекаменной болезни: пиелонефрит, гидронефроз, пионефроз, апостематозный пиелонефрит, карбункул, абсцесс почки, анурия, олигоурия, почечная недостаточность. Возможность развития осложнений требует детального изучения функции каждой почки. В 10% случаев камни почек рентгенонегативные, поэтому выполняется ретроградная пиелография.
Дифференциальная диагностика. Дифференциальный диагноз при почечной колике необходимо проводить с острым аппендицитом, острым холециститом, панкреатитом, перфоративной язвой желудка, кишечной непроходимостью, внематочной беременностью, аднекситом, радикулитом, опухолью, туберкулезом почки, гидронефрозом, аномалиями развития почек.
Лечение. Лечение мочекаменной болезни симптоматическое: медикаментозное, инструментальное, хирургическое, комбинированное.
Консервативное лечение включает спазмолитики, аналгетики, противовоспалительные средства, предупреждение рецидивов и осложнений нефролитиаза (диетотерапию, контроль кислотности мочи, витаминотерапию, курортное лечение), создание возможности растворения камней, особенно уратов. При мочекислых камнях необходимо ограничить мясную пищу, при фосфатах – молоко, овощи, фрукты, при оксалатах – салат, щавель другие овощи и молоко. Минеральные воды следует назначать (после оперативного удаления камней) по строгим показаниям: при мочекислых камнях – «Ессентуки 4, 17», «Боржом», при оксалатах – «Ессентуки 20», «Нафтуся»; при фосфатных – доломитный нарзан, «Нафтуся», «Арзни». При лечении мочекаменной болезни пища должна быть полноценной, разнообразной и витаминизированной с ограниченным количеством при мочекислых камнях печени, почек, мозгов, мясных бульонов; при фосфатах – молока, овощей, фруктов, при оксалатах – щавеля, шпината, молока. У 75—80% больных камни почек и мочеточников отходят самостоятельно или под влиянием консервативной терапии. У 20—25% пациентов, у которых диаметр просвета мочевых путей меньше величины камня, приходится применять хирургическое вмешательство.
Приступ почечной колики купируют горячими ваннами (38– 40 °С), наложением грелок, спазмолитическими препаратами в комбинации с аналгетиками, применяют новокаиновую блокаду семенного канатика или круглой маточной связки у женщин, в ряде случаев – катетеризацию мочеточников.
При мелких камнях и песке в мочевыводящих путях рекомендуют настойку из плодов амми зубной (по 1 ст. л. 3 раза в сутки), келлин (по 0,04 г 3 раза в сутки), ависан (по 0,05 г 3 раза в сутки). Уролит, магурлит применяют до достижения кислотности мочи 6,2—6,8. Цистенал назначают курсами по 10 капель на сахаре 3 раза в сутки; после 7 суток перерыва курс можно повторить. Для растворения уратных камней применяют уродан, порошки Айзенберга; при мочекаменной болезни и уратурии рекомендуют лимонный сок с сахаром (2 лимона в день). Цистиновые камни растворяют пеницилламином, цитратом натрия и калия, препараты запивают большим количеством жидкости. Для растворения оксалатных камней рекомендуют порошок из пиридоксина, магнезии, фосфата кальция, применяют 3 раза в день, запивая большим количеством жидкости. Оксалатурия уменьшается при использовании альмагеля (2 ч. л. 4 раза в день за 30 мин до еды). Для растворения смешанных камней рекомендуется цитратная смесь 1—3 раза в сутки.
Химиотерапевтические и антибактериальные препараты чередуют с диуретическими, антисептическими и спазмолитическими средствами растительного происхождения: настоем кукурузных рылец, петрушки, хвоща полевого, шиповника, листьев эвкалипта, трифоли и т. д. Для подкисления мочи применяют борную кислоту, бензойную кислоту с хлоридом аммония.
Назначая антибиотики, следует учитывать степень застоя мочи в мочевых органах. При кислой реакции мочи применяют производные нитрофурана и препараты группы пенициллина, при нейтральной и щелочной реакции – стрептомицина сульфат, эритромицин, неомицин, сульфаниламиды.
Если камни мочеточника не отходят самостоятельно, применяют экстракцию, при камнях мочевого пузыря – цистолитотрипсию.
Хирургическому лечению подлежат камни почек, мочеточников, мочевого пузыря и мочеиспускательного канала, если они приводят к значительному снижению функции почек, сопровождаются приступами болей, гематурией, обострениями пиелонефрита, гидронефрозом, анурией и олигоурией. Среди восстановительных операций – пиелолитотомия, пиелонефролитотомия, нефролитотомия с дренированием почки, резекция лоханочно-мочеточникового сегмента, уретеролитотомия, цистолитотомия. Нефрэктомию выполняют только при окончательной гибели паренхимы почки, если вторая почка может обеспечить жизнедеятельность организма.
Прогноз благоприятный при условии своевременного удаления камней и систематического последующего лечения пиелонефрита с целью предотвращения рецидивов камнеобразования. Наиболее серьезный прогноз при коралловидных или множественных камнях обеих почек или единственной почки, осложнившихся хронической почечной недостаточностью.
При небольших камнях и незначительных нарушениях оттока мочи после хирургического удаления камней из почек и мочеточников показано санаторно-курортное лечение.
Периодически больные должны проходить контрольное обследование для установления активности воспалительного процесса и степени нарушения уродинамики.
Поделитесь на страничке
Следующая глава
Согласно статистике, МКБ занимает второе место в структуре урологических заболеваний в России, уступая лишь инфекционно-воспалительным болезням органов мочеполовой системы.[1] Актуальность нашей темы связана не только с высокой распространенностью мочекаменной болезни, но и с непредсказуемостью ее течения, и с риском серьезных осложнений. Многие люди не догадываются о наличии у них камней в почках до первого приступа почечной колики, возникающего на фоне «полного здоровья». Если своевременная и квалифицированная помощь в этом случае опаздывает, то последствия могут быть самые печальные, вплоть до потери почки.
Каковы же причины образования мочевых камней? Некоторые из них мы уже упомянули.
- наследственная предрасположенность — внимание тем, у кого в роду были люди с мочекаменной болезнью;
- врожденные или приобретенные нарушения обмена веществ;
- нерациональное питание, избыточное употребление животного и растительного белка, недостаток овощей и фруктов, некоторых витаминов и микроэлементов;
- недостаточное употребление жидкости (минимальная рекомендуемая норма в сутки для здорового человека — 1,5 литра, для пациента с мочекаменной болезнью — не менее 2,5 литров), некачественная «жесткая» вода;
- малоподвижный образ жизни;
- неблагоприятные факторы внешней среды: сухой жаркий климат, частые перегревания и т. д.

На поздних стадиях, когда функция почек нарушается и развиваются явления хронической почечной недостаточности, страдает общее самочувствие, возникает слабость, утомляемость, ухудшается аппетит. В этот период зачастую повышается артериальное давление, беспокоят головные боли.
При присоединении воспалительного процесса отмечается повышение температуры тела (иногда до высоких цифр, свыше 38-39 градусов), сопровождающееся ознобом.[3]
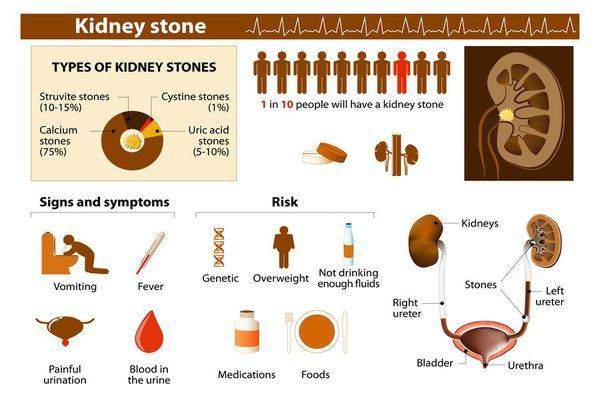
Патогенез мочекаменной болезнь
Коварство этого заболевания в том, что в течение длительного времени человек может не догадываться об образовании у него в почках камней, то есть болезнь протекает скрытно. Манифестация наступает в тот момент, когда камень начинает смещаться, нарушая при этом естественный отток мочи, что сопровождается приступом интенсивных болей, называемых почечной коликой.[4] Обычно приступ возникает после физической нагрузки, длительной дороги (особенно на поезде), употребления алкоголя. Нередко эти факторы встречаются на отдыхе, грозя превратить отпуск в борьбу за выживание (в прямом смысле).
Осложнения мочекаменной болезнь
Несмотря на успехи, достигнутые в борьбе с камнями благодаря современным технологиям, в практике уролога все еще встречаются осложнения мочекаменной болезни. К ним относятся стойкое нарушение оттока мочи из почки (гидронефроз) и воспаление почки (пиелонефрит). При гидронефрозе препятствие для оттока мочи проводит к расширению полостной системы почки и к постепенному угнетению ее функционального состояния (вплоть до полной атрофии). Коварство заключается в том, что на этом этапе боли, как правило, уже стихают, и человек практически ничего не чувствует и, соответственно, не обращается к врачу. Грозным осложнением мочекаменной болезни является острый пиелонефрит, способный в течение короткого времени перейти в гнойную фазу, что может потребовать срочного хирургического вмешательства, вплоть до удаления пораженной почки.[5] Рецидивирующий характер камнеобразования при отсутствии адекватного лечения приводит к хроническому воспалительному процессу — хроническому пиелонефриту, поражающему, как правило, обе почки. Исходом длительного воспаления может быть потеря функциональной активности, сморщивание почек с развитием хронической почечной недостаточности и необходимостью гемодиализа.[6]
Диагностика мочекаменной болезнь
Для своевременного выявления камней достаточно ежегодно проходить УЗИ почек. При возникновении приступа почечной колики УЗИ также является основным методом диагностики, однако компьютерная томография органов мочевой системы (даже без внутривенного контрастирования) обладает более высокой чувствительностью, позволяя обнаружить до 95% камней.[2]
Экскреторная (или внутривенная) урография дает ценную информацию по анатомическим особенностям почек и верхних мочевых путей. Камни, не содержащие солей кальция (например, уратные или цистиновые), не видны на рентгеновской пленке (поэтому их называют рентгенонегативными).[3][7]
Лабораторные исследования (общий анализ утренней мочи, биохимический анализ крови и суточной мочи) позволяют выявить сопутствующий воспалительный процесс (пиелонефрит), оценить функциональное состояние почек, наличие обменных нарушений, повышенную концентрацию камнеобразующих солей и минералов.
Лечение мочекаменной болезнь
Лечение мочекаменной болезни зависит от размеров и места расположения камня (почка, мочеточник или мочевой пузырь), состояния и особенностей мочевых путей (например, сужений или фиксированных изгибов, затрудняющих отхождение камня), наличия осложнений. В легких случаях, если камни небольшого размера (обычно, до 5 мм), может применяться медикаментозная камнеизгоняющая терапия с назначением мочегонных, спазмолитиков и обезболивающих препаратов.[2] Широко используются средства растительного происхождения. Для ускорения самостоятельного отхождения камней рекомендуется обильное питье в сочетании с физической нагрузкой.
Некоторые виды мочевых камней (например, ураты) хорошо поддаются растворению с помощью так называемых цитратных смесей (Блемарен или Уралит-У). В основе этого метода лежит повышение растворимости уратных камней при смещении кислотности мочи (рН) в щелочную сторону. Процесс растворения довольно длительный и трудоемкий, требует регулярного контроля за рН (индикаторные полоски прилагаются к упаковке), но при правильном подходе позволяет полностью избавиться от камней без дополнительного вмешательства.[10]
Дистанционная литотрипсия (или бесконтактное дробление камней) — уникальный метод избавления от камней почек и мочеточников, когда камни разрушаются прямо в организме без введения инструментов. Дробление осуществляется с помощью специального аппарата — литотриптора.
Раньше такие комплексы за счет своей дороговизны устанавливались только в крупных научных центрах и больницах, но сегодня метод более доступен, в том числе и в коммерческих клиниках. Современный аппарат для дистанционной литотрипсии представляет собой достаточно компактный генератор ударных волн, совмещенный с устройством для наведения на камень. Конструктивно возможно ультразвуковое или рентгеновское наведение. При этом, ультразвуковое наведение выгодно отличается отсутствием ионизирующего излучения (лучевой нагрузки) и возможностью непрерывного контроля за разрушением камня в режиме реального времени. Кроме того, с помощью ультразвука можно навестись на рентгенонегативные камни (то есть, невидимые для рентгеновских лучей). Процедура дробления занимает, как правило, не более часа и не требует серьезного обезболивания. В последнее время дистанционную литотрипсию проводят амбулаторно, то есть без госпитализации.
Во время дробления камень под действием ударных волн разрушается на мелкие фрагменты, которые затем самостоятельно отходят по естественным мочевым путям. Чтобы облегчить и ускорить этот процесс, часто назначаются спазмолитические и мочегонные препараты. С помощью дистанционной литотрипсии можно эффективно разрушать камни почек относительно невысокой плотности размерами до 2 см.[2]
Когда камень застревает в мочеточнике и блокирует отток мочи, что проявляется рецидивирующими приступами почечной колики, плохо снимающимися с помощью обычных лекарственных препаратов, для быстрого удаления камня и восстановления оттока мочи применяется эндоскопическое вмешательство — трансуретральная контактная литотрипсия. Как следует из названия, при этой операции, выполняемой через уретру (мочеиспускательный канал), инструмент под контролем зрения подводится непосредственно к камню и последний разрушается контактным способом — лазером, ультразвуком или пневматическим зондом.
Преимуществом контактной литотрипсии является полное разрушение и удаление камня сразу во время операции, восстановление оттока мочи и отсутствие этапа отхождения фрагментов. В некоторых случаях, для дополнительного дренирования верхних мочевых путей, после операции в мочеточник устанавливается пластиковый катетер (внутренний стент). Контактная литотрипсия выполняется, как правило, под спинальной анестезией и требует кратковременной госпитализации. Дополнительным преимуществом трансуретральной литотрипсии является возможность одновременно устранить сужения или фиксированные изгибы мочеточника ниже камня, которые могут быть непреодолимым препятствием для отхождения камней (или даже фрагментов после дистанционного дробления).
Крупные и плотные камни почек, разрушить которые с помощью дистанционной литотрипсии не представляется возможным, сегодня удаляются через небольшой прокол в пояснице. Эта операция называется перкутанная нефролитотрипсия. Под ультразвуковым и рентгеновским наведением в почку через прокол вводится инструмент, с помощью которого под контролем зрения производится разрушение камня и извлечение фрагментов. Как и при трансуретральной контактной литотрипсии, разрушение достигается с помощью лазера, ультразвука или пневматического зонда. Таким методом можно разрушить камни любых размеров и плотности. Правда, в некоторых случаях для этого приходится делать дополнительные проколы. Операция часто заканчивается установлением в почку через имеющийся прокол тонкой дренажной трубки (нефростомы), которая удаляется через несколько дней. Перкутанная нефролитотрипсия выполняется, как правило, под общим наркозом и требует госпитализации на срок от 3 до 5 дней. Наиболее современной модификацией этой операции является миниперкутанная лазерная нефролитотрипсия. Основным отличием является использование миниатюрных инструментов диаметром около 5 мм, что примерно в два раза меньше традиционных. Таким образом, прокол в коже становится практически незаметным, срок восстановления сокращается, также как и вероятность осложнений.
Еще одним современным и малоинвазивным методом удаления камней из почек и мочеточников является гибкая трансуретральная контактная литотрипсия (или фиброуретеронефролитотрипсия, или ретроградная интраренальная хирургия). Главным преимуществом этого метода является отсутствие разрезов и проколов, то есть повреждения кожных покровов. Гибкий миниатюрный инструмент, снабженный активно-подвижным кончиком с высококачественной видеокамерой, вводится через естественные мочевые пути (мочеиспускательный канал). В зависимости от задачи, инструмент проводится в мочеточник или в почку, доводится до камня. Последний с помощью лазера разрушается в «пыль» (dusting effect), что не требует извлечения фрагментов — они отмываются током жидкости во время операции. Данный метод идеально подходит для относительно некрупных и плотных камней почек, особенно множественных, расположенных в разных чашечках.[2] Гибкость фиброуретерореноскопа позволяет провести его через сужения и фиксированные изгибы, без риска повреждений. Главным же недостатком этой технологии является очень высокая стоимость оборудования. Поэтому далеко не все даже крупные урологические центры имеют у себя в арсенале фиброуретерореноскоп.
Лапароскопия при камнях почек и мочеточников применяется довольно редко, в основном при сочетании мочекаменной болезни с аномалиями мочевых путей (например, крупный камень лоханки и сужение лоханочно-мочеточникового сегмента), когда нужно одновременно удалить камень и устранить аномалию.[11]
Таким образом, как мы видим, сегодня открытые операции (то есть выполняемые через разрез кожи) практически полностью вытеснены из арсенала средств для удаления мочевых камней. Это позволило сделать хирургическое лечение мочекаменной болезни быстрым, легким и безопасным, что особенно важно, учитывая склонность заболевания к рецидивам.
Прогноз. Профилактика
Правильное и своевременно проведенное лечение позволяет быстро и безопасно избавиться от камня и предотвратить осложнения. Учитывая склонность заболевания к рецидивам, особое внимание должно быть уделено предотвращению повторного образования камней.
Наблюдающаяся в последние годы тенденция к росту заболеваемости мочекаменной болезнью определяет важность профилактики этого заболевания. Особое значение это имеет у людей с наследственной предрасположенностью к образованию мочевых камней.
Основными методами профилактики являются:
- употребление достаточного количества жидкости (не менее 1,5 литров в сутки для здорового человека и не менее 2,5 литров для пациентов с мочекаменной болезнью);
- правильное сбалансированное питание с достаточным употреблением клетчатки, овощей и фруктов, витаминов и микроэлементов;
- регулярная физическая активность, занятие спортом.
Пациентам с мочекаменной болезнью необходимо в обязательном порядке определить состав мочевых камней. Наиболее надежным способом является химический анализ отошедшего (или удаленного) камня. В зависимости от состава (ураты, фосфаты или оксалаты) врач подберет соответствующую диету и медикаменты.
Диета имеет очень важное значение для предотвращения повторного образования камней в почках. Всем пациентам с мочекаменной болезнью рекомендуется ограничение поваренной соли до 5-6 граммов в сутки (пищу готовят без соли и подсаливают уже в тарелке), ограничение животного и растительного белка (до 1 грамма на кг массы тела). При уратных камнях (то есть состоящих из солей мочевой кислоты), помимо названных диетических ограничений, не рекомендуются темные сорта пива, красное вино, соленья, копчености, субпродукты, кофе, какао и шоколад.
При двухстороннем рецидивном характере камнеобразования, когда предполагаются серьезные обменные нарушения в организме, нужно попытаться установить и, по возможности, устранить эти нарушения. С этой целью часто назначается биохимический анализ суточной мочи на кальций, фосфаты, ураты, цитраты и оксалаты, биохимический анализ крови (кальций, фосфор, магний, паратиреоидный гормон). Также очень важно регулярно, 1-2 раза в год, делать УЗИ почек, что позволит выявить мелкие камни на ранней стадии, когда их можно вывести с помощью медикаментов, не прибегая к сложным и дорогостоящим вмешательствам.
Список литературы
- Аполихин О.И., Сивков А.В., Москалева Н.Г., Солнцева Т.В., Комарова В.А. Анализ уронефрологической заболеваемости и смертности в Российской Федерации за десятилетний период (2002-2012 гг.) по данным официальной статистики//Экспериментальная и клиническая урология, 2014 № 2, с. 4-12
- European Association of Urology Pocket guidelines on urolithiasis 2015 p. 315-346
- Современные принципы диагностики и лечения хронической болезни почек: Методическое руководство для врачей/ Под ред. Е.М.Шилова. – Саратов., 2011.‐60 с. 3
- Locatelli F., Pozzoni P., Del Vecchio L. Epidemiology of chronic kidney disease in Italy: possible therapeutical approaches // J. Nephrol. – 2003. –N16. – P.1‐10.
- Doble B. W., Woodgett J. R. Role of glycogen synthase kinase‐3 in cell fate and epithelial‐mesenchymal transitions // Cells Tissues Organs. – 2007. – V. 185. – P. 73‐84.
- Дзеранов Н.К., Бешлиев Д.А. Лечение мочекаменной болезни – комплексная медицинская проблема // Сonsilium– medicum: приложение. Урология. 2003. С. 18–22.
- Тареева И.Е., Кухтевич А.В. Почечнокаменная болезнь // Нефрология. М.: Медицина, 2000. С. 413–421.
- Micali S., Grande M., Sighinolfi M.C. et al. Medical therapy of urolithiasis // J. Endourol. – 2006. – V. 20, N 11. – P. 841–847
- Stamatelou KK, Francis ME, Jones CA, Nyberg LM, Curhan GC. Time trends in reported prevalence of kidney stones in the United States: 1976-1994. Kidney Int. 2003 May;63(5):1817-23
- Johri N, Cooper B, Robertson W, Choong S, Rickards D, Unwin R. An update and practical guide to renal stone management. Nephron Clin Pract. 2010;116(3):c159-71.
- Hollingsworth JM, Rogers МА, Kaufman SR, Bradford TJ, Saint S, Wei JT, Hollenbeck ВК. Medical therapy to facilitate urinary stone passage: а meta-analysis. Lancet. 2006 Sep;368(9542):1171-9.
Клинические cлучаи «Мочекаменная болезнь»
1.Случай малоинвазивного лечения конкремента нижней трети правого мочеточника с помощью контактной литотрипсии2.Случай лечения конкремента нижней трети левого мочеточника с установкой мочеточникового стента у ребенка 12 лет3.Случай лечения коралловидного камня левой почки с помощью перкутанной нефролитолапаксииОпределение болезни. Причины заболеванияСимптомы мочекаменной болезньПатогенез мочекаменной болезньОсложнения мочекаменной болезньДиагностика мочекаменной болезньЛечение мочекаменной болезньПрогноз. ПрофилактикаИсточникиКлинические случаиИмпакт фактор — 0,750*
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
РМЖ — Русский медицинский журнал

НИИ урологии Минздрава РФ, Москва
<font>Мочекаменная болезнь занимает одно из ведущих мест среди урологических заболеваний. Причина и механизм ее возникновения продолжают оставаться актуальными и все еще неразрешенными проблемами. Многочисленные теории объясняют лишь отдельные звенья в большой цепи факторов, приводящих к нефролитиазу. Ясно, что в здоровой почке камень образоваться не может. Что же изменяет функцию нефрона до такой степени, что выделяемые с мочой соли и белковые элементы способны сформироваться в конкремент?
Этиология и патогенез
Изучение разнообразных групп факторов, которые участвуют в процессе камнеобразования, представляет большие трудности. Это объясняется еще и тем, что не установлено действуют ли эти факторы в отдельности или совместно в различных комбинациях. Можно предположить, что некоторые их них являются постоянными, а другие могут стать толчком к камнеобразованию и перестать существовать. Не установлено также, подчиняется ли образование различных видов камней одним и тем же закономерностям. Нередко образуется мелкий камень, который отходит после почечной колики, никогда больше не повторяющейся. И в то же время образование больших камней, наполняющих всю чашечно-лоханочную систему и часто рецидивирующих, является особой главой в проблеме нефролитиаза и следствием грубых и тяжелых изменений в организме и функции почки, что дало основание выделить нозологическую единицу —коралловидный нефролитиаз (КН). Морфологические исследования, проводимые на субцеллюлярном уровне, расширили возможность изучения различных отделов почечного нефрона, которые обеспечивают фильтрацию, реабсорбцию и секрецию.
Достижения последних лет подводят исследователей к изменениям генотипа, “отвечающим” за стабильность процессов мочевыведения, что, несомненно, заслуживает внимания [1,2].
Клиническая картина
Мочекаменная болезнь занимает второе место после воспалительных неспецифических заболеваний почек и встречается в любом возрасте, но наиболее часто в возрасте 25—50 лет.
Камни локализуются как в левой, так и в правой почке (по данным некоторых авторов, несколько чаще в правой), двусторонние камни наблюдаются у 15—30% больных.
Заболевание проявляется характерными симптомами, вызванными нарушением уродинамики, изменением функции почки, присоединившимся воспалительным процессом в мочевых путях.
Основными симптомами мочекаменной болезни являются: боль, гематурия, пиурия, анурия (обтурационная).
Боль при наличии камня в почке носит различный характер. Она может быть постоянной или интермиттирующей, тупой или острой. Локализация и иррадиация болей зависят от размеров и местонахождения камня. Наиболее характерным симптомом камня почки и мочеточника являетсяприступ острой боли — почечная колика.
При КН почечная колика бывает редко. Скрытый, латентный период при КН протекает бессимптомно. Больной обращается к врачу с жалобами на боль в поясничной области, слабость, повышенную утомляемость. К этому времени в чашечно-лоханочной системе формируются камни различной конфигурации, заполняющие не только лоханку, но и одну, две или все чашечки.
Гематурия встречается довольно часто. Она может быть микроскопической, когда в осадке мочи находят 30—40 эритроцитов, наблюдается у 92% больных, в основном, после почечной колики.
Микроскопическая гематурия всегда тотальная и является следствием разрыва тонкостенных вен форникальных сплетений.
У 60— 70% больных течение болезни осложняется присоединением инфекции. Воспалительный процесс в почке (пиелонефрит) нередко предшествует нефролитиазу. При КН пиелонефрит диагностируется у всех больных.
Основным признаком нефролитиаза, осложненного пиелонефритом, является пиурия. Возбудителем воспалительного процесса чаще всего бывает кишечная палочка, стафилококк, стрептококк, вульгарный протей. Инфекция при нефролитиазе проявляется в виде острого или хронического пиелонефрита в любой стадии его клинического течения. Пальпаторно почки не определяются. При остром пиелонефрите или пионефрозе почка, как правило, увеличена.
При КН в результате нарушения функции почки развиваются признаки хронической почечной недостаточности, нарастает азотемия.
В случаях, когда закупориваются оба мочеточника, развивается острая почечная недостаточность: анурия или олигурия, сухость во рту, тошнота, рвота.
Диагностика
Диагностика нефролитиаза, как и любого другого заболевания, основывается на общеклинических признаках и данных дополнительного исследования.
Особое место занимают ультразвуковые методы исследования (УЗИ), компьютерная томография(рис.1). Внедрение УЗИ расширило возможности выявления не только рентгенопозитивных, но и рентгенонегативных камней почек. Обнаруживаются камни любой консистенции и различных размеров, не только в ча-шечно-лоханочной системе, но и в инкрустированных чашечках. УЗИ расширяет информацию о состоянии чашечно-лоханочной системы, показывает степень ее дилатации, а при изолированном оттоке мочи устанавливает наличие гидрокаликоза. Особенно ценно УЗИ при динамическом наблюдении за пациентами с рентгенонегативными камнями, которым проводится литолитическая терапия, после дистанционной литотрипсии, когда неинвазивность и доступность метода позволяет проводить ультразвуковой мониторинг за степенью расширения чашечно-лоханочной системы, наличием интра- и параренальных гематом.
Основное место в диагностике мочекаменной болезни занимают рентгенологические методы исследования, которые являются наиболее распространенными и информативными.
Обзорный снимок мочевыводящих путей позволяет установить не только наличие рентгенопозитивного камня, его величину, но и локализацию (рис.2). По даннымэкскреторной урографаи удается установить анатомо-функциональное состояние почек и мочевых путей, вид лоханки (внутрипочечный или внепочечный), локализацию конкремента (в лоханке, чашечке или мочеточнике). Камень, нарушающий отток мочи, может вызвать гидрокаликоз, пиелоэктазию, уретерогидронефроз. При рентгенонегативном камне на фоне рентгеноконтрастного вещества виден “дефект наполнения”, соответствующий локализации конкремента.
Ретроградная пиелография производится крайне редко по строгим показаниям.
Почечная ангиография применяется при коралловидном нефролитиазе для выяснения ангиоархитектоники почки и ее функционального состояния, когда планируется открытое оперативное вмешательство с пережатием почечной артерии.
При изучении функционального состояния почек ключевое значение принадлежитрадионуклидным методам исследования. С их помощью удается установить функциональное состояние пораженной и контралатеральной почки, установить парциальные нарушения почечной паренхимы. На базе персонального компьютера в автоматическом режиме программа позволяет оценить физические характеристики конкремента (объем, плотность, распределение его в объеме).
Принципы лечения
Методы лечения больных мочекаменной болезнью разнообразны, но их можно разделить на две основные группы: консервативные и оперативные. Выбор метода лечения зависит от общего состояния больного, его возраста, от клинического течения заболевания, величины и локализации камня, от анатомо-функционального состояния почки, стадии хронической почечной недостаточности. В основе определения метода лечения больных КН лежит клиническая классификация. В основу клинической классификации положены размер и конфигурация коралловидного камня, степень расширения чашечно-лоханочной системы, активность воспалительного процесса и функциональное состояние почки.
Анализируя все эти изменения, очевидно, что ведущим в выборе тактика лечения является нарушение функции почки, которое, по данным изотопного исследования, может быть различным:
I степень ––20%;
II степень – 20–50%;
Ш степень – 50–80%; IV степень – 80–100%.
Учитывая изложенное, мы предложили алгоритм лечебной тактики при КН.
КНI — комплексное консервативное лечение.
КНII — чрескожная нефролитотрипсия в комбинации с дистанционной литотрипсией.
КНIII — оперативное лечение с возможностью дальнейшего использования чрескожной нефролитотрипсии или дистанционной литотрипсии.
КНIV — оперативное лечение с решением вопроса о необходимости сохранения почки.
Консервативная терапия
Консервативная терапия не рассматривается как альтернатива удалению камня одним из современных методов оперативного лечения: перкутанная нефролитотрипсия, дистанционная литотрипсия, открытое оперативное лечение.
Консервативная терапия, длительность которой определяется индивидуально, является одним из этапов в комплексном лечении больного.
В консервативной терапии выделяют следующие направления:
1) выявление и коррекция метаболических нарушений;
2) противовоспалительная терапия;
3) воздействие на органную гемодинамику;
4) иммуномодуляция.
Больному, предрасположенному к мочекаменной болезни, рекомендуют совершать прогулки, желательно на свежем воздухе, что улучшает кровообращение и уродина-мику. Необходимо придерживаться рациональной диеты, так как только правильное питание способствует восстановлению обмена веществ.
При ypaтypии и образовании уратных камней больному рекомендуют исключить продукты, способствующие образованию мочевой кислоты (мозги, почки, печень, мясные бульоны и т.п.). Целесообразно исключить мясо, рыбу, растительные жиры, способствующие окислению мочи, так как у этой группы больных количество цитратов в моче уменьшено, что вызывает кристаллизацию мочевой кислоты.
Больным рекомендуют принимать раствор Айзенберга, магурлит, калия бикарбонат, уралит — препараты, способствующие растворению уратов. Растворы должны быть свежеприготовленными, применяют по 10 мл 3 раза в день. При наличии уратов рН мочи составляет 4,6—5,8. Растворы применяют под строгим контролем рН мочи, сдвигающим его в щелочную сторону. Резкая алкализация мочи ведет к выпадению солей фосфатов, которые, обволакивая ураты, затрудняют их растворение.
При фосфатурии и фосфатных камнях моча имеет щелочную реакцию. Для изменения щелочной реакции мочи в кислую назначают лекарственные препараты:хлорид аммония, цитрат аммония, метионин по 0,5 г 3—4 раза в сутки,фосфорнокислый натрий по 1 г 4 раза в сутки.
При оксалатных камнях необходимо ограничить введение в организм щавелевой кислоты, исключить салат, шпинат, щавель, картофель, молоко. Помимо ограничения продуктов с повышенным содержанием щавелевокислых солей, назначаютсоли магния по 150 мг 2—3 раза в день. Соли магния “связывают” щавелевокислые соли в кишечнике и уменьшают их содержание в моче.
Перенасыщенный раствор мочи является основой камнеобразования. Поэтому больным при щавелевокислых и мочекислых камнях повышают диурез. При фосфатурии усиливать диурез не рекомендуется, так как повышается рН мочи (алкалоз), что способствует образованию фосфатных и карбонатных камней.
При наличии камней, имеющих тенденцию к самостоятельному отхождению, применяют препараты группытерпенов (цистенал, артемизол, энатин, ависан и др.). Эти препараты обладают бактериостатическим, спазмолитическим и седативным действием.Цистенал и артемизол назначают по 4—5 капель на сахаре за 30—60 мин до еды 3 раза в день,энатин — по 1 г в капсулах,ависан — по 0,05 г в таблетках 3—4 раза в день. Экстракт марены красильной сухой, обладая диуретическим и спазмолитическим свойствами, окисляет мочу; применяют по 2—3 таблетки на полстакана теплой воды 3 раза в сутки. С целью окисления мочи можно назначитьсоляную (хлористоводородную) кислоту по 10—15 капель на полстакана воды 3—4 раза в день во время еды, хлорид аммония по 0,5 г 5—6 раз в день.
Приступ почечной колики можно купировать тепловой процедурой (ванна, грелка) в сочетании соспазмолитиками (метамизол натрий, дротаверин и т.п.). При отсутствии эффекта производятинъекции болеутоляющих средств и спазмолитических препаратов (5 млметамизола натрия внутримышечно или внутривенно, 0,1% раствор атропина по 1 мл с 1 мл 1—2% раствора омнопона или промедола подкожно, 0,2% раствор платифиллина по 1 мл подкожно, папаверина гидрохлорид по 0,02 г 2—3 раза в день внутрь).
Антибактерильную терапию проводят с учетом результатов посева мочи и антибиотикограммы. Предпочтение отдают тем антибиотикам, которые выделяются почками, создавая высокие концентрации в моче и почечной ткани. Эффективным препаратом в лечении инфекционно-воспалительных заболеваний, сопровождающих мочекаменную болезнь, является норфлоксацин (нолицин). Препарат обладает широким спектром действия, оказывает бактерицидный эффект. Средняя разовая доза – 400 мг. Кратность приема – 2 раза в сутки. Продолжительность лечения – 7–14 дней.
Подбор доз осуществляют в соответствии с функциональным состоянием почек;предпочтительнее принцип ударных доз и частая смена препаратов. Эффективность терапии зависит от полноценной доставки лекарственных веществ в почечную ткань и эффективности метаболических процессов, протекающих в ней.
Хирургические методы лечения
Несмотря на успехи консервативной терапии, нередко возникают осложнения, требующие решения о выборе метода оперативного лечения.
Показанием к оперативному лечению является боль, изнуряющая больного, атаки пиелонефрита, гематурия, гидронефротическая трансформация. При КН к общепризнанным показаниям присоединяется прогрессивное ухудшение функции почек.
Выявленный на основании биохимических и радиоим-мунологических методов первичный гиперпаратиреоз, являющийся одной из причин КН, подлежит обязательной хирургической коррекции путем паратиреоидэктомии. Подобная тактика позволяет не только снизить частоту последующего рецидива камнеобразования, но и стабилизировать функцию почек.
В качестве профилактики возможных послеоперационных инфекционных заболеваний мочевыводящих путей показан прием противомикробных препаратов широкого спектра действия, например, ломефлоксацин (максаквин). Препарат назначают в дозе 400 мг в сутки однократно.
Технический прогресс позволил внедрить в практику методы дистанционного дробления камней, извлечения камней различными чрескожными методами.Дистанционная литотрипсия (ДЛТ) успешно применяется при камнях почек и мочеточников размерами до 25 мм. Однако ДЛТ противопоказана при обострении хронического пиелонефрита, так как возможно развитие бактериемического шока. При показаниях перед ДЛТ возможно выполнениекатетеризации почки, установка катетера “стент” или пункционной нефростомы (Н.К. Дзеранов, 1994,1999).
В практике используются несколько типов литотрипто-ров, различающихся по способу генерации ударной волны: электромагнитный (“Литостар”, “Модулит”), электрический разряд (Дорнье, “Урат-П”) с применением пьезокристаллов (пьезолит), а также по способу наведения на камень с применением рентгеновского излучателя и ультразвуковой установки.
Быстрое и широкое распространение этот метод получил за счет неинвазивности и эффективности разрушения мочевых камней до частиц, способных к спонтанному отхо-ждению. Метод впервые позволил отказаться от эндотрахе-ального наркоза.
Проблема изучения и знания химического состава мочевых камней с внедрением ДЛТ приобрела большое значение.
Методика дробления мочевых камней до 2,5 см в зависимости от химического состава камня: среднее количество сеансов, необходимое для разрушения данной группы камней, составляет 1,29. При относительном равенстве среднего количества импульсов, необходимого для разрушения камней до 2,5 см, соотношение использования различных параметров ударно-волновых импульсов разнообразно в различных химических группах конкрементов.
Поскольку ДЛТ осуществляет лишь разрушение камня в почке, то наиболее ответственным является период спонтанного отхождения фрагментов, когда наблюдаются периоды нарушения пассажа мочи из почки, подвергшейся воздействию ударных волн. Основными методами дренирования, используемыми в практике при ДЛТ, являются:чрескожнаяпункционноя нефростомия под УЗИ-наведением,установка внутреннего катетера типа “стент”, катетеризация почки.
Несмотря на эффективность и малую травматичность метода, существует ряд противопоказаний: технические и медицинские. К техническим относятся: наличие у больного избыточной массы тела (более 120 кг), либо такое расположение камня, которое не позволяет вывести его в фокус ударной волны. К медицинским относятся: нарушение свертывающей системы крови (гипокоагуляция), нарушение сердечной деятельности (мерцательная аритмия, искусственный водитель ритма, наличие сердечно-легочной недостаточности), наличие камней в чашечках, не вызывающих боли; снижение функции почки более чем на 50%.
Особое место в лечении этой группы больных занимает чрескожная контактная нефролитотрипсия, уретероскопия и уретеролитотрипсия. Этот метод широко внедрен в практику, легко переносится больными, имеет небольшое количество осложнений, сокращает срок нетрудоспособности. Расширены показания к перкутанной нефролитотрипсии при КН в стадии КНI, КНII, когда нет обострения пиелонефрита, функция почки не снижена более чем на 50% (А. Г. Мартов, 1994).
Несмотря на широкое внедрение ДЛТ, остается группа больных, которым показано открытое оперативное вмешательство. Это в основном больные с обострением хронического пиелонефрита, гематурией и с коралловидными камнями в стадии KHIII, KHIV, когда функция почки снижена более чем на 50%. В основном выполняютсяпиелолитотомия (передняя, нижняя, задняя), при больших коралловидных камнях — пиелонефролитотомия, секционная нефролитотомия с пережатием почечной артерии. Операции при показаниях заканчиваются дренированием почки (пиело- или нефростомия). При пионефрозе и потери функции почки более чем на 80—70% выполняетсянефрэктомия. Камни мочеточников в 75—80% случаев после консервативных мероприятий, направленных на усиление моторики мочеточника, приема спазмолитических средств отходят самостоятельно.
</font><center><font><font>Литература
1. Ненашева Н.П. Диагностика обменных нарушений у больных мочекаменной болезнью и членов их семей. Лаб.дело, 1980; 12:
</font>1. Ненашева Н.П. Диагностика обменных нарушений у больных мочекаменной болезнью и членов их семей. Лаб.дело, 1980; 12:
738-41.
2. Константинова О.В. и др. Конференция по проблеме “Современные аспекты мочекаменной болезни”: Тез.докл.Новосибирск, 1998; 53-4.
3. Дзеранов Н.К. Автореф. дис…д-pa мед.наук “Дистанционная ударно-волновая литотрипсия в лечении мочекаменной болезни”. М., 1994.
Норфлоксацин –
<font>Нолицин </font>(торговое название)<font>
<font>(KRKA)
Ломефлоксацин –
<font>Максаквин </font>(торговое название)<font>
<font>(SEARLE)
<font>Приложения к статье</font></td></tr></tbody></table></font></p></font></p></font></p></font></p></font></center>
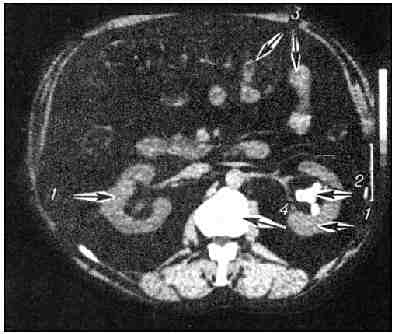
| <font><font>Основное место в диагностике мочекаменной болезни занимают рентгенологические методы исследования</font></font> |
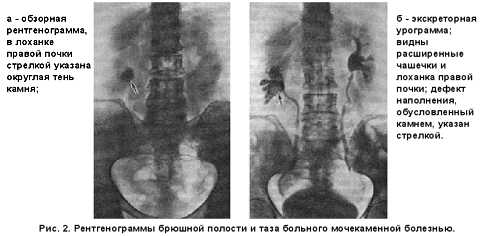
| <font>Рис. 2. Рентгенограммы брюшной полости и таза больного мочекаменной болезнью.</font> |
| <font><font>Консервативная терапия является одним из этапов в комплексном лечении больного мочекаменной болезнью</font></font> |
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам<form></form>Предыдущая статьяСледующая статьяНаши партнеры
Используемые источники:- https://med.wikireading.ru/7883
- https://probolezny.ru/mochekamennaya-bolezn/
- https://www.rmj.ru/articles/urologiya/mochekamennaya_bolezny/



























