Резекция почки — один из передовых методов лечения органа. Почка – это орган, который входит в систему мочевыделения и берет на себя функцию естественного «фильтра» организма.
В течение минуты через этот фильтр проходит практически полтора литра крови, которая в результате очищается от вредных токсичных примесей.
Поэтому болезни почек ставят под угрозу не только общее состояние человека, но и его жизнь.
Содержание статьи
Что это такое резекция почки?
Резекция почки – это иссечение поврежденной части органа хирургическим путем.
В ходе процедуры удаляют и небольшую часть здоровых тканей, сообщенных с местом локализации поражения. Операция позволяет сохранить больную почку, исключая перенос всей функциональной нагрузки на здоровый орган.
Таким образом, даже при отсутствии результатов от консервативного лечения болезнь можно победить с минимальным ущербом для пациента.
Показания к операции
Оперативное вмешательство проводится в тех случаях, когда от болезни пострадала только часть органа и удаление перерожденных тканей приведет к восстановлению почки.
Операция на почки методом «резекция» предписана при следующих патологиях:
- поликистоз;
- доброкачественные и злокачественные процессы на органе;
- туберкулез почки;
- механические повреждения (ножевые и огнестрельные раны, глубокие травмы в результате несчастных случаев);
- инфаркт почки;
- камни в паренхиме, нефролитиаз;
- быстро прогрессирующие доброкачественные образования;
- высокий риск развития почечной недостаточности.
Площадь поражения должна быть не более 4 сантиметров. В противном случае необходимо полное удаление почки.
Метод опирается на положительный прогноз: резекция назначается только в том случае, если данное вмешательство гарантирует 100% выздоровление больного.
Противопоказания
В группу пациентов, которым резекцию не назначают даже при наличии показаний, входят беременные и пациенты с инфекционными заражениями.
Больным со злокачественными опухолями резекцию назначают редко. Так как велика вероятность рецидива болезни при неполном удалении поврежденных тканей и/или наличии глубоких метастаз.
Удаление части тела почки не проводят при низкой свертываемости крови и поражении большей части органа (в результате обширного удаления тканей шансы на восстановление органа отсутствуют).
За три недели до операции больной поступает в стационар. В обязательном порядке он прослушивает лекцию врача о сути метода и его особенностях. Больного направляют и на консультацию к анестезиологу.
На хирургический стол пациент попадает с пустым желудком.
Важно проконтролировать, чтобы хронические заболевания не находились в момент операции в острой фазе. Недопустимо наличие бронхита или пневмонии.
Перед операцией пациенту могут прописать успокаивающие средства, чтобы предупредить гипертензию.
Резекция почки — основные способы
Исходя из индивидуальных характеристик организма пациента, состояния органа и степени его поражения могут быть применены разные способы резекции:
- лапароскопическая резекция почки;
- открытая резекция почки;
- экстракорпоральная резекция почки;
- резекция полюса почки.
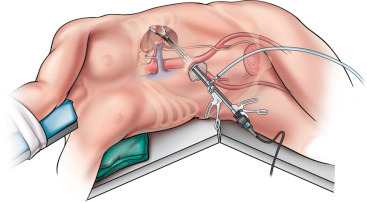
Лапароскопическая резекция
На процедуру уходит до 3 часов.
- Больного укладывают боком, здоровой стороной на кушетку.
- Доступ организуют через брюшную стенку, совершая 4 небольших разреза (1–2 см).
- Внутрь вводят камеру и хирургические инструменты.
- Внутренняя полость заполняется медицинским газом, чтобы увеличить площадь доступа к органу.
- Перед тем, как приступить непосредственно к удалению, врач фиксирует зажимом почечную артерию на 15 минут. Если артерия будет пережата дольше, чем 40 минут, орган погибнет в результате голодания.
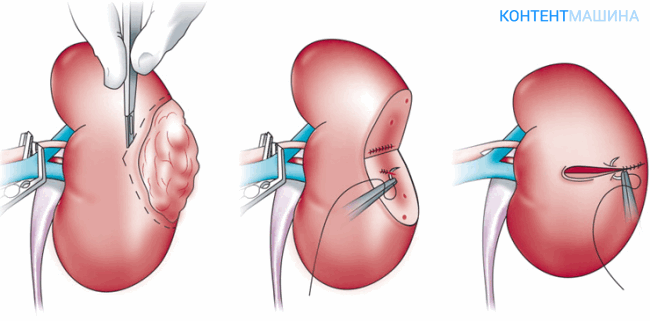
Когда пораженная часть почки будет иссечена, хирург накладывает швы, проводит дренажную трубку и выводит газ. Внешние разрезы (доступы) тоже зашиваются.
Открытая резекция
Метод применяется в случае высокого индекса массы тела у пациента или при опухолях большого размера. При аномалиях в расположении органа.
Пациента укладывают на кушетку на здоровый бок, затем рассекают боковую часть поясничного отдела. Хирургический доступ имеет размер 10–15 см. В ходе операции брюшная полость вскрывается, как и мягкие ткани.
Когда почка выделена, врач пережимает артерии и удаляет поврежденные ткани и сообщенный с ними небольшой участок здоровых тканей.
После хирургического вмешательства устанавливается дренажная система, накладываются швы на место разреза, а затем и на боковую рану.
Экстракорпоральная резекция
Данный метод имеет высокий процент осложнений.
Но именно экстракорпоральная резекция позволяет иссечь крупные опухоли и кисты в срединной части почки, не допустив при этом серьезной потери крови.
Во время операции почку извлекают из полости, и промывают орган в физрастворе, удаляя с поверхности кровь. Затем вырезают пораженную часть паренхимы и перерожденные ткани.
После всех необходимых манипуляций орган заполняют кровозамещающим раствором и возвращают в брюшную полость посредством имплантирования, накладывают внутренние и внешние швы.
Резекция полюса почки
Проводится через открытый доступ. Единственное отличие от открытой резекции – доступ организуют только к одному полюсу органа (верхнему или нижнему).
При удалении новообразования с верхней части тела почки может потребоваться удаление нижнего ребра.
Предварительное обследование перед резекцией
Необходимо сдать общие анализы крови и мочи (среднюю порцию) для составления полной клинической картины состояния пациента. Отдельно происходит забор крови на анализы по наличию инфекции ВИЧ, гепатита и сифилиса.
Список специфических анализов:
- УЗИ;
- МРТ;
- компьютерная томография;
- экскреторная урография (рентген почек с введением контрастного вещества);
- рентген грудного отдела;
- ангиография;
- перфузия.
Проведение операции
Операцию проводят под общим наркозом.
- Больного укладывают на здоровый бок. В некоторых случаях под боковую часть поясницы укладывают подушку, чтобы выделить почку.
- После анестезии хирург делает разрез (размер зависит от метода резекции, который выбрал специалист).
- В обязательном порядке нужно пережать ножку и кровеносные сосуды, сообщенные с почкой, чтобы не допустить кровопотери.
- Удаление новообразования заканчивается установкой дренажа и послойным сшиванием тканей.
Реабилитация после резекции почки
Операция относится к числу сложных хирургических манипуляций.
Поэтому в послеоперационный период важно соблюдать все рекомендации врача. Пренебрежение режимом влечет за собой осложнения.
Сутки после операции пациент находится в реанимации, после чего попадает в стандартную палату. В первое время больной принимает обезболивающие средства. Если в результате контроля состояния врач не выявляет осложнений, на 3–5 день снимают дренажную систему, а через две недели снимают внешние швы.
После выписки из больницы необходимо:
- соблюдать питьевой режим;
- отказаться от острой и тяжелой пищи;
- избегать физических нагрузок;
- каждые 60–90 дней проходить обследование у врача;
- обрабатывать шов антисептическим средством и менять повязку;
- держать тело в тепле.
Врач может назначить почечные сборы в качестве дополнения к питьевому режиму. В среднем реабилитация после операции длится полгода или год.
Осложнения после операции
Осложнения могут возникнуть непосредственно во время операции:
- обширное кровотечение;
- повреждение соседних органов или отделов оперируемого органа;
- инфекционное поражение.
В восстановительный период возможные осложнения заключаются в:
- гнойных процессах;
- свищах;
- образовании гематом;
- потери чувствительности в местах открытого доступа;
- процессах некроза тканей (канальцев почки);
- воспалении легочной системы из-за введение трахеальной трубки;
- образовании тромбов (при наличии у больного варикозного расширения вен или тромбофлебита).
После реабилитации может развиться нефросклероз или рецидив болезни (перерождения тканей).
Это говорит о том, что необходимо постоянно контролировать состояние посредством посещения плановых осмотров.
При различных поражениях почек (новообразования, кисты, осложнения воспалительных процессов) больному необходимо провести хирургическую операцию.
Сегодня можно провести неполное удаление органа, этот метод называется резекция.
Благодаря ему пациенту оставляют большую часть почки, а удаляют только поврежденный участок.
Рассмотрим особенности проведения этой процедуры, противопоказания и возможные осложнения.
Общие понятия
Резекция почки — это частичное удаление органа, при котором сохраняются его здоровые участки. Проводится эта операция методом лапароскопии, поэтому у больного практически не остается шрамов, а период реабилитации проходит без особых осложнений.
При острой необходимости пациенту проводят резекцию классическим способом. В этом случае врач делает достаточно большой надрез на спине в районе поясницы. Этот вид хирургического вмешательства очень болезненный и требует длительного восстановления.
Для проведения операции применяют общую анестезию.После резекции нужно соблюдать специальную диету, ограничивать физические нагрузки и количество выпитой жидкости.
В среднем восстановительный период длиться до 2 лет в зависимости от степени заболевания почек.
Показания к применению
Такую операцию проводят, когда у больного не полностью поражен орган и после удаления поврежденного участка высокая вероятность восстановления здоровой части почки.
Данный метод хирургического вмешательства считается достаточно рискованным, так как если хоть малейшая часть новообразования останется, то повышается риск повторного рецидива.
Резекцию проводят при таких видах диагностики:
- множественное образование кист;
- туберкулез почек;
- опухолевые образования;
- травмы и раны;
- камни в паренхиме органа.
Срочными показаниями к проведению этой операции считаются:
- быстрорастущие образования доброкачественного характера;
- пораженный участок не больше 4-5 см;
- вероятность перерождения опухолевого образования;
- рак;
- почечная недостаточность;
- скопление камней снизу почечной чашечки.
Противопоказания к выполнению
Как и другие операции, проведение резекции запрещается в таких случаях:
- наличие только одной здоровой почки;
- тяжелое состояние пациента;
- сопутствующие болезни, которые могут спровоцировать развитие послеоперационных осложнений;
- плохая свертываемость крови;
- инфекционные заболевания;
- поздние сроки беременности.
Однако даже при наличии противопоказания операцию проводят в случае острой необходимости, максимально при этом снижая риск развития осложнений.
Подготовка к проведению
Как правило, за несколько недель до проведения хирургического вмешательства пациента кладут в стационар. Назначают общий анализ крови и мочи, ультразвуковую диагностику почек, магнитно-резонансную томографию.
При необходимости проводят рентгенографический снимок органов грудной клетки.
В качестве дополнительных методов обследования проводят урографию (введение специального контрастного вещества в почку с последующим рентгеновским снимком) или нефросцинтографию (исследование органа с помощью радиоактивных изотопов).
Перед самой операцией больному измеряют давление и пульс, в случае их повышения дают стабилизирующий препарат.
Виды воздействий
Существует несколько видов способов оперативного вмешательства. В большинстве случаев проводят лапароскопию, так как она менее травматична и не требует длительного периода реабилитации. Рассмотрим каждый из методов подробнее.
Лапароскопическая резекция
В данном случае пациенту вводят общую анестезию, перед этим назначают обязательный курс антибиотиков. Проводят процедуру очистки кишечника непосредственно перед операцией.
С помощью специального оборудования больному вводят небольшую трубку в область мочеточника, она присоединяется к баллону с воздухом.
Это делается для того, чтобы под действием газа расширить область лоханки в почках. Как правило, больной находится в положении «лежа на боку». Длительность занимает около 2-3 часов.
Помимо катетера в два других надреза вводят датчик с камерой (для наблюдения хода операции на мониторе) и инструменты для резекции.
Далее врач, пережимает артерию в почке, чтобы предотвратить большую кровопотерю. При этом стоит учитывать, что, если она будет обескровлена больше, чем 40 минут, это приведет к отмиранию органа.
Затем аккуратно отсекают поврежденный участок и накладывают швы. Прекращают подачу газа и выводят все трубки.
Открытая операция
Если опухоль очень больших размеров или пациент страдает от избыточного веса, то требуется проведение операции классическим путем. Для этого больного кладут на сторону здоровой почки, подкладывая под бок небольшой валик.
Операция проводится под общим наркозом. Врач делает надрез в области поясницы на 10-15 см, иссекает поврежденный участок.
При этом очень важно пережать все кровеносные сосуды возле почки, чтобы предотвратить возможное кровотечение. Обязательно устанавливают дренаж и зашивают.
Экстракорпоральный подход
Это нечастый метод оперативного вмешательства, так как он вызывает ряд осложнений. Имеет ряд преимуществ перед другими методиками: низкое количество потери крови и возможность удаления опухоли больших размеров.
При экстракорпоральной резекции иссечение поврежденного участка проводят вне организма пациента.
Для этого нужно полностью извлечь почку. После удаления опухоли орган тщательно промывают физраствором до тех пор, пока не исчезнет вся кровь. На место разреза накладывают швы и отправляют почку обратно.
Иссечение полюса почки
Полюс — это нижняя или верхняя часть органа. Для того чтобы она стала доступной для врача, необходимо сделать разрез около 10-15 см. В случае локации опухоли наверху может потребоваться удаление одного из нижних ребер.
Иногда для лучшего доступа к органу удаляют его капсулы, очень важно пережать все кровеносные сосуды, чтобы избежать кровотечения.
После удаления опухоли важно сшить область почечной лоханки и чашечки, вводят дренаж и накладываются внешние швы.
Осложнения во время и после действия
Иногда во время операции у больного могут возникнуть такие осложнения:
- Сильные кровотечения. В данном случае врачи могут остановить резекцию или назначить срочное переливание.
- Травмирование органов, которые находятся вблизи почки. Это чаще встречается при проведении лапароскопичекого удаления.
- Проникновение в организм инфекции. Чтобы этого избежать, нужно обязательно принимать антибиотики в период реабилитации.
В послеоперационный период у больного встречаются такие виды осложнений:
- нагноения и воспалительные процессы;
- свищи наружного характера, это происходит при плохой герметизации лоханки в почке, из-за этого урина проникает в открытую рану;
- внутренние гематомы;
- образование грыжи;
- при повреждении нервных окончаний на коже может частично исчезнуть чувствительность;
- почечный некроз;
- пневмония, которая появляется после использования в общем наркозе трубки для интубации;
- появление тромбов в венах;
- повторное разрастание опухоли;
- нефросклероз в результате, которого почка отказывает в своей работе.
Для того чтобы избежать возможных негативных последствий необходимо выполнять все рекомендации врача в период реабилитации.
Послеоперационный период и реабилитация
Дренаж снимают на 3-5 день после операции, а швы — спустя 7-14 дней (в зависимости от их размеров и заживления).
Для того чтобы снять болевые ощущения применяют спазмолитики местного характера, обязательно назначают антибиотики широкого спектра действия.
Период реабилитации может занять до 1,5 лет. При этом нужно соблюдать следующие правила:
- употреблять как можно больше жидкости;
- ограничить физические нагрузки;
- соблюдать строгую диету;
- посещать врача 1 раз в несколько месяцев;
- ограничить стрессы и нервные напряжения;
- во избежание заражения шва нужно обрабатывать его дезинфицирующими растворами;
- избегать переохлаждений, не посещать бани, не принимать горячие ванны.
Диета и ограничения в питании
Врачи рекомендуют придерживаться строгой диеты, которая исключает употребление соленых, острых, жирных и жареных продуктов.
Запрещаются сладкие газированные напитки, алкоголь, табачные изделия, кофе, продукты с высоким содержанием консервантов и синтетических веществ.
Для лучшего процесса мочевыведения можно применять готовые почечные сборы. Очень полезным будет включение в свой рацион клюквы в свежем виде.
Также можно готовить компоты и морсы из этой ягоды. Она оказывает регенерирующие свойства на организм пациента.
Среди лекарственных трав используют хвощ полевой, одуванчик, толокнянку. При этом нужно контролировать количество употребляемой жидкости, чтобы не произошла сильная перегрузка почек.
Профилактика
Для профилактики заболеваний в почках и органах мочевыделительной системы нужно внимательно следить за своим здоровьем, избегать переохлаждений и воспалительных процессов. Регулярно сдавать анализы и проходить ультразвуковое исследование.
При первых подозрениях на наличие новообразований не медлить с обращением к врачу. Помимо этого, нужно следить за своим питанием и образом жизни.
Резекция почки сегодня считается очень популярным методом. Чаще всего она выполняется лапароскопическим способом, так как он наименее травматичный и не требует длительного восстановительного периода.
Очень важно после операции соблюдать вес рекомендации врача, чтобы предотвратить развитие возможных осложнений и повторного разрастания опухолей.
Резекция почки – это операция по удалению только пораженной части органа. Ее еще называют органосохраняющей. Проводят на ранних стадиях заболевания, когда поражен не весь орган, при пулевых ранениях, раковых опухолях, для удаления кисты. Иссечение делают несколькими путями, в зависимости от расположения поражения, состояния больного, его физической формы.
Виды резекций
Лапароскопическая
Наиболее сейчас популярная, так как проходит с минимальным вторжением в тело, путем небольших надрезов в несколько сантиметров. Это существенно снижает кровопотери после операции и восстановительный период. Иногда, при лапароскопии, в случае кровопотери, повреждении соседних органов, могут перейти к общей операции. Но этот риск незначительный – не более 1%.
Полостной вид
Через открытый доступ. Его сейчас применяют только в случае, если врачу необходим визуальный осмотр удаляемого органа, например, при ожирении пациента, когда жир скрывает орган, при раке. Такая операция имеет намного больший период реабилитации и травматичность.
Экстракорпоральная
Ее суть состоит в том, что поврежденную часть органа удаляют при извлечении его из тела. Его помещают в раствор электролита, где проводят все необходимые манипуляции для удаления поврежденной части, после, возвращают в тело. Подобная операция позволяет с максимальной точностью удалить опухоль с минимальным риском повреждения других органов и кровопотерей. Минусом является высокий риск серьезных осложнений, поэтому ее проводят крайне редко.
Удаление полюса органа
Это полостная операция проводится на брюшной полости через надрез в 15 см. Применяют при раке, кисте. При всех видах резекции, кроме лапараскопическкой, устанавливается дренаж для вывода жидкости из полости раны.
Восстановление после резекции почки
Реабилитация пациента, после удаления части органа, начинается в реанимации. Через день, если все благополучно, больного переводят в общую палату. Далее восстановление включает следующие составляющие:
- из приема обезболивающих и противоинфекционных препаратов;
- ежедневной перевязки;
- на второй день после операции, можно начинать двигаться и расхаживаться для профилактики спаек, застоя крови и жидкости в полости раны;
- питание разрешено на второй день после резекции;
- катетер снимают на 3 день;
- дренаж, в зависимости от состояния пациента, снимают на 3-5 день;
- швы снимают через 12 дней. Если использовали кергутовые нитки, в этом необходимости нет – они рассасываются сами;
- в течении 90 дней нужно избегать физических нагрузок, переохлаждения, носить бандаж.
При лапароскопической резекции, восстановление проходит намного быстрее:
- дренаж не устанавливают, так как потери крови минимальные;
- катетер не устанавливают;
- перевязки, как таковой, не требуется. Маленькие швы дезинфицируют и меняют пластырь;
- швы, при лапароскопии используют саморассасывающие;
- бандаж не нужен.
Такого пациента могут выписать через 5 дней.
Сколько длится послеоперационный период после резекции почки?
Послеоперационный период зависит от применяемого вида резекции и наличия или отсутствия осложнений. При отсутствии осложнений, при лапароскопии он длится 5-7 дней, при общей операции (полостной) – 12 дней. При осложнениях, все очень индивидуально и зависит от их сложности и сопротивляемости организма. А также может быть разным и индивидуальным период при онкологических операциях. Все зависит от того, каким путем удалялась опухоль. Иногда, например, для подхода к органу, требуется иссечение ребра. В таком случае реабилитация может быть дольше – до 30 дней.
Питание после резекции почки при раке
Диета после резекции почки при раке назначается врачем, рекомендации которого следует неукоснительно соблюдать, так как восстановление органа при раке проходит особым образом. Оно усложнено общим состоянием организма, пониженным состоянием иммунитета и другими побочными факторами. Начинать питаться можно на второй день после операции легкой пищей постепенно увеличивая и расширяя рацион. Стоит исключить большое количество воды, так как она влияет на работу почек, а им после операции перегружаться работой не стоит.
Диета такого пациента, как правило, включает:
- легкие каши на пару с минимальной дозой жира;
- овощные супчики;
- паровые мясные и рыбные блюда: котлеты, тефтели. Мясные и рыбные блюда должны быть из нежирных сортов: индейки, курицы, телятины, трески, минтая, окуня и т. п.;
- вареные, тушёные, запечённые и свежие овощи и блюда из них;
- вареные яйца;
- сезонная бахча и фрукты.
Запрещены:
- маринады и солености;
- острая пища;
- копчености.
Нужно соблюдать умеренность при употреблении кофе, газированных напитков, белковых продуктов, в том числе и мяса.
Необходимо наблюдать за реакцией организма на продукты и сообщать о них лечащему врачу.
Последствия удаления почки
Полное удаление одной почки называется нефрэктомией, двух почек – билатеральной нефрэктомией. Ее проводят в случае, если:
- полностью поражен орган;
- огнестрельного поражения;
- мочекаменной болезни с гнойным осложнением;
- при раке.
После удаления почки жизнь возможна и организм довольно быстро сам перестраивается на работу с одной почкой. Более того, есть люди, которые рождены с единственной почкой и прекрасно себя чувствуют. Факт удаления почки не дает право на оформление инвалидности. Это возможно в случае серьезных осложнений после операции, при раке.
Какие бывают осложнения после удаления почки?
Любое хирургическое вторжение в тело человека и удаление органа, может иметь осложнения и тяжелые последствия. После удаления почки возможны:
- негативные последствия от неправильного наркоза – осложнения на сердце, кома и даже летальный исход;
- повреждения соседних с почкой органов, которые нужно будет исправлять – ушивать или иссякать;
- повышенное кровоизлияние в результате повреждения кровеносных сосудов;
- внутреннее кровотечение;
- послеоперационное инфицирование и загноение раны;
- язва желудка;
- непроходимость кишечника;
- грыжи и спайки;
Рецидив на втором органе — популярное осложнение.
Единственный действенный метод лечения опухолей почек — операция, во время которой удаляются патологически измененные ткани. При этом современные врачи применяют техники, позволяющие сохранить органы, в частности, вместо нефрэктомии выполняется резекция почки, иначе говоря, иссекают только поврежденную часть.
Что собой представляет этот орган?
Почка — своеобразный фильтр, помогающий очищать кровь. Через нее в сутки проходит большое количество крови. Именно благодаря этому последняя дополнительно очищается от разных побочных продуктов при обмене веществ.
Каждый здоровый человек имеет 2 почки, которые находятся практически симметрично под диафрагмой. Этот орган после очистки крови вырабатывает мочу, которая по специальным трубочкам поступает в мочевой пузырь. В нем данный продукт жизнедеятельности накапливается для мочеиспускания. Организм способен нормально функционировать с одной почкой.
Показания к операции
Такое вмешательство, как резекция почки, назначают при многих проблемах, которые требуют лечения оперативным путем. Но прибегают к удалению части органа лишь при неполном его поражении, поскольку только в этом случае гарантировано полное восстановление пациента после болезни. Чаще всего к резекции прибегают, когда обнаруживается киста на почке либо опухоли, способные переродиться в злокачественные.
Кроме этого, есть несколько показаний, которыми руководствуются многие врачи при назначении подобной операции:
- Быстрый рост доброкачественного образования.
- Область поврежденных тканей не превышает 4 см.
- Высокая опасность злокачественного перерождения тканей.
- Мочекаменная болезнь.
- Киста на почке.
- Туберкулезное поражение органа.
- Онкологический процесс в почках.
- Риск возникновения почечной недостаточности.
- Повреждение части почки вследствие травмы.
При злокачественных образованиях резекция органа проводится очень аккуратно, поскольку если врач в процессе операции оставит ткани с признаками перерождения, опухоль заново начнет развиваться. Обычно хирурги в подобных случаях не рискуют и полностью удаляют почку, чтобы избежать повторного появления образования и метастазирования.
Резекция почки: основные способы
При лечении этого органа медики прибегают к открытой или лапароскопической операции. В первом случае иссечение части почки происходит путем разреза в поясничном отделе. Но чаще проводится лапороскопическая резекция почки. Отзывы о таком способе лечения, как правило, положительные. Такая операция позволяет избежать огромных ран на теле больного. Во время ее проведения делается маленький надрез, в который с помощью специальной гибкой трубки (катетера) вводят микрохирургические инструменты и телевизионную камеру.
Выбор типа операции зависит от наличия в больнице соответствующего оборудования и квалификации хирургов. Разумеется, большинство врачей отдают предпочтение лапароскопии, ведь после нее пациент быстрее идет на поправку.
Противопоказания к удалению части почки
Резекция опухоли почки не делается, если человек находится в тяжелом состоянии либо имеет сопутствующие заболевания, которые повышают риск получения осложнений во время хирургического вмешательства.
Предварительное обследование перед резекцией
Прежде чем провести иссечение пораженной части почки, больного сначала должен обязательно осмотреть анестезиолог. Подготовка к резекции заключается в общем осмотре, инструментальном исследовании и лабораторных обследованиях:
- Рентгенография органа с контрастным веществом.
- УЗИ, МРТ и КТ.
- Почечная перфузия и ангиография.
Ко всему прочему перед оперативным вмешательством больному придется провести в стационаре несколько недель. Но перед поступлением в медицинское учреждение пациент должен сделать рентген грудной клетки и сдать анализы крови на следующие заболевания: гепатит, сифилис, ВИЧ. В больнице человека осматривает анестезиолог и терапевт, а вечером перед резекцией выполняется постановка клизмы.
Проведение операции
Резекция почки делается под общим наркозом. Первым делом врачи фиксируют больного ремнями к хирургическому столу, а под здоровый бок подкладывают валик. При обычном иссечении пораженного органа доктор скальпелем выполняет дугообразный разрез на теле пациента. Длина подобной канавки составляет примерно 10-12 см. Когда иссечение поврежденной части почки выполняется лапароскопическим способом, длина разреза не превышает 3-4 см.
В процессе обычного оперативного вмешательства врач послойно приближается к пораженному органу, после чего зажимает ножку почки специальным приспособлением, выполненным в виде эластичной конструкции. При лапароскопическом вмешательстве хирург следит за продвижением инструментов на дисплее монитора.
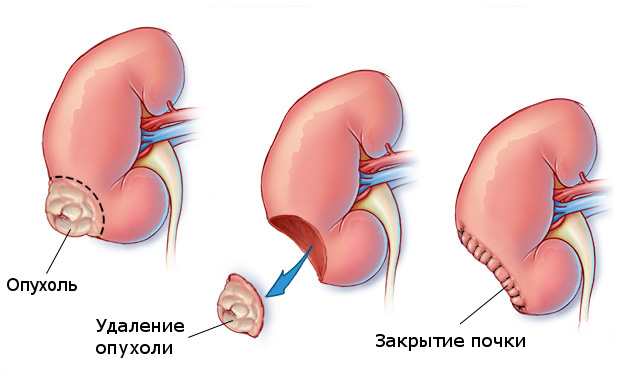
Зажим во время операции используют для снижения выхода крови при удалении органа скальпелем — такое действие врач проводит на поврежденной части почки. Пораженные ткани медики иссекают в виде клина, получая тем самым два равных лоскута. Они их потом сдвигают и сшивают друг с другом.
Затем к месту удаления части почки подводят дренаж, чтобы контролировать выделяемую после хирургического вмешательства из органа жидкость. После его установки разрез на теле ушивается.
Осложнения
Хотя иссечение пораженной части органа является более щадящей операцией, нежели полное удаление почки, но даже после нее могут возникнуть негативные последствия, характерные для любых хирургических вмешательств. Например, может произойти острое нарушение мозгового кровообращения или инфаркт миокарда.
Поскольку в большинстве случаев терминальные стадии мочекаменной патологии возникают чаще всего у пожилых людей при всевозможных опухолях и раке определенной стадии, то на момент операции они уже имеют много сопутствующих заболеваний, особенно сердечно-сосудистых.
Оперирующему врачу требуется огромный опыт в последующем восстановлении, поскольку нужно не только предусмотреть возникновение осложнений, но и вовремя их предупредить.
Реабилитация после резекции почки
После хирургического вмешательства необходим долгий восстановительный период, который может длиться около года. Довольно часто пациенты жалуются на боли после резекции почки, устранить которые можно лишь введением обезболивающих препаратов. Для предотвращения развития негативных последствий после операции следует соблюдать некоторые рекомендации:
- Пить побольше воды.
- Обследоваться после резекции каждые три месяца.
- Исключить физические нагрузки, так как в первые дни после выписки пациент ощущает упадок сил и сильную усталость. Необходимо как можно больше отдыхать.
- Избегать стрессовых ситуаций и нервных напряжений.
- Посоветоваться с доктором об особенностях питания. Ведь в каждом отдельном случае свои рекомендации, все будет зависеть от степени тяжести болезни, возраста и сложности операции.
- Надо избегать после удаления части почки общения с больными людьми и переохлаждения, поскольку организм в этот период не защищен от инфекций.
- После хирургического вмешательства человек должен следить за состоянием швов.
Соблюдение диеты после операции
Важно во время реабилитации придерживаться правильного питания. В первые дни после иссечения органа человек снабжается питанием внутривенно. Через несколько дней пациент начинает самостоятельно есть. Полезно после такой операции употреблять свежеприготовленную еду, при этом она должна быть легкоусвояемой, с микроэлементами и витаминами.
В восстановительный период больному лучше уменьшить нагрузки на печень и почки. Рекомендуется вместо обычного чая употреблять почечный, но его применение надо обязательно согласовать с доктором. Еще полезно пить морсы, приготовленные из брусники и клюквы, а также чай из толокнянки или корня одуванчика.
После резекции почки следует добавить в рацион яйца, сметану, мед и разнообразные овощи. Мясо и рыбу желательно отваривать, а не жарить. Но изменять привычки в питании необходимо постепенно, хотя большинство ограничений применяют сразу после хирургического вмешательства.
Помимо всего прочего, больному придется отказаться от копченой, соленой, острой и жирной еды. Запрещается употреблять продукты, содержащие консерванты, сладости, газировку и алкогольные напитки. От наваристых бульонов и маринадов лучше тоже отказаться на время реабилитации.
<index>
При некоторых почечных заболеваниях, характеризующихся длительным и тяжелым течением, развитием опасных осложнений, хирургическое лечение остается единственным вариантом сохранения здоровья больного, а зачастую и жизни. Нефрэктомия проводится в случае значительного повреждения почечных тканей или обнаружения опухоли. Пациенты не должны поддаваться панике, поскольку само вмешательство, период после операции и процесс восстановления не вызывают осложнений. С одной почкой люди способны прожить всю жизнь полноценно, испытывая лишь незначительные ограничения.
Операция по удалению почки
Нефрэктомия – это метод радикального удаления почки, применяемый по определенным медицинским показаниям. В ходе операции иссечению подлежит не только сам орган, но также надпочечник, окружающая жировая ткань, регионарные лимфатические узлы. Подобные вмешательства проводятся в целях спасения жизни пациента и выполняются различными способами. В МКБ-10 нефрэктомия располагается в разделе «Состояние выздоровления» и имеет код Z54.
Причины назначения и суть процедуры
Медики выделяют целый ряд причин, приводящих к удалению фильтрующего органа, и если врачом предписано проведение процедуры, то избежать ее невозможно. Показания к нефрэктомии заключаются в следующем:
 Раковые опухоли, поражающие одну почку.
Раковые опухоли, поражающие одну почку.- Травмы или ранения органа (в том числе и огнестрельные), сопровождающиеся повреждением почечной ткани.
- Мочекаменная болезнь с постепенным отмиранием структур вследствие воспалительного процесса.
- Поликистоз почек, формирующиеся на фоне ХПН.
- Врожденные или приобретенные в детстве аномалии развития органа.
- Гидронефроз, обусловленный нарушением оттока мочи. Почка увеличивается в размерах, а ее ткани постепенно атрофируются.
Операции проводятся и в случае, когда человек становясь донором, жертвует свой здоровый орган в целях спасения жизни больного пациента.
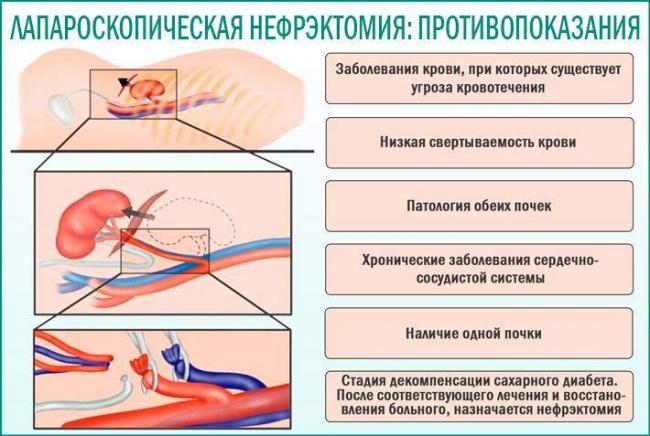
Запрет на проведение
Нефрэктомия, как любая операция, сопровождается определенными рисками, и непредсказуемость развития осложнений может возникнуть как у пожилого пациента, так и у лиц, имеющих в анамнезе следующие нарушения:
- сахарный диабет;
- патологии сердца и сосудов;
- болезни крови, в том числе и плохую свертываемость;
- артериальная гипертензия
- нарушения функциональности второй почки;
- наличие только одного фильтрующего органа.
Таким пациентам проведение операции категорически противопоказано. У беременных женщин и лиц, проходящих курс лечения медикаментозными препаратами, ограничения к нефрэктомии будут временными.
Подготовительный этап
До того как назначить проведение нефрэктомии, врач проводит комплексное обследование. Определяется переносимость анестетика, применяемого при вмешательстве. В комплекс диагностических мероприятий входят:
 анализы крови – общий клинический, биохимия, на сахар, креатинин, свертываемость;
анализы крови – общий клинический, биохимия, на сахар, креатинин, свертываемость;- оценка дыхания для выявления работы легких;
- флюорография;
- урография органов мочевыделительной системы;
- ЭКГ;
- УЗИ органов брюшной полости;
- КТ поврежденной почки;
- МРТ.
На основании результатов ультразвука и двух последних методов врач оценивает состояние внутренних органов, тромбоз вен. Общая продолжительность обследования составляет 10-14 дней. За сутки до операции следует отказаться от еды и употребления жидкости. При сильной жажде разрешается выпить немного чистой воды.
Послеоперационный период
Реабилитация после удаления почки предполагает ограничение двигательных функций. Также необходим переход на лечебное питание.
- В первые сутки разрешено употребление чистой воды без газа в небольших количествах. Показан строгий постельный режим и полный покой.
- На второй день больному можно вставать и понемногу кушать. Допускается прием легкой пищи – творога, йогурта, отварного мяса, бульона. Разрешается поворачиваться и лежать на боку.
- На стадии реабилитации пациенту показано ношение специального бандажа, соблюдение диеты. Она предполагает стандартные ограничения, а также уменьшение количества белка и поваренной соли.
Если пациенту провели удаление почки, начинать послеоперационный период следует с изменения привычного образа жизни, выполнения умеренных физических нагрузок, минимизации стрессов и нервного перенапряжения, ограничения контакта с людьми, страдающими от инфекционных и вирусных заболеваний. Приветствуется отдых и лечение в санатории.
Виды вмешательств и их особенности
В зависимости от того, какой объем органа подлежит удалению, выделяют следующие виды нефрэктомии.
- Обычный – трансплантация донорского органа больному человеку.
- Резекция – частичное удаление фрагмента поврежденной ткани с сохранением самого органа.
- Тотальный – извлечение почки, жировой клетчатки, лимфаденэктомия.
В зависимости от типа хирургического доступа к больному органу выделяют открытое вмешательство и лапароскопию.
Полостная
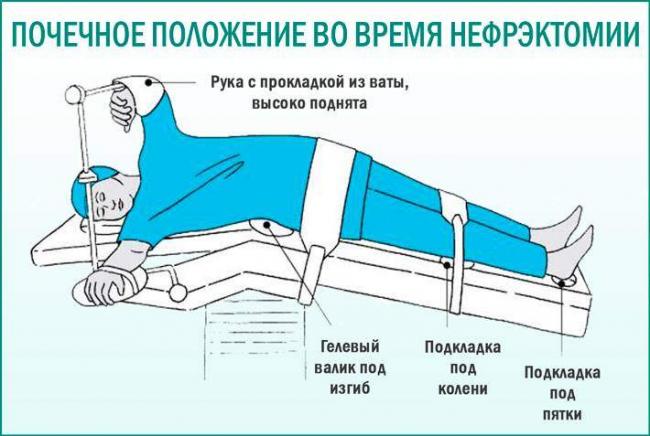
Пациента укладывают на левый бок и фиксируют эластичными бинтами, после чего проводят анестезию. Далее нефрэктомия предполагает такой ход операции.
- Между 10 и 11 ребром выполняется надрез. Извлекать орган можно как спереди, так и сзади.
- Устанавливается расширитель, которым укрепляется двенадцатиперстная кишка и поджелудочная железа.
- Удаляемый орган отделяется от прилегающих тканей, жировой клетчатки.
- Сосуды пережимаются, венозные капилляры запаиваются, производится зашивание выводящих трубок и почечной ножки.
- Орган извлекается наружу, установленные ранее зажимы удаляются, а надрез ушивается.
Важно знать! Если нефрэктомия проводится при злокачественном поражении, то вместе с больным органом удаляются лимфоузлы и надпочечник. В целом операция не представляет сложности и длится 3 часа.
Лапароскопическая
Пациент также укладывается на операционный стол и фиксируется эластичными бинтами, а под ноги подкладывают надувную подушку. После подачи общего наркоза выполняется несколько проколов на поверхности живота вокруг пупочной области. Они служат для введения в тело пациента троакара, специального инструмента в виде трубки, на конце которого находится стилет и камера. После окончания подготовки подушка убирается, а больной поворачивается на бок. Мочеточник и сосуды пережимают лапороскопической скобой, и отделяют от почки.
Для удаления органа больного переворачивают лицом вверх, вводят инструмент, внутри которого имеется лапароскоп и пластиковый пакет. После окончания манипуляций троакар извлекается, а проколы ушиваются.
Данный способ считается дорогостоящим и более длительным, но обладает массой преимуществ:
- малотравматичен;
- минимизирует кровопотери;
- сокращает сроки регенерации тканей;
- снижет риск развития осложнений.
Удаленный орган отправляется на гистологию. При отсутствии побочных эффектов после операции на 7-12 день пациенту снимают швы.
Потенциальные осложнения
Успех проведения операции зависит от совокупности многих факторов: квалификации и опыта врача, правильности и четкости действия во время процедуры, возраста пациента, наличия у него сопутствующих патологий. Чаще всего хирургическое вмешательство не имеет последствий, но в некоторых случаях все же возможно появление неспецифических осложнений. Они обусловлены действием анестезии или длительным пребыванием больного в неподвижном состоянии:
- послеоперационные кровотечения;
- анафилактический шок;
- инфекционные осложнения;
- инфаркт;
- застойная пневмония;
- тромбоэмболия легочной артерии;
- тромбофлебит;
- инсульт.
Открытые полостные операции считаются более травматичными, нежели малоинвазивные, поэтому удаление почки чаще сопровождается последствиями, такими как:
- тромбоз крупных вен;
- кишечный парез;
- обильные кровотечения;
- травмирование брюшины;
- дыхательная либо сердечная недостаточность;
- нарушение кровоснабжения головного мозга.
Относительно безопасными признаны на сегодняшний день лапароскопические методики, однако, и их последствия могут испытывать на себе пациенты:
- обширные гематомы;
- паралич плечевого нерва;
- парез кишечника;
- грыжи;
- тромбоэмболия легочной артерии;
- пневмония.
После выхода из стационара необходимо следить за состоянием организма и при возникновении каких-либо изменений незамедлительно обратиться к специалисту.
Важно знать! Врачебная помощь может понадобиться в случае появления таких симптомов, как тошнота, рвота, озноб, повышение температуры тела, отек и покраснение области разреза, кровотечение.
Удаление почки у ребенка: важные моменты
Нередко почечная недостаточность и другие не менее серьезные заболевания органа диагностируется у детей, причем справиться с ними зачастую становится возможным только хирургическим путем. Ежегодно такое лечение требуется 600 маленьким пациентам. Поводом к оперативному вмешательству могут быть такие состояния:
- аномалии развития почки (врожденные или приобретенные);
- кисты – одиночные или множественные;
- опухоли любой природы;
- воспаление почек;
- пиелонефрит;
- наличие инородных тел;
- почечная недостаточность.
Воздействия на орган могут быть различными – от малоинвазивных операций до его радикального удаления с последующей трансплантацией. На сегодняшний день можно выделить несколько видов вмешательства.
 Открытая полостная операция. Она назначается преимущественно при гидронефрозе, и направлена на реконструкцию органа и удаления излишней жидкости. Проводится под общим наркозом.
Открытая полостная операция. Она назначается преимущественно при гидронефрозе, и направлена на реконструкцию органа и удаления излишней жидкости. Проводится под общим наркозом.- Лапароскопия. Малоинвазивный метод отличается минимальными повреждениями и коротким восстановительным периодом. Техника проведения заключается в следующем. Эндоскоп вводится через небольшие надрезы на теле, проводимые внутри манипуляции визуализируются на специальном мониторе. Ребенок находится под общим наркозом.
- Эндоурологическая операция. Основным достоинством метода считается отсутствие повреждений мягких тканей, введение инструмента через уретру. Болевые ощущения сводятся к минимуму, а реабилитационный период сокращается до нескольких дней.
- Пиелопластика, резекция и нефрэктомия. Первый вид предполагает восстановление связи между мочеточником и почечной лоханкой. Во втором случае процедура выполняется с целью удаления тканей, содержащих клетки опухоли или иного вида. Последний тип заключается в полном извлечении всего органа.
Несмотря на то, что хирургическое лечение способно облегчить состояние малыша, врачи выделяют ряд противопоказаний к данному методу терапии:
- пороки сердца;
- заболевания нервной системы;
- расстройства пищеварения;
- инфекционные заболевания.
Совет! Также не рекомендуется проводить операции новорожденным и детям до года. Однако в экстренных ситуациях по жизненным показаниям возможно хирургическое вмешательство при наборе пациентом допустимой нормы в 10 кг.
Стоимость нефрэктомии
Заботясь о здоровье своих граждан, государство ежегодно выделяет некоторое количество средств на проведение операций. Разумеется, число нуждающихся в хирургическом лечении значительно больше, поэтому его проводят в порядке очереди, причем первыми в списке стоят пациенты определенных групп: социально необеспеченные (пенсионеры, инвалиды), а также те, кому данное вмешательство необходимо по жизненным показаниям. Квоты распределяются в специальных учреждениях после выдачи заключения медицинской комиссией.
Обычное удаление почки проводится и в негосударственных медицинских центрах. В частных клиниках стоимость операции составляет в среднем такие суммы:
- от 15 000 рублей за открытую нефрэктомию;
- от 30 000 руб. – за лапароскопию.
Согласно статистике, неимущие граждане терпеливо ждут своей очереди, а обеспеченные пациенты предпочитают малоинвазивные вмешательства. Открытые операции по удалению почки проводятся в государственной больнице бесплатно.
Назначение инвалидности
В случае успешно проведенной операции и отсутствия осложнений, а также соблюдения всех назначений и рекомендаций лечащего врача, полное восстановление организма происходит приблизительно в течение 1,5-2 месяцев. Все это время пациент находится дома, и ему предоставляется больничный лист. Но у многих людей трудоспособного возраста возникает желание знать наверняка, присваивается ли человеку с одной почкой инвалидность.
Пациенты вполне успешно живут и с одной почкой, поэтому инвалидность при данном состоянии не положена. Решение этого вопроса находится в компетенции медико-реабилитационной комиссии, и прежде чем выносить свой вердикт, ее члены рассматривают все существующие аспекты.
Согласно действующим положениям при удалении почки инвалидность может быть присвоена на основании следующих условий:
- здоровье пациента подорвано настолько, что возникают систематические расстройства;
- человек не способен выполнять действия по своему уходу, учебе, работе;
- он теряет способность к самостоятельной жизнедеятельности;
- требуется длительная реабилитации и социальная защита.
Члены комиссии выясняют, насколько оставшаяся почка способна компенсировать функции удаленного органа, а также определяют наличие сопутствующих патологий и степень их выраженности. Учитывая некоторые критерии, они могут признать частичную или полную недееспособность.
Продолжительность жизни: прогнозы и статистика
На вопрос о том, сколько живут люди с одной почкой после удаления пораженного органа, однозначного ответа не существует. Операция проводится вследствие наличия определенного заболевания. Если его удалось полностью излечить, то жизнедеятельность человека будет мало отличаться от прежней – дооперационной. Правильный режим питания и здоровый образ жизни помогут снизить нагрузку на оставшийся орган, в результате чего он увеличит свою функциональность. В этом случае человек может прожить еще 20-30 лет.
В некоторых случаях по прошествии десятилетнего периода после нефрэктомии может развиться почечная недостаточность. В этом случае, чтобы избежать осложнений, рекомендуется не реже раза в год проходить обследование.
Смертность у пациентов с раком после вмешательства укладывается в рамки 3%. Через 5 лет в случае удаления карциномы выживаемость отмечается у более 30% больных. Прооперированный туберкулез органа составляет около 25-28% летальности в течение 10 лет.
Внимание! Выживаемость после рака IV стадии не превышает 10%. Это обусловлено тем, что на поздних сроках процесса применяется паллиативная нефрэктомия, при которой удалению подлежит только орган, а метастазы остаются нетронутыми.
Памятка людям с одной почкой: как прожить дольше
В недавнем прошлом удаление почки считалось для пациента приговором. Сегодня же появилась возможность жить полноценной жизнью, заниматься привычной деятельностью и даже завести потомство. Чтобы чувствовать себя нормально, необходимо лишь вести здоровый образ жизни и помнить о рекомендациях лечащего врача, которые включают:
- особенное лечебное питание;
- рациональный режим дня;
- ежедневные пешие прогулки;
- пребывание на свежем воздухе достаточный период времени;
 соблюдение гигиенических норм мочеполовой системы;
соблюдение гигиенических норм мочеполовой системы;- укрепление защитных сил организма и повышение иммунитета;
- предупреждение переохлаждений, простуды, хронизации имеющихся заболеваний;
- регулярное посещение врачей с целью профилактического осмотра.
Следует также сменить род основной трудовой деятельности, если она связана с повышенными нагрузками или вредными токсическими веществами.
Заключение
Оставшись с одной здоровой почкой, пациент способен полноценно жить дальше. Для максимально щадящего удаления пораженного органа современна медицина предлагает лапароскопический метод, позволяющий минимизировать риск развития осложнений и сократить восстановительный период. Регулярно посещая уролога с целью клинического наблюдения, и изменив пищевые привычки, можно избежать тяжелых последствий не только в послеоперационный период, но и в течение всей дальнейшей жизни.
</index>Используемые источники:
- https://medoperacii.com/urologia/laparoskopicheskaya-i-otkrytaya-rezekciya-pochki.html
- https://urohelp.guru/pochki/metody/tradicionnye/rezekciya.html
- http://rus-urologiya.ru/rezekciya-pochki-chto-eto-takoe-i-kakie-u-etogo-posledstviya/
- https://fb.ru/article/294124/rezektsiya-pochki-pokazaniya-provedenie-operatsii-reabilitatsiya
- https://uromir.ru/nefrologija/operacija/udalenie-pochki.html







