<index>
Анализ мочи при гломерулонефрите – широкий спектр лабораторных исследований, которые помогают выявить заболевания почек, характеризующихся поражением гломерул (почечных клубочков). Гломерулонефрит может сопровождаться как изолированной микрогематурией или протеинурией, так и хронической почечной недостаточностью (ХПН). В клинической практике различают острую, хроническую и быстропрогрессирующую формы расстройства.
Что такое анализ мочи, и когда он назначается
Моча (синоним: урина) – вид экскрементов, выделяющийся почками. Она содержит вещества, которые вырабатываются во время метаболизма и больше не нужны организму. К ним относятся лекарства или токсичные соединения, попавшие в человеческое тело через продукты питания.
Цвет, запах и количество выделенной мочи используются для выявления почечных патологий и заболеваний мочевыводящей системы. Маленькая концентрация и темный цвет урины указывают на дегидратацию. Светло-желтая моча является признаком инфекции мочевых путей. Если она красноватая, это свидетельствует о внутреннем кровотечении. При обесцвечивании, изменении запаха, консистенции и количества выделяемой мочи необходимо провести анализы урины.
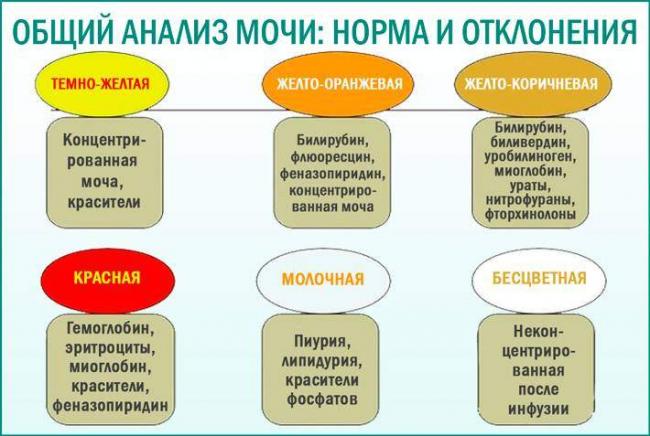
Виды лабораторных исследований мочи
Существует 4 стандартных анализа, которые используют для изучения различных компонентов мочи при гломерулонефрите. Экспресс-тест мочи может быть выполнен дома, а проба Зимницкого, Реберга и Нечипоренко – только в лаборатории.
Общий анализ помогает изучить физико-химические, органолептические и биохимические свойства урины. Проба Зимницкого используется для изучения мочевыделительной и фильтрующей функции почек. Определение скорости клубочковой фильтрации по коэффициенту очищения эндогенного креатинина помогает оценить водовыделительную почечную функцию. В более редких случаях назначают анализ мочи по Нечипоренко, который способен выявить воспалительные процессы в мочевыводящей системе.
Клинический анализ мочи
Общий анализ мочи (аббревиатура: ОАМ) – один из старейших методов выявления заболеваний почек и мочевыводящих путей. В большинстве случаев используется экспресс тест-полоска, содержащая небольшие квадратные пятна, которая погружается в мочу на несколько секунд. В зависимости от концентрации соответствующего вещества поля полоски могут окрашиваться в различные цвета. Затем они сравниваются со специальной диаграммой. Таблица нормальных значений расположена на пробирке для мочи.
ОАМ проводится в ходе профилактических осмотров – в кабинете участкового терапевта, при поступлении в больницу или до операции. Даже при острых симптомах – боль в животе, в спине, частом болезненном мочеиспускании или крови в моче – проводят анализ.
Важно знать! ОАМ можно проводить в амбулаторных, стационарных и домашних условиях. Тестовые полоски продаются в аптеках без рецепта. Тесты не предназначены для самодиагностики, но их можно использовать после консультации с врачом.
Многие вещества выявляются в моче только в определенной степени. Таким образом, более высокие или низкие значения представляют собой отклонение от нормы. «Негативный результат» означает, что элемент не присутствует в моче.
 Общий анализ мочи при гломерулонефрите состоит из 3 частей:
Общий анализ мочи при гломерулонефрите состоит из 3 частей:
- оценка цвета, прозрачности и концентрации;
- изучение химического состава;
- исследование под микроскопом для выявления или исключения бактерий, клеток и клеточных компонентов.
Следующие вещества могут быть проанализированы с помощью ОАМ:
- pH – кислотность мочи (норма от 5 до 7 в зависимости от диеты);
- белки;
- сахар;
- нитрит;
- кетоны;
- билирубин (продукт деградации пигмента красной крови);
- уробилиноген (продукт деградации билирубина);
- эритроциты;
- лейкоциты.
рН используется для выявления или исключения повышенного риска образования мочевых камней. «Кислой мочой» называют значения ниже 5, однако рН выше 7 нередко указывает на бактериальную инфекцию мочевыделительной системы.
- Повышенные уровни белка указывают на воспаление почек.
- Наличие кетоновых тел или сахаридов в моче могут быть признаками сахарного диабета.
- Лейкоциты и нитриты указывают на бактериальную инфекцию.
Совет! В случае заметных результатов необходимо поговорить с врачом. ОАК не помогает с высокой достоверностью исключить заболевание мочевыделительной системы. Поэтому дополнительные исследования используются для подтверждения диагноза.
ОАМ применятся для уточнения или мониторинга инфекций мочевых путей, кровотечения в почках или мочеполовой системе и заболеваний печени. Он также может использоваться при диабете, некоторых нарушениях крови и мочекаменных образованиях.
Также по запросу врача с помощью ОАМ можно исследовать следующие параметры:
- креатинин (продукт деградации мышечного метаболизма, может использоваться для проверки функции почек);
- бактерии;
- цилиндры (удлиненные склеенные структуры, возникающие в почечных канальцах);
- кристаллы (могут быть обнаружены при высокой концентрации некоторых веществ в моче);
- эпителиальные клетки (окутывают мочеточник, мочевой пузырь и уретру).
Кристаллы могут быть следствием гиперхолестеринемии, подагры или других метаболических болезней. Цилиндры в большинстве случаев являются выражением заболеваний почек –пиелонефрита или пиелита.
Анализ Зимницкого
Проба Зимницкого – разновидность исследования мочи, которая применяется для определени водовыделительной и концентрационной почечной функции. Пациенту нужно сдавать 8-12 порций мочи за сутки каждые 180 минут. Нормальный удельный вес варьируется от 1000-1020 г для дневной мочи, для ночной – до 1030 г. Высокая плотность мочи может указывать на обезвоживание, а маленькая – на пиелонефрит вне острой фазы.
Проба Реберга — Тареева
Скорость клубочковой фильтрации (синоним: проба Реберга — Тареева; аббревиатура: СКФ) – лабораторное исследование, которое помогает оценить мочевыделительную способность почек. Результаты измеряются в единицах мл/мин. СКФ является одним из наиболее важных параметров, используемых для оценки почечной функции.
СКФ зависит от общей площади и проводимости клубочкового фильтра. Однако она не является постоянной величиной и может колебаться в течение суток. Возраст также оказывает влияние на СКФ. Максимальная СКФ наблюдается в 20 лет; с 35 лет она начинает постепенно уменьшаться.
В возрастных группах вариации СКФ обусловлены разным ростом и весом тела, поэтому не имеет смысла запоминать числовые значения. В качестве сравнительного показателя может применяться СКФ 120 мл/мин, которое характерно для 20-летнего здорового пациента.
Наиболее распространенной причиной хронического снижения СКФ является почечная недостаточность. Для оценки СКФ были разработаны несколько приблизительных формул, которые вычисляют так называемый eGFR из-за меняющегося числа параметров (включая креатинин сыворотки, массу тела, рост, пол, цвет кожи).
Анализ мочи по Нечипоренко
Анализ используют для диагностики различных воспалительных заболеваний мочевыводящей системы и выявления цилиндрурии или «скрытой крови» в моче. Исследование оценивает содержание белых, красных кровяных клеток и цилиндров. Моча должна сдаваться утром в чистую сухую банку.
Показатели мочи в зависимости от формы болезни
Анализ мочи при остром гломерулонефрите помогает подтвердить или исключить наличие бактериальной инфекции, а также выявить иммунологические болезни различной этиологии. При постстрептококковом гломерулонефрите может меняться цвет, консистенция, запах и плотность мочи. Лабораторные исследования помогают с высокой точностью обнаружить основное заболевание, которое вызвало гломерулонефрит.
Состав мочи при хроническом гломерулонефрите
Хронический нефрит нередко является следствием системного заболевания. Основные обследования, которые помогают диагностировать патологию:
- Иммунологические исследования: поиск различных антител помогает в выявлении аутоиммунной первопричины заболевания. С экономической точки зрения не рекомендуется определять все иммуноглобулины при подозрении на гломерулонефрит.
- Методы визуализации: цветная допплерография помогает обнаружить признаки почечной недостаточности. Компьютерная и магнитно-резонансная томографии позволяют выявить структурные изменения почек. Часто эти методы сочетаются с ангиографией.
- Гистология: окончательное подтверждение диагноза гломерулонефрита возможно с помощью биопсии почек.
Параметры при острой форме болезни
Различные лабораторные методы дают информацию о типе и месте повреждения мочевыделительной системы. Следующие показатели в анализах мочи могут указывать на гломерулонефрит:
- Гематурия: исследование осадка мочи помогает различить гематурию, гемоглобинурию и миоглобинурию. Эритроциты могут также выглядеть деформированными в микропрепарате. Это изменение формы происходит, когда клетки мигрируют через трубочную систему и подвергаются воздействию осмотических стрессов. Примером являются акантоциты, которые имеют кольчатый вид.
- Протеинурия: экскреция белка >150 мг/сут. Обычно в выделенной моче появляется только небольшая концентрация протеинов.
- Глюкозурия: взрослые пациенты не выделяют более 60 мг моносахаридов в день. Патологическая глюкозурия возникает при превышении почечного порога глюкозы (около 160-180 мг/дл). Состояние появляется, например, в контексте сахарного диабета. Глюкозурия с нормальным уровнем сахара в крови может возникать во время беременности или при заболеваниях почек.
- Цилиндры: они создаются в трубочной системе и поэтому указывают почечное заболевание. Гиалиновые цилиндры иногда встречаются у здоровых людей, однако их концентрация также повышается при гломерулонефрите.
Моча при гломерулонефрите может иметь «мясной» запах и мутный светло-желтый цвет. Иногда можно увидеть характерные диффузные красные пятна, которые могут свидетельствовать о гематурическом расстройстве. У ребенка может не возникать гематурия. Расшифровкой результатов анализов должен заниматься квалифицированный специалист.
Подготовка к анализу мочи
Поскольку мочу можно легко заразить бактериями, клетками и другими веществами, имеет смысл очистить половые органы водой – но без мыла – перед началом теста. Чтобы получить правильный результат и избежать заражения патогенными микроорганизме, рекомендуется брать для анализа мочу в середине мочеиспускания.
Совет! Самодиагностикой заниматься категорически запрещено. Тест-полоски неспособны подтвердить диагноз. Рекомендуется обратиться за консультацией квалифицированного медицинского специалиста – иммунолога, нефролога или инфекциониста. Вначале всегда следует советоваться с участковым терапевтом, который поможет выбрать нужного узкопрофильного врача.</index>
Анализ мочи при гломерулонефрите диагностирует инфекционное заболевание, и выявляет стадию проистекания заболевания почек. Заболевание гломерулонефрит наделено серьезным воздействием на поражение тканевой структуры сосудов почек. Определенная степень инфекционного поражения влияет на сбой образования мочи, что отражается на выводе токсинов из организма. Стоит разобраться в методиках исследования инфекционного поражения почек и симптоматике заболевания.
Первичная симптоматика и причины гломерулонефрита
Заболевание гломерулонефрит воздействует двусторонним поражением на почки, где происходит воспаление сосудов (клубочков), называемых гломерулами, откуда и происходит название болезни. Симптомы проявления недуга могут не проявлять себя до десяти лет, постепенно поражая почечные ткани. Со временем, хронические проистекания болезни выражается острой почечной недостаточностью, и требуется своевременное лечение.
К основным симптомам, которые могут свидетельствовать о поражении почек, относят:
- Общая слабость и недомогание.
Сниженная активность и слабость организма является следствием воздействия инфекции, то есть признаком синдрома интоксикации. Рассматриваемое заболевание является аутоиммунным, поэтому поражая почки, недуг вовлекает в патологический процесс поражения другие системы и органы.
- Боли ноющего типа в поясничной части.
Самой ранней симптоматикой гломерулонефрита является присутствие опоясывающей тупой боли, увеличивающейся при ходьбе и нагрузках. Поясняется факт единовременным поражением двух почек сразу. Боли в самих почках не может быть по причине отсутствия в органах нервных окончаний. За счет инфицирования, почки, которые покрыты фиброзной тканью (капсулой с нервными окончаниями), увеличиваются, создавая дискомфорт.
- Дизурические проявления и олигурия.
Дизурия представляет собой расстройства в процессах мочеиспускания, и проявляется в качестве ранней симптоматики заболевания. Выражается эффект в частом и затруднительном диурезе.
Олигурия – это проявление, в которое переходит дизурия. Эффекту свойственно проявляться в виде сниженного суточного объема выделяемой урины. Как следствие, происходит задержка жидкости, поскольку нарушается процесс фильтрации в почках, всасывания веществ и конечной секреции, что формирует минимальный суточный объем урины.
- Артериальная гипертензия (повышенное артериальное давление).
Повышенное артериальное давление является самым сложным симптомом, присущим заболеванию гломерулонефрит. Механизм (патогенез) развития сбоев в давлении достаточно сложен, и наделен несколькими механизмами. К основным побочным воздействиям повышения артериального давления относят задержку натрия в организме, воды, повышение синтеза ренина, и понижение синтеза простогладинов А и Е.
- Выразительная отечность ног, рук и лица (особо в утреннее время) и одышка.
Повышенное артериальное давление взаимосвязано с отечностью и одышкой, поскольку в основе лежит единый фактор – задержка в организме человека воды и натрия. Задерживаясь в тканях излишки воды, создают отеки. Со временем, задержка жидкости переходит в другие органы, занимая полости (плевральная и брюшная полость, полость перикарда и так далее). Симптомы могут отдаваться в область сердца, сжимая орган излишками жидкости в тканях.
- Повышение веса тела.
Читайте также по теме
Ацетон в моче у взрослых: причины, симптомы и лечение
Прибавка в весе может поясняться избытком жидкости в организме, а так же нарушением деятельности систем пищеварения.
- Присутствие крови в урине.
К основным причинам возникновения и дальнейшего развития заболевания инфекционного типа гломерулонефрита, можно отнести наиболее распространенные:
- переохлаждения;
- аллергии, приводящие к сбоям в общих системах организма;
- нарушенная деятельность иммунной системы.
Методики диагностики и расшифровка норм
Диагностировать гломерулонефрит может уролог, который исследует первичные симптомы проявления заболевания, и назначает лечение. Далее процесс исследования организма переходит на следующий этап, где стоит сдать анализы:
- общий анализ мочи;
- общий анализ крови.
В качестве точнейшей диагностики специалистов интересует больше конечный продукт почечной деятельности – моча, как биологический материал для исследований. Кроме того, анализ мочи при гломерулонефрите показатели которого помогают выявить не только точный диагноз недуга, но и определить стадию развития болезни, его форму, и назначить адекватный курс излечения. Урина для определения гломерулонефрита исследуется по таким методикам:
- Общий анализ мочи.
Анализ урины является общим, поскольку определяет уровень белка (норма не более 0,033 г\л) в биоматериале, лейкоцитов (не выше 4000 на 1 млг), цилиндров и эритроцитов. Расшифровка анализа отдается специалисту, а норма эритроцитов и цилиндров в моче – полное отсутствие.
- Проба Реберга.
Проба Реберга определяет уровень степени почечной фильтрации, что позволяет выявить заболевание на ранней стадии инфицирования. Основная рекомендация, которая относиться к подготовке сдачи анализа на выявление гломерулонефрита, относится к сокращению в рационе рыбы и мяса, не курить и не принимать спиртные напитки за сутки. Поясняется фактор тем, что урина собирается в течение суток для определения уровня фильтрации. Так у здорового человека объем мочи в сутки должен достигать 3-х литров. Собранный материал после измерения массы, отправляется в лабораторию для исследований.
- Проба по Зимницкому.
Проба Зимницкого позволяет оценить деятельность почек и выявить динамику выделения урины в различное время суток. Анализ так же определяет плотность консистенции биоматериала.
Методика исследования заключается в суточном сборе мочи в определенное время в виде 8-ми порций через равные промежутки (3 часа).
- Исследование осадка урины.
Для родителей детей подобный анализ знаком, показатель которого выявляет отклонения уровня от норм цилиндров, лейкоцитов, эпителиальных клеток и эритроцитов. Сама методика заключается в обработке с использованием центрифуги определенного объема мочи. Как результат, на дне сосуда обнаруживаются соли, эпителий и клетки крови. Массу отправляют на предметное стекло, после чего лаборант изучает наличие веществ с использованием специального окрашивающего вещества.
Гломерулонефрит, как и любое иное инфекционное заболевание отвечает на адекватное лечение. Главное вовремя диагностировать недуг, как у взрослых, так и у детей.
Гломерулонефрит представляет собой двухстороннее иммунно-воспалительное заболевание почек с преимущественным поражением почечных клубочков. Практически на встречается у маленьких детей и лиц пожилого возраста.
Основной этиологический фактор болезни – бета-гемолитический стрептококк группы А, который вызывает образование иммунного комплекса «антиген-антитело» и как следствие – воспалительный процесс.
Выделяют острое и хроническое течение гломерулонефрита. Классический вариант заболевания протекает в виде отечного, гипертонического и мочевого синдромов. Почечные проявления болезни относятся к последнему. Гломерулонефрит может протекать самостоятельно или быть проявлением других заболеваний (системная красная волчанка, эндокардит инфекционной природы и т. д.).
Диагностика заболевания не вызывает сложностей и основывается на комплексе клинических проявлений и показателях анализов мочи при гломерулонефрите.
Моча при гломерулонефрите
Заболевание развивается остро и проявляется нефротическим синдромом, который включает:
- олигурию – уменьшение количества урины;
- гематурию – кровь в урине;
- протеинурию – белок;
- цилиндрурию.
В норме белка и цилиндров в урине быть не должно, эритроциты (обуславливают наличие крови в моче) составляют 0-1 в поле зрения.
Гематурия является одним из главных клинических проявлений и наблюдается у всех больных. В 50% случаев отмечается макрогематурия (более 100 эритроцитов в поле зрения). В этом случае урина становится цвета «мясных помоев»).
Протеинурия часто имеет субнефротический характер и может быть очень выраженной. У трети пациентов развивается мочевой синдром:
- белок свыше 3,5 г/сутки;
- гипоальбуминемия;
- повышение белка в крови.
Через некоторое время появляются признаки фильтрационной дисфункции почек вплоть до острой почечной недостаточности: количество выделяемой урины снижается, развивается анурия (отсутствие мочеотделения), в крови – азотемия.
При гломерулонефрите цвет мочи имеет темный оттенок из-за разрушения эритроцитов, удельный вес урины превышает 1020 (гиперстенурия), водородный показатель сдвигается в кислую сторону (ацидоз).
Микроскопия осадка показывает свежие эритроциты, далее – выщелоченные. В большинстве случаев в урине присутствуют клеточные или гиалиновые цилиндры.
Белок в урине может снизиться в первые два-три месяца и периодически повышается в последующие один-два года.
Микрогематурия (менее 100 эритроцитов в поле зрения) проходит через шесть месяцев. Изредка это состояние сохраняется на протяжении одного-трех лет.
На хронизацию процесса указывают гематурия и протеинурия, которые держатся больше года.
Общий анализ
В общем анализе мочи при гломерулонефрите наблюдаются белок (а быть его вообще не должно), цилиндры в различном количестве (в норме нет), эритроциты (кровь в урине). Плотность биологической жидкости обычно остается неизменной.
В начале патологического процесса может отмечаться асептическая лейкоцитурия (признаки воспаления, но неинфекционного).
Для точной диагностики проводится суточная протеинурия. С помощью этой методики можно точно оценить динамику белка в урине, в том числе – на фоне медикаментозной терапии.
Проба Реберга
Функциональная проба Реберга позволяет оценить клубочковую фильтрацию (в норме – 80-120 мл/минуту) и канальцевую реабсорбцию (норма – 97-99%).
При гломерулонефрите в пробе отмечается снижение скорости клубочковой фильтрации. В начале заболевания может увеличиться канальцевая реабсорбция, которая нормализуется при выздоровлении.
Проба Зимницкого
При проведении пробы Зимницкого в каждой из восьми собранных порций биологической жидкости исследуется удельный вес и количество мочи. По объему мочи оценивают водовыводящую функцию почек. По колебанию удельного веса оценивают концентрационную функцию. Для этого из наибольшего удельного веса вычитают наименьший и полученный результат сравнивают с цифрой 8. Если разница составляет 8 и более, концентрация не нарушена, если менее – концентрация снижена.
При гломерулонефрите относительная плотность биожидкости сначала остается в норме. На стадии реконвалесценции при полиурии (увеличении количества мочи) плотность временно снижается.
Соотношение ночного и дневного диуреза сохраняется в норме.
Методика Нечипоренко
Если в общем анализе мочи присутствуют лейкоциты, эритроциты, цилиндры, назначают накопительную пробу по Нечипоренко. Этот анализ позволяет установить степень выраженности лейкоцитурии, гематурии и цилиндрурии.
Для проведения анализа собирается средняя порция биожидкости, форменные элементы исследуются в 1 мл выделений. В норме в 1 мл нет цилиндров эритроцитов до 1000 тысяч, лейкоцитов – до 2-4 тысяч.
При гломерулонефрите в накопительной пробе отмечается микро- или макрогематурия, лейкоцитурия, эритроцитарные цилиндры. В мочевом осадке эритроциты преобладают над лейкоцитами.
Показатели анализа мочи при остром гломерулонефрите
При остром течении заболевания у всех больных в биожидкости выявляют белок (1-10 г/литр, иногда до 20 г/литр), эритроциты, немного реже (у 92% пациентов) – лейкоцитурию и цилиндры (зернистые, гиалиновые), эпителий. Повышение белка наблюдается в первые семь-десять дней, поэтому при позднем обращении к врачу белок часто не превышает 1 г/литр.
Наибольшее значение для постановки диагноза имеет гематурия, выраженность которой варьируется. В большинстве случаев выявляют микрогематурию (у трети пациентов – до 10 эритроцитов в п/з), макрогематурия встречается в последние годы лишь в 7% случаев.
В одной порции биожидкости не всегда обнаруживаются эритроциты, поэтому при подозрении на острый гломерулонефрит проводят накопительную пробу по Нечипоренко.
Плотность мочи при остром течении болезни не изменяется, однако по мере нарастания отечности она может увеличиваться.
Мочевой синдром сопровождается лихорадкой, двухсторонней болью в пояснице, снижением количества отделяемой биожидкости. Выделения имеют красноватый оттенок или цвет «мясных помоев». Дополнительно проверяют кровь (увеличена СОЭ, лейкоцитоз).
Изменения при подострой стадии
Подострой стадии гломерулонефрита как таковой нет. Выделяют острое и хроническое течение. Подострым иногда называют быстропрогрессирующий гломерулонефрит, для которого характерны чрезвычайно быстрое развитие патологического процесса, тяжелое течение, нарастающая почечная недостаточность.
Такая форма заболевания проявляется стремительным нарастанием отечности, макрогематурией, снижением количества мочи, повышением артериального давления. В мочевом осадке обнаруживаются лейкоциты, цилиндры.
Со второй недели в крови наблюдаются гиперазотемия, повышение содержания креатинина и мочевины, снижение белка, анемия.
Выделяют также латентную (стертую) форму болезни, которая проявляется в виде мочевого синдрома (незначительное повышение эритроцитов в моче, белок до 1 г/сутки, цилиндры). Может быть нестойкое повышение давления. У трети больных ни гипертензии, ни существенного снижения функции почек нет. Нефротический синдром при этом отсутствует. Плотность мочи остается в норме.
Состав мочи при хроническом течении заболевания
Болезнь принимает затяжное течение, когда клинические проявления (гипертензия, нарушение функции почек, изменения в моче) держатся на протяжении полугода. Сохранение симптомов в течение года указывает на хронизацию патологического процесса (у 10% больных).
В урине присутствуют измененные эритроциты, эритроцитарные и альбуминовые слепки, удельный вес низкий. Белок свыше 1 г/сутки является предвестником быстрого развития почечной недостаточности. Лейкоцитурия при заболевании в основном имеет характер лимфоцитурии (до 1/5 лейкоцитов в мочевом осадке – лимфоциты).
При гематурической форме протеинурия не выражена, присутствуют эритроциты. Внепочечные проявления (гипертензия, отечность) отсутствуют.
Гипертоническая форма болезни сопровождается повышением артериального давления. Нефротический синдром маловыраженный: немного белка, в некоторых случаях в моче выявляют цилиндры и микрогематурию. Эти изменения, в отличие от гипертонической болезни, присутствуют в моче с самого начала патологического процесса.
При нефротической форме белок составляет свыше 3,5 г/сутки, наблюдаются отеки, в дальнейшем развивается липидурия (жир в выделениях). Основное клиническое проявление – массивная протеинурия, обусловленная повреждением фильтрующего механизма почек.
С мочой также выводится трансферрин, из-за чего развивается гипохромная анемия. Помимо белка в моче выявляют небольшое повышение эритроцитов, лейкоцитов и цилиндров.
У некоторых пациентов выявляют смешанную форму, которая сопровождается мочевым синдромом и гипертензией. Чаще такое течение отмечается при вторичном хроническом гломерулонефрите.
Таким образом, диагностика хронического гломерулонефрита не представляет сложности и основывается на выявлении приоритетного синдрома: нефротического, остро-нефротического, мочевого или артериальной гипертензии. Дополнительно на заболевание указывают признаки почечной недостаточности.
Нефротический синдром чаще всего бывает при минимальных изменениях в почках. Остро-нефротический синдром представляет собой комбинацию белка, крови в моче и артериальной гипертензии. Обычно имеет место при стремительном прогрессировании заболевания. Мочевой синдром сочетает признаки гематурии, цилиндрурии, повышение лейкоцитов и белка в урине.
Распространенность нефритического синдрома среди пациентов, страдающих заболеваниями почек, растет ежегодно. Увеличивается количество больных острым постстрептококковым гломерулонефритом, несмотря на адекватное лечение ангин и их профилактику, проводимую на амбулаторном этапе. В развитии хронического нефрита все больше исследователи видят наследственную предрасположенность и аутоиммунные механизмы. Анализ мочи при гломерулонефрите — первое, что наталкивает врача на верный диагноз. Он не утратил своей диагностической значимости, несмотря на появление более современных методик исследования почек.
Кратко о патологии
Нефрологи и урологи выделяют хронический и острый гломерулонефрит. Суть заболевания в обоих случаях схожа в своей основе. Поражается клубочковый аппарат почек (в отличие от пиелонефрита), клинические проявления нефрита вызваны нарушением процесса фильтрации.
При остром гломерулонефрите, кроме нефритического синдрома, присутствует почечная недостаточность. Она тоже имеет острый характер, то есть требует госпитализации в специализированный стационар и оказания необходимого объема медицинской помощи.
Хронический гломерулорнефрит протекает несколько иначе. В типичных случаях имеет место хроническая почечная недостаточность. При интерпретации анализов мочи выявляют нефротический синдром.
Клинические проявления редко бывают типичными и яркими. При нефритах могут наблюдаться отеки с локализацией в области лица, распространяющиеся по направлению вниз, на конечности и туловище в тяжелых случаях. Гипертония — второе важное проявление описываемой патологии почек. Цифры артериального давления не поддаются контролю даже при использовании нескольких антигипертензивных средств, что дает основания расценивать гипертензию как рефрактерную.
Чаще всего единственным проявлением гломерулярных болезней почек является изолированный мочевой синдром. Фактически пациент ни на что не жалуется. Лишь опытный доктор увидит изменение показателей анализов мочи, которые при гломерулонефрите очевидны и типичны в большинстве случаев.
Анализы мочи в диагностике гломерулонефрита
Применяют с этой целью множество различных исследований. Среди них как самые простые (сбор жалоб, анамнеза жизни, заболевания и объективное исследование), так и более затратные.
Читайте также: Как беременным собирать мочу для анализа по Нечипоренко?
Используются следующие анализы мочи при гломерулонефрите:
- общий анализ крови («белая» и «красная» кровь, лейкоцитарная формула);
- анализ мочи с оценкой органолептических свойств и микроскопического осадка;
- проба Нечипоренко;
- проба Зимницкого;
- определение биохимических маркеров крови для выявления лабораторных признаков острой или хронической почечной недостаточности.
При выявлении нефритического или нефротического синдрома проводят ультразвуковое исследование и иммуногистохимические анализы после биопсии почечной ткани.
Общий анализ урины
Уже на основании этого простого исследования можно предположить наличие нефрита. Для объективизации исследования проводят двукратное исследование общего анализа, делают различные пробы.
Общий анализ мочи предполагает исследование органолептических свойств и микроскопического осадка. Кроме того, определяют наличие патологических примесей. Дополняется исследование выявлением бактериальных агентов в урине.
Органолептические свойства мочи при гломерулонефрите
Первоочередно лаборанты обращают внимание на цвет мочи и ее прозрачность. Как правило, она становится розоватой или даже буроватого оттенка при обострении. Классические медицинские учебники описывают этот лабораторный синдром как «цвет мясных помоев». Подобные изменения вызваны поступлением эритроцитов в мочу через нарушенный клубочковый фильтр.
Прозрачность — следующий органолептический фактор. Обычно моча при гломерулонефрите опалесцирует. Это связано с наличием белка в урине. Но когда его много, говорят, что моча мутная. И тогда возникают сомнения и необходимость дифференциальной диагностики.
Водородный показатель изменяется при гломерулонефрите. Он становится более 7,0, то есть смещается в щелочную сторону из-за гематурии (наличия эритроцитов в моче).
Удельный вес урины в норме колеблется от 1003 до 1030 г/л. Этот показатель очень вариабелен. В то же время по его изменению можно предположить те или иные патологические изменения в почках. При остром гломерулонефрите удельная плотность мочи увеличивается по причине уменьшения мочеобразования, ведь имеет место острая почечная недостаточность.
Читайте также: Проба Аддиса-Каковского
При хроническом гломерулонефрите плотность мочи оказывается больше обычной. Это вызвано протеинурией. Избыток белка в моче становится причиной увеличения удельного веса урины. Кроме того, это может быть вызвано формированием хронической почечной недостаточности.
Эритроцитурия
Красные кровяные клетки при нормальных условиях функционирования клубочкового фильтра не проникают через этот барьер. Антитела к стрептококкам после перенесенной ангины действуют на его структурные компоненты, становясь причиной потери основных функций клубочкового аппарата почек. Такой механизм эритроцитурии типичен при остром постстрептококковом гломерулонефрите.
Эритроцитурия иначе называется гематурией, или «кровь в моче». Различают микро- и макрогематурию. Эти понятия характеризуют степень эритроцитурии (количественная характеристика). Макрогематурия возникает при тяжелом обострении. Количество эритроцитов, прошедших и выщелоченных через почечный фильтр, настолько велико, что моча окрашивается в бурый цвет. Более легкие случаи сопровождаются микрогематурией, когда красные кровяные клетки видны только при микроскопической оценке мочи.
Лейкоциты в моче
Лейкоцитурия более типична при инфекционном поражении ткани почек или мочевыводящих путей. Но белые клетки крови могут проходить через клубочковый барьер при гломерулонефрите. Появление их сбивает с толку врачей-терапевтов или докторов общей практики. Для проведения дифференциальной диагностики назначается проба Нечипоренко.
В норме моча содержит 1-2 лейкоцита (у мужчин) или 3-4 у женщин. При превышении этих норм говорят о лейкоцитурии. Когда белые клетки заполняют все поля зрения лаборанта и не подлежат счету, говорят о пиурии, или «гное в моче». Этот феномен никак не связан с гломерулонефритом и говорит об очень тяжелом гнойном пиелонефрите.
Определение белка в моче
Протеинурия является значимым диагностическим признаком нефротического синдрома. Он включает в себя 5 признаков.
- Белок в моче.
- Отеки лица, периорбитальной зоны (вокруг глаз).
- Увеличение содержания холестерина в крови.
- Снижение количества белка крови.
- Уменьшена концентрация альбуминов сыворотки крови.
Читайте также: Особенности проведения ХТИ анализа
Самый важный из перечисленных критериев – наличие протеинурии. Обнаружить ее можно при помощи общего анализа мочи. При качественном определении белка лаборанты выводят свое заключение – в количестве крестов. Но точная концентрация белка в моче выявляется при использовании специальных реактивов.
Для гломерулонефрита типична протеинурия высокого уровня, которая еще называется нефротической. Количество суточного белка в моче должно быть больше 3 граммов. Все варианты, не укладывающиеся в эти пределы, интерпретируются как субнефротическая протеинурия.
Выявление большого количества белка в моче характерно для такой разновидности хронического гломерулонефрита, как липоидный нефроз, или же может являться признаком нефритов при васкулитах.
Проба Нечипоренко в диагностике гломерулонефрита
Проведение этого анализа предполагает исследование средней порции урины. Для этого пациент первую порцию выливает в унитаз, а средняя помещается в чистый контейнер.
Смысл пробы состоит в более четком подсчете форменных элементов крови, которые попали в мочу. При гломерулонефрите важно не столько абсолютное количество, сколько соотношение эритроцитов и лейкоцитов.
Нормы для мужчин и женщин одинаковы. Эритроцитов должно быть менее тысячи на 1 мл урины, а лейкоцитов — менее 2000. Для гломерулонефрита типично преобладание эритроцитов, то есть гематурия выражена в большей степени, чем лейкоцитурия.
Анализы при гломерулонефрите являются важным исследованием, которое помогает в диагностике патологии. Они позволяют провести дифференциальное диагностирование и назначить более глубокое и комплексное исследование для своевременной верификации этого сложного заболевания.
Особое место в диагностике иммуновоспалительной патологии гломерул занимает анализ мочи при гломерулонефрите. В совокупности с общим и биохимическим анализом крови, коагулограммой, иммунологическими исследованиями, анализы урины помогают определить стадию и форму заболевания, его течение, и назначить эффективное лечение. Проведение анализов мочи должно быть систематическим, так как появление опасных симптомов чаще всего невозможно выявить без проведения дополнительного обследования.
Проведение анализов мочи для ранней диагностики гломерулонефрита актуально уже в течение первых 7—14 дней после острого инфекционного заболевания или аллергических реакций на лекарства.
Показания к проведению анализов
При диагностировании характерных симптомов назначают такие анализы при гломерулонефрите: общий анализ урины с микроскопией осадка, пробу Реберга и пробу Зимницкого. Заболевание развивается, как правило, в результате перенесенных ранее инфекций или как сопутствующее заболевание при системной красной волчанке, инфекционном эндокардите. Поэтому первым показанием к проведению исследований мочи является недавно перенесенный инфекционный процесс в анамнезе или появление симптомов системных иммунологических заболеваний.
В ходе развития гломерулонефрита появляются разные симптомы, обусловленные нарушением процессов фильтрации и концентрации мочи, уменьшением онкотического давления крови вследствие потери белка с мочой, воспалением почечной ткани. Обнаружение таких симптомов является неотложным показанием к обследованию и проведению анализов:
- нарушение диуреза, снижение объема урины за сутки;
- появление красной или розовой мочи;
- появление почечных отеков — отеки тканей лица, особенно век, нижних конечностей;
- высокое АД и головные боли;
- боль в поясничном отделе;
- резкое повышение температуры.
Вернуться к оглавлению
Список необходимых тестов
Общий анализ мочи при разных стадиях гломерулонефрита
Гломерулонефрит характеризуется поражением гломерул почек, а при дальнейшем развитии заболевания и поражением канальцев, что приводит к нарушению фильтрационной и концентрирующей функции почек. Гломерулы, на поверхности которых адсорбированы комплексы антиген-антитело, пропускают в первичную урину форменные элементы и протеин, в результате чего появляются лейкоциты и эритроциты в моче при гломерулонефрите, повышение числа лейкоцитов и концентрации белка.
Вернуться к оглавлению
Общие показатели при остром гломерулонефрите
- Объем урины — в стадии олигурии снижается частота и объем выделяемой урины, ночной диурез преобладает над дневным.
- Цвет — красный, в урине появляются прожилки крови.
- Плотность — повышается до 1022—1032 г/л в стадии олигурии.
- Прозрачность — мутная моча из-за высокого содержания белка и форменных элементов крови.
- Содержание белка — значительная протеинурия. Зависит от течения — от 2—3 г/л, до 20—30 г/л. Выражен мочевой синдром.
Вернуться к оглавлению
Общий анализ мочи при подострой стадии

- Количество — уменьшается объем выделяемой жидкости.
- Цвет мочи — красный, цвет «мясных помоев».
- Плотность — повышенный удельный вес.
- Прозрачность — мутная урина, легко вспенивающаяся из-за большого содержания белка.
- Содержание белка — протеинурия (50—100 г/л), приводящая к гипоальбуминемии.
Вернуться к оглавлению
Результаты анализов при хроническом воспалении клубочков
- Количество мочи — может как увеличиваться, так и уменьшаться, что зависит от формы заболевания.
- Цвет — желтый, не выраженное осветление или потемнение, красный цвет наблюдается только при гематурической форме.
- Плотность — гипо- или гиперстенурия.
- Прозрачность — слегка мутная. Выраженная мутность характерна для нефротической или гематурической формы.
- Белок в моче — не выраженная, но неизменная протеинурия. Значительное выделение белка с уриной характерно для нефротической формы.
Вернуться к оглавлению
Микроскопия осадка
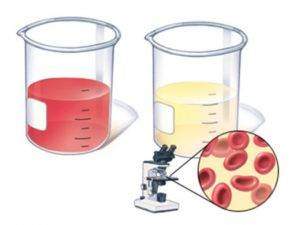
При остром гломерулонефрите в осадке находят значительное количество форменных элементов — макрогематурию и лейкоцитурию. При подострой стадии наблюдается большое число зернистых и гиалиновых цилиндров в осадке, что обусловлено выраженной протеинурией. Хронический гломерулонефрит характеризуется разнообразием цилиндров: гиалиновые, жиро-зернистые, эритроцитарные, цилиндры с клетками почечного эпителия. Количество эритроцитов варьируется и зависит от формы заболевания.
Вернуться к оглавлению
Показатели урины и крови при пробе Реберга
Исследование позволяет узнать фильтрационные способности почек и скорость образования первичной мочи в клубочках, измеряя содержание креатинина в крови и урине через определенный промежуток времени. Перед проведением анализов нужно снизить физические нагрузки, не употреблять мясные и рыбные блюда, алкоголь. Референтные границы фильтрационной скорости почек составляют 80—150 мл/мин. У женщин показатели обычно ниже, чем у мужчин. Во всех стадиях гломерулонефрита уровень снижается, при первичном поражении почек в острой и подострой стадии скорость фильтрации падает резко на 40—50%.
Вернуться к оглавлению
О чем говорят результаты пробы Зимницкого?
Тест необходим для определения концентрирующей функции почек. Для этого в течение 24 часов собирают урину и определяют изменение ее плотности в каждом образце с учетом количества выпитой человеком жидкости. Перед сдачей анализов необходимо снизить количество высокобелковых продуктов в меню. При подостром гломерулонефрите или остром в стадии олигурии происходит снижение суточного диуреза и гиперстенурию. Изменения пробы при хроническом гломерулонефрите зависят от формы заболевания и варьируют в широких пределах.
Вернуться к оглавлению
Краткое заключение
Прием медикаментов для лечения гломерулонефрита и отсутствие клинических признаков не дают гарантии в получении нормальных анализов. Биологическая жидкость с протеинурией и микрогематурией может сохраняться еще длительное время, что говорит о необходимости систематического проведения лабораторных исследований.
Используемые источники:
- https://uromir.ru/nefrologija/glomerulonefrit/analiz-mochi.html
- https://testanaliz.ru/glomerulonefrit
- https://urohelp.guru/diagnostika/analizy/mocha-pri-glomerulonefrite.html
- https://tvoyapochka.ru/analizy/pokazateli-mochi-pri-glomerulonefrite
- http://prourinu.ru/izlechenie/nefrit/analiz-mochi-pri-glomerulonefrite.html







