 11 июля 2019
11 июля 2019
- Лечащие врачи: Уролог, Нефролог
- Диеты при болезни: Диета 7 стол
Общие сведения
Лейкоцитурия– это явление стойкого повышения содержания белых кровяных телец – лейкоцитов в анализах мочи. В норме у взрослых особ в зависимости от пола выявляют – 5-7 лейкоцитов у мужчин и 7-10 лейкоцитов у женщин, обнаруженных при микроскопическом рассмотрении в одном поле зрения. Повышение количества лейкоцитов может быть обильным – пиурия, умеренным и малым, а также преходящим ( код МКБ-10 — R82. Другие отклонения от нормы, выявленные при исследовании мочи).
Лейкоцитурия: что это такое?
Лейкоцитуриюможно считать отклонением от нормы, показателем воспалительного процесса в организме несмотря на то, что в норме у человека также выделяются клетки-лейкоциты вместе с мочой. Лейкоцитурия в моче может развиваться 2 путями – бактериальным, то есть возникшим в результате инфекционного процесса, например, туберкулеза, либо вторым путем – абактериальным, вызванным интерстициальными процессами в тканях почек.
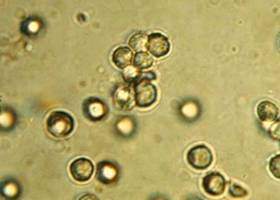
Массивную лейкоцитурию называют пиурией. Она похожа на гной в моче – выделения имеют гнилостный запах, становится мутными и нередко с комочками, хлопьями из живых или разрушенных лейкоцитов, бактериальных клеток. Пиурия выявляется при микроскопическом исследовании поля зрения с высоким разрешением (400) наличия лейкоцитов в осадке урины, полученной в результате центрифугирования либо в 1 мл нецентрифугированных проб мочи.
Патогенез
Лейкоцитуриякак повышенное содержание лейкоцитарных клеток более 5 в одном поле зрения либо 2 тыс. на 1 мл является результатом инфекционного процесса, чаще всего бактериального, например воспаления мочевого тракта. Бывает асептической – вызванной гломерулонефритом, амилоидозом, хроническим отторжением почечного трансплантата, хроническим интерстициальным нефритом и пр.
Так, живые нейтрофилы проникают во вторичную мочу из воспаленных почечных отделов паренхимы и даже простаты. Тогда как развитию почечной лейкоцитурии способствуют различные формы почечных патологий, начиная с гломерулонефрита, острой почечной недостаточности (на ранних восстановительных этапах), тубулоинтерстициального нефрита, и заканчивая туберкулезом почек и их повреждениями, вызванными общей интоксикациейили гипоксией.
Пиуриячаще всего является признаком острой фазы или обострения пиелонефрита. Когда обострение стихает или развиваются другие патологии почек, то повышение количества лейкоцитов может быть умеренным или незначительным – чаще проявляющимся благодаря общим клиническим симптомам этих заболеваний, включая боли в пояснице, лихорадку, другие изменения биохимических анализов и дополнительных исследований. К примеру, у больных гломерулонефритомможно обнаружить высокую эритроцитуриюи протеинурию в результате распада клеток крови в мочевых путях.
Классификация
В зависимости от количества выявленных лейкоцитов в моче лейкоцитурию разделяют на 2 вида:
- Микролейкоцитурия– в уроцитограмме содержится до 200 единиц в п/зр, а при макроскопическом исследовании внешний вид мочи не изменен.
- Пиурия– это значительное повышение количества лейкоцитарных клеток – свыше 200 в п/зр, которое также выражается в виде мутности мочи и образования гнилостного запаха. Кроме того, пиурия может вызвать изменения цвета урины до темно-коричневого и желто-зеленого.
При изучении уроцитограммы могут быть выявлены различные типы лейкоцитов, поэтому выделяют нейтрофильную, мононуклеарную, лимфоцитарнуюи эозинофильную лейкоцитурию. Все они свидетельствуют о различных типах патологического процесса и заболеваниях, начиная от инфекционного – пиелонефрит, туберкулез(при нейтрофильной), до аутоиммунного — интерстициальный нефрит, гломерулонефрит (при мононуклеарной), системный ревматоидный артрит и красная волчанка (при лимфоцитарной) либо аллергоз(при эозинофильной).
Важно!Известны случаи ложной лейкоцитурии, вызванной попаданием клеток крови как примеси к моче при вульвовагините, баланопостите, недостаточной гигиене наружных половых органов перед сбором анализов.
Причины гноя в моче
Причины лейкоцитурии обычно кроются в хронических воспалительных или аутоиммунных процессах, врожденных аномалиях и других проблемах и заболеваниях мочеполовой системы, которые в зависимости от локализации могут быть:
- Почечными – тубулярными, гломерулярными, расположенными в чашечке, лоханке, например вызванные гломерулонефритом, пиелонефритом, туберкулёзом, карбункулом почки, аномалиями расположения почек, гипоплазией, поликистозом почек, гидронефрозом.
- Внепочечными – в результате патологических процессов в мочевом канале, мочевом пузыре, уретре, например, при удвоении или пузырно-мочеточниковом рефлюксе, камнях мочевого пузыря, цистите, уретероцеле, туберкулёзе, свище уретры, уретрите, фимозе, простатите.
Симптомы
Так как повышенное содержание лейкоцитов в моче – показатель воспалительного или асептического процесса в мочеполовой системе, то чаще всего оно сопровождается:
- болезненными ощущениями во время акта мочеиспускания;
- частыми позывами мочеиспускания или наоборот их задержкой, малыми порциями разовой мочи;
- изменениями внешнего вида мочи – её цвета, запаха и прозрачности, обнаруженим гнойных включений.
Помимо этого у больного могут наблюдаться и системные симптомы:
- лихорадка;
- боли внизу живота и поясницы;
- головные боли.
Важно понимать, что боли и дискомфорт внизу живота, лихорадка, учащенные позывы и неприятный запах в туалете может быть также причиной других органов и систем, проявляясь в первую очередь, как учащение, в том числе, актов дефекации и гноем в кале.
Как выглядит гной в кале?
Многих интересует как выглядит гной в кале. В первую очередь такой симптом может быть признаком серьезного заболевания и проявляется в виде нетипичных включений в каловых массах, изменении консистенции, цвета и запаха на гнилостный. Больной может страдать от диареи или напротив — запоров, учащенных позывов к дефекации, воспаленного ануса, сильных болевых синдромов.
Важно!Причиной гноя в каловых массах могут быть венерические заболевания, гельминтозы, воспаления органов малого таза, дисбактериоз, поэтому при первых признаках рекомендовано незамедлительно обратиться к своему семейному доктору или профильному специалисту.
Анализы и диагностика
Для определения количества клеточных элементов крови, их соотношения и интенсивности выведения вместе с мочой, проводят различные пробы:
- Исследование проб суточной мочи по Аддису−Каковскому позволяет выявить скрытую лейкоцитурию, гематурию и оценить их степень преобладания, что важно для дифференциального анализа гломерулонефритаи пиелонефрита.
- Проба Нечипоренко – один из самых проверенных способов количественного определения лейкоцитов в анализах мочи (разовой средней утренней порции).
- Трехстаканная проба – позволяет определить локализацию воспалительного процесса. Для этого пациенту необходимо собрать разовую мочу в три сосуда по очереди. Если гной и хлопья обнаруживают в первом стакане, то это свидетельствует о заболевании мочевого канала, во втором — мочевого пузыря, в третьем – говорит о непосредственном поражении почек.
Чтобы определить септический или асептический тип лейкоцитурии проводят дополнительные исследования:
- наличие бактериурии (свыше 100 тыс. на 1 мл мочи ), нейтрофилов, клеток Штернгеймера — Мальбина – свидетельствует о септической природе патологии;
- повышенное содержание лимфоцитов, эозинофилов без массивной бактериемии – признаки асептической почечной лейкоцитурии.
Лечение
После проведения дифференциального анализа асептической и септической лейкоцитурии есть возможность выстроить тактику лечения предположительного мочеполового заболевания, избежав назначения и нецелесообразного приема антибиотиков.
Если обнаружен очаг воспаления, то начинают с антибиотикотерапии, подобранной с учетом чувствительности болезнетворного агента. Также параллельно могут быть назначены иммуномодуляторы, спазмолитики, витаминотерапия и физиотерапевтические процедуры.
Доктора
специализация: Уролог / Нефролог
Крайнов Александр Сергеевич
3 отзыва
Сабанцев Олег Валентинович
2 отзыва
Богдашов Григорий Юрьевич
1 отзывПодобрать врача и записаться на прием
Лекарства
НевиграмонФурадонинУросульфанБензилпенициллин
- Невиграмон – бактерицидное, бактериостатическое, антибактериальное средство, которое нужно принимать курсом 7 дней по 2-4 г в сутки, разделив на 4 раза.
- Фурадонин – синтетическое антибактериальное средство, помогающее при различных инфекционных заболеваниях мочевыводящих путей, достаточно 0,45-0,6 г в день на протяжении 5-8 суток.
- Бензилпенициллин – бактерицидный антибактериальный препарат, который может быть назначен вместе с сульфаниламидами и подобран на основе чувствительности микрофлоры. Суточная доза — 1-2 млн ЕД.
- Уросульфан – сульфаниламидный препарат, который назначают достаточно длительными курсами 2-3 нед. по 1-2 г в сутки.
Процедуры и операции
При пиелонефрите и других воспалительных заболеваниях мочеполовой системы могут быть рекомендованы тепловые процедуры:
- использование согревающих компрессов, грелок;
- диатермия поясничного отдела.
Также может быть показано оперативное вмешательство при неэффективном консервативном лечении, чаще всего при карбункуле почек, апостематозном нефрите и пр.
Гной в моче у ребенка
Лейкоцитурия у детей – симптом патологии мочеполовой системы, которая не всегда является бактериальной. Наиболее часто выявляют лейкоциты в моче при энтеробиозе, вульвите, уретрите, остром и хроническом цистите, кристалурии, пиелонефрите, интерстициальном нефрите, остром нефротическом синдроме, уринарном аллергозе, застоях мочи и даже при опрелостях.
Норма количества лейкоцитов в моче у детей различного возраста
Неприятные и болезненные ощущения в области гениталий чаще наблюдаются у девочек, при этом формы цистита переходят в хронические. Их анатомическое строение, широкая и короткая уретра способствуют проникновению инфекций в мочевой пузырь. У мальчиков даже без болевого синдрома воспаление мочеполовой системы может проявляться незначительной лейкоцитурией, которую нельзя принимать за норму. У ребенка другая психология, они могут не жаловаться и быстро забывать о кратковременно возникающих неприятных ощущениях при мочеиспускании, но задача родителей во время заметить учащение позывов, болезненность при мочеиспускании, покраснения и лихорадку.
Даже небольшое раздражение слизистых наружных гениталий и мочевых каналов не имея яркой клиники, может проявиться в увеличении количества лейкоцитов в моче и быть сигналом начала патологии или уже развившейся скрытой патологии. Поэтому даже незначительные колебания урограммы опытный педиатр не должен рассматривать как норму.
Список источников
- Эрман М. В. — Нефрология, СПб, 1997.
- Ривкин А. М., Папаян А. В. Мочевой синдром. В кн.: Клиническая нефрология детского возраста. Под ред. Папаяна А. В. и Савенковой Н. Д. СПб, 2008, с. 66–76.
Удалить атерому на лице
Рестриктивный тип дыхательной недостаточности
Синовит
Дисплазия у детей
Протеинурия при беременности
Хроническая обструктивная болезнь легких, лечение
Кровоточивость десен при беременности, причины
Дорсопатия грудного отдела позвоночника, лечение
С помощью урины из организма человека выводятся токсичные и вредные элементы, полученные в процессе распада. По этой причине моча ничем не болеющего человека может содержать в себе лейкоциты и гной в минимальных количествах.
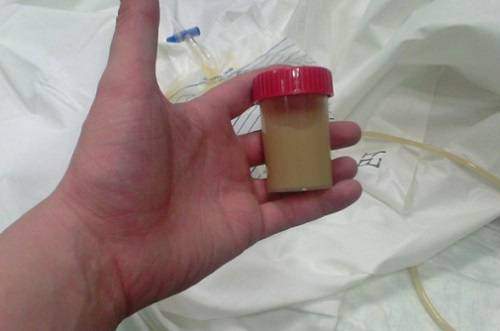
Но как только гнойные накопления начинают достигать внушительных объемов и становятся различимы для глаз, можно уверенно заявить, что развивается пиурия – то есть происходит накапливание лейкоцитов.
Суть патологии
Пиурия может развиться у каждого взрослого человека любого пола, известны случаи, когда пиурия диагностировалась у детей. У каждого, кто страдает этим заболеванием, в урине просматривается гной, имеющий форму комков, ниточек или хлопьев.
Патологию не принимают за самостоятельное заболевание, она является результатом уже имевшихся поражений либо воспалительных процессов. Гнойные скопления только указывают на появление существенных проблем в органах мочеточной системы.
В редких случаях это заболевание не связано с нарушениями работоспособности мочевыводящих органов. Гной может быть выявлен в моче из-за прорыва нагноений, появляющихся в расположенных рядом органах.
Классификация по формам
Заболевание принято различать по локализованию катаральных процессов:
- Асептическая – подразумевает увеличение в урине лейкоцитов при отсутствии болезнетворных микроорганизмов. Данная форма может развиться в виде осложнений в почках после туберкулеза. У детей ее можно диагностировать после продолжительного обезвоживания.
- Инициальная – идет развитие воспалений в мочеточных каналах. Если собрать одну порцию урины в три емкости, то гной будет обнаружен в первой части.
- Терминальная – идет воспалительный процесс в лоханках и каналах почек. Для мужчин такая форма болезни характерна в простате. При взятии анализа мочи «в три стакана» гной будет находиться в крайней порции.
- Тотальная – сообщает о сильном поражении, которое охватило всю мочевыделительную систему, захватив мочевик и почки. Гноя в урине много, лейкоциты присутствуют во всех трех частях мочи.
- Хроническая – обуславливается патологиями врожденного типа.
Существует еще классификация заболевания, которая основывается на методе трехемкостного отбора мочи:
- начальная – только в первой порции присутствует гной;
- конечная – рассмотреть признаки гнойных накоплений возможно в третьей части урины;
- полная – в каждой порции имеются явные признаки патологии.
Причины развития
Пиурия является признаком воспаления. Вполне вероятно, что патология еще проходит скрытно, и пациент не чувствует определенных симптомов. Однако инфекционные бактерии уже начали свою работу.
По своей распространенности и периодичности поражений главной причиной гноя в моче у женщин считают:
- кишечную палочку;
- стрептококки и энтерококки.
Если инфицирование внутрибольничное, то причинами его становятся:
- синегнойные палочки (мужской вид);
- протеи;
- грибки из рода Кандида.
Не очень часто, но процесс может быть вызван хламидиями, гемофильными палочками, стафилококками.
Симптоматика патологии
Проявления лейкоцитурии клинического характера будут зависеть от основной болезни. В большинстве случаев она сопровождается болевыми ощущениями при испускании мочи, участившимися позывами, выделением урины в небольших количествах, повышением температурного режима тела, головными и поясничными болями, слабостью и усталостью во всем организме.
Изменения в моче пациенты могут обнаружить не сразу. Явными признаками проблемы считаются:
- мутность урины;
- наличие осадка в виде хлопьев;
- малоприятные запахи;
- затруднительность при испускании мочи;
- постоянное присутствие болевых ощущений в области лобка;
- тошнота, переходящая в рвоту;
- постоянное желание употреблять питье.
Бессимптомная лейкоцитурия
Чаще всего она проходит без инфекций бактериального типа, подтверждая внепочечные патологии. Один из таких примеров – глистная инвазия. Имеется в виду скрытая лейкоцитурия, при которой в урине обнаруживается патология после проведения определенных тестов.
Если рассуждать о нахождении гноя в урине, то факторов, способных оказать влияние на это, будет большое количество. По этой причине при данном заболевании источники его определяются индивидуально. Многое будет зависеть от показаний урограммы.
Избыток в моче лейкоцитов подтверждает нарушения и нежелательные процессы, которые могут привести к определенным серьезным болезням. Порой в моче находится кровь, что еще больше тревожит пациентов. Исходя из этого, диагностирование считается немаловажной составной частью в обнаружении отклонений и их своевременной терапии.
Увидев, что в моче присутствует гной, необходимо сдать анализы. Необходимо проявлять особую бдительность к таким проявлениям, как повышенные лейкоциты в детской моче, пиурия у младенцев, выделения гноя из мочеточного канала у женщин в период беременности.
При каких заболеваниях наблюдается пиурия?
Необходимо помнить, что отдельно, как самостоятельная болезнь, пиурия не образуется. Она только подтверждает инфицирование органов мочеточной системы при разных формах нозологического характера. Ее можно считать первичной патологией либо осложнением иных заболеваний.
Чаще всего пиурия обнаруживается в процессе воспалительных заболеваний мочевика и уретры, лоханок почек. Ее диагностируют во время дивертикул стенок пузыря, почечной паренхимы, кистозных изменений тканей.
В виде осложнения воспаление, сопровождаемое пиурией, может быть выявлено в момент системной красноватой волчанки, интоксикации органов во время отравления, почечной недостаточности хронического вида, разных аллергенных проявлениях, болезни почек, простатите.
Лейкоцитурия у беременных
Приемлемый уровень лейкоцитов для женщины не должен превышать десяти клеток. В момент беременности допускается незначительное отклонение от данного уровня. Но если количество телец белого цвета превысило указанное значение, то необходимо срочно сдать анализ. Превышение лейкоцитов говорит о том, что в организме начинается воспаление. Если результаты анализов подтвердят все опасения, специалист назначает дополнительное обследование.
Лечебный курс может назначить только врач. Необходимо заметить, что конкретной терапии, понижающей уровень лейкоцитов, не назначается. Пиурия – это признак воспалительного процесса, и лечить в первую очередь следует именно его.
Как правило, беременной женщине, учитывая ее срок, назначают прием антибиотиков. Но лекарственные средства должны быть такими, чтобы не оказывать негативного воздействия на формирующийся плод. В большинстве случаев это препараты из группы цефалоспоринов.
В момент бактериальных инфекций беременным советуют антибиотики, имеющие природное происхождение – чеснок, петрушку, репчатый лук. Можно прибегнуть к помощи целебных травок, но в таком случае придется проконсультироваться с врачом, так как некоторые растения в момент беременности противопоказаны.
Женщине, готовящейся стать матерью, необходимо помнить, что правильную терапию может назначить только опытный специалист. Подбирая лекарственные препараты, он принимает во внимание диагноз, отдельные особенности организма, срок беременности. Самолечение в такой ситуации запрещается, так как может стать причиной последствий негативного характера.
Гной в моче у ребенка
Гнойные накопления в детской урине проявляются так же, как и у мужчин. При таком симптоме ребенок начинает испытывать боль в момент вывода мочи, которая выделяется небольшими порциями. Порой случаются задержки мочеиспускательных процессов.
Во время пиурии может подняться температура, появляются головные боли, ломки в нижней части спины. Моча приобретает мутный оттенок, гной в ней заметен невооруженным глазом.
В таких случаях необходимо обращаться к врачу. Придется сдать анализы, чтобы специалист точно установил диагноз и определил причину проявления пиурии.
Вполне вероятно, что маленькому пациенту потребуются постельный режим, диета, обильное питье, выполнение всех рекомендаций доктора.
Диагностика
Пиурия определяется по общему анализу урины методом подсчета уровня лейкоцитов. Для женщин это значение составляет 0 – 5, у мужчин оно несколько ниже и не должно превышать 3, для детского возраста определен показатель, равный 2. Если выявлены превышения указанных уровней, следует сдать анализы повторно, чтобы исключить возможность ошибок при отборе и сохранности урины. При повторном выявлении лейкоцитурии можно уверенно вести разговор про патологические изменения.
Отметим, что анализ мочи не считается основным показателем для диагностирования пиурии. Большей точности можно достичь, взяв пробу по Нечипоренко. Если все сделано правильно и уровень лейкоцитов после подсчета превысил 2 000, то болезнь подтверждена.
Методика Каковского-Аддиса дает возможность правильно установить количество всех элементов, в число которых входят и лейкоциты, в суточном количестве мочи. Во время пиурии их показатель должен будет достичь трех миллионов.
Порой заболевание не диагностируется только по стандартным анализам мочи. В подобных ситуациях речь идет о пиурии скрытой формы, возникающей при хроническом пиелонефрите. Обнаружить такую пиурию возможно только с помощью провокационных проверок, применяя преднизолон либо пирогенал.
Подтвердив пиурию, необходимо установить причину ее появления и пораженный орган. Выполняется это инструментальными исследованиями:
- ультразвуковым обследованием мочевика, органов живота;
- МРТ;
- с помощью внутривенной пиелограммы;
- цистоскопией.
Какие показатели мочи указывают на причину пиурии?
С помощью микроскопа лаборант может различить не только сами лейкоциты, но и вид их клеток. Преобладание одного из типов способно косвенным образом указывать на причину воспалительного процесса:
- нейтрофилы – считаются признаком пиелонефрита либо туберкулеза почек;
- моноциты – указывают на появление гломерулонефрита либо интерстициальной нефрита;
- лимфоциты – вызваны изменением иммунных реакций, системными заболеваниями;
- эозинофилы – их наличие доказывает, что имеет место быть бурная реакция аллергенного характера.
Тактика лечения
Терапевтический курс должен проходить комплексно, долго и направляться на устранение причины воспаления и подавление развития патогенной флоры в очаге инфекции. Устранить только гной в моче не значит, что будет достигнуто полное выздоровление.
Уточнив основную болезнь, спровоцировавшую пиурию, врач назначает:
- антибиотики, способные действовать на определенных возбудителей;
- спазмолитики в форме инъекции или суппозитория, потому что проблема зачастую сопровождена болевыми ощущениями;
- медпрепараты от аллергии;
- иммуномодуляторы растительного происхождения;
- физиотерапию.
Если воспалительный процесс приобретает острую форму, может назначаться капельница, с помощью которой в организм вводятся антисептические составы, промывающие полости. Порой к таким растворам добавляют антибиотики.
Лечебный курс может продолжаться несколько недель и зависит от степени поражения мочеполовых органов.
Симптом пиурии можно излечить в течение недели, но если не провести полное лечение, то болезнь примет хроническую форму, избавиться от которой будет значительно сложнее.
Профилактика заболевания
Выполняя несложные требования, можно минимизировать риски образования пиурии и других воспалений.
Для этого придется ежедневно проводить гигиену мочеполовых органов, организовать рациональное питание, в которое будет входить достаточное количество полезных микроэлементов и витаминных составов. Состояние мочи следует постоянно контролировать визуально на прозрачность и присутствие включений. Рекомендуется один раз в шесть месяцев сдавать урину на анализ.
Проявление пиурии считается тревожным знаком, с которым придется разбираться оперативно. Если болезнь не лечить, то разовьются тяжелые недуги, не исключающие хроническую недостаточность почек.
Госпитальные инфекции всегда протекают более тяжело, с выраженной пиурией
В отличии от лейкоцитурии при пиурии не может быть физиологического состояния, объясняющего наличие гноя. Мы знаем, что небольшое повышение лейкоцитов возможно у женщин при беременности (гормональные последствия), на фоне лечения некоторыми лекарственными препаратами.
Пиурия – это всегда признак болезни. Возможно стадия заболевания пока протекает скрытно (латентно) и пациент не ощущает какой-либо симптоматики. Но действие инфекционных возбудителей уже проявляется.
По распространенности и частоте поражения основной причиной воспаления в мочевыделительных органах являются:
- кишечная палочка (чаще у женщин);
- клебсиеллы;
- энтерококки;
- стрептококки.
При внутрибольничном инфицировании на первое место выходят:
- синегнойная палочка (чаще у мужчин);
- протей;
- грибы рода Кандида.
В редких случаях инфекционный процесс вызывается:
- микоплазмами;
- хламидиями;
- стафилококками;
- гемофильной палочкой;
- коринебактериями.
Величину бактериурии правильнее оценивать только по проведенному бак. анализу мочи. После расшифровки данных о посевах на питательные среды подсчитывается число колониеобразующих единиц (КОЕ). Инфекционный процесс подтверждается при наличии 100000 и более КОЕ в мл мочи.
Критериями активного воспаления урологи считают наличие:
- активных лейкоцитов;
- клеток Штернгеймера-Мальбина.
Ряд авторов предлагают руководствоваться только указаниями на пиурию. Они считают этот признак более достоверным.
Выявление уровня поражения проводится по аналогии с гематурией по двух- или трехстаканной пробе
В первый сосуд из мочевого пузыря должна быть собрана порция в 50 мл при непрерывном мочеиспускании. Во второй — весь оставшийся объем при двухстаканной пробе или делится на 2 части при трехстаканном исследовании. В каждой пробе определяют количество лейкоцитов. При обнаружении пиурии ее подразделяют:
- на инициальную – определяется только в первом сосуде, указывает на воспаление в самой нижней части выводящих путей (в уретральном канале);
- терминальную – пиурию обнаруживают в третьей (конечной) порции, это говорит о поражении в лоханках или у мужчин в предстательной железе;
- тотальную – гной находят во всех стаканах, что свидетельствует о воспалительном процессе на уровне почек или мочевого пузыря.
Результаты пробы годятся как предварительный вариант исследований, для окончательного диагноза врач использует комплексное обследование пациента.
Лаборант видит под микроскопом не просто лейкоциты, но и тип клеток. Преобладание одного из них может косвенно указывать на причину воспаления:
- нейтрофилы – признак пиелонефрита, туберкулезного процесса;
- моноциты – чаще указывают на гломерулонефрит или интерстициальный нефрит;
- лимфоциты – связаны с измененными иммунными реакциями при системных болезнях (красная волчанка);
- эозинофилы – доказывают повышенную роль бурной аллергической реакции.
Гной виден на глаз в виде нитей, хлопьев, зернистых включений
Следует помнить, что пиурия не является отдельным заболеванием. Она служит подтверждением инфекции в мочевыделительных путях при различных нозологических формах. Это может быть первичная патология или осложнение других болезней.
Наиболее часто ее обнаруживают при воспалении:
- в мочевом пузыре и уретре (тяжелый цистит, уретрит);
- почечных лоханках (пиелит, гнойный пиелонефрит, хронический пиелонефрит);
- дивертикулах стенки мочевого пузыря;
- почечной паренхиме (интерстициальный нефрит);
- почках при туберкулезе, гипоплазии, гидронефрозе;
- кистозно измененной ткани при поликистозе почки;
- почечных клубочках и канальцах (гломерулонефрит).
В качестве осложнения воспаление с пиурией обнаруживается:
- при системной красной волчанке;
- интоксикации организма при отравлениях;
- амилоидозе почек;
- хронической почечной недостаточности;
- диабетическом гломерулосклерозе;
- аллергозах разной этиологии;
- остром аппендиците;
- бактериальном сепсисе новорожденных;
- мочекаменной болезни.
- пересадке почки;
- простатите и фимозе у мужчин.
Клинические проявления пиурии зависят от основного заболевания. Чаще всего она сопутствует:
- болезненному мочеиспусканию;
- учащенным позывам;
- выходу малых порций мочи;
- отсутствию чувства полного опорожнения;
- повышению температуры;
- болям в пояснице с одной стороны;
- головной боли;
- повышенной слабости и усталости.
Боль в пояснице — один из ведущих симптомов патологии
Люди не сразу замечают изменения в моче. Очевидным признаком заболевания становятся такие симптомы как:
- повышенная мутность;
- хлопья в осадке;
- неприятный запах;
- затруднения при мочеиспускании;
- постоянные боли над лобком:
- тошнота и рвота;
- чувство жажды.
О движении камня по мочевыделительным путям говорят приступообразные боли в пояснице с иррадиацией в пах, гематурия после приступа.
В зависимости от состояния пациента врач назначат цефалоспорины в капсулах или внутривенно
Основными противовоспалительными препаратами являются антибиотики:
- группы пенициллинов;
- цефалоспоринового ряда;
- фторхинолоны;
- карбаленемы.
При выраженных воспалительных симптомах со стороны уретры и мочевого пузыря применяются инстилляции с местным промыванием полости раствором антисептического действия, введением антибиотиков. При хронических заболеваниях с неяркими проявлениями, кроме антибиотиков, рекомендуются физиопроцедуры, средства для поддержки и активации иммунитета.
Применяются симптоматические средства:
- спазмолитические препараты в уколах или ректальных свечах;
- противоаллергические;
- жаропонижающие.
Пациенту с обнаруженной пиурией рекомендуется серьезно заняться восстановлением защитных сил. Помогут растительные иммуномодуляторы (настойка эхинацеи, женьшеня, лимонника китайского), прием трансферфакторов. Следует особенно следить за профилактикой переохлаждения, физической нагрузкой, пищевыми предпочтениями. Сдавать анализы мочи необходимо для контроля за состоянием органов мочевыделения и скрытой пиурии.
Пиурия, или гной в моче, является крайним проявлением лейкоцитурии, при которой уровень белых кровяных телец в моче превышает норму.
Это состояние возникает при воспалительных заболеваниях органов мочевыводящей системы и сопровождается дополнительными симптомами.
Для постановки диагноза проводят анализ мочи по Нечипоренко, двух- или трехстаканную пробу, УЗИ почек и простаты у мужчин.
Что такое пиурия
У здорового человека с мочой выводится незначительное количество лейкоцитов. На начальных стадиях воспалительного процесса в анализе мочи отмечают повышение уровня белых кровяных телец.
При его развитии в пораженную область устремляется большое количество лейкоцитов. Их задачей является сформировать лейкоцитарный вал. Это препятствует распространению патогенной микрофлоры.
Наличие гноя в моче – пиурия – признак того, что лейкоцитарный вал прорван, произошла массовая гибель лейкоцитов. Из их останков образовался гной. В него также входят некротизированные ткани органов, поврежденной сосудистой стенки.
Классификация
В основу классификации положены результаты анализа мочи по методу трехстаканной пробы. Выделяют следующие формы пиурии:
- Инициальная – воспалительный процесс затронул нижние отделы мочевыводящего тракта. Гной обнаруживается в 1-й порции (стакане) мочи. Возможной причиной является уретрит, острый цистит.
- Терминальная – пиурия обнаруживается в 3-й порции мочи. Возможна хроническая форма заболевания, например, простатита.
- Тотальная – гнойные массы выявляются во всех 3 емкостях с мочой. Воспалительный процесс затронул и уретру, и мочевой пузырь, и почки. Возможные диагнозы – цистит, пиелонефрит, опухолевые процессы.
Причины
Пиурия не является самостоятельным заболеванием. Это симптом воспалительного процесса в мочевыделительной системе. Перечень патологий, сопровождающихся появлением гноя в моче, обширен.
Пиурия может возникать по следующим причинам:
- воспаление мочевого пузыря, уретры;
- воспалительные процессы в почках;
- острое воспаление предстательной железы;
- туберкулез почек и другие инфекции;
- новообразования в почках;
- интоксикация пестицидами, гербицидами, ФОС, солями тяжелых металлов;
- аутоиммунные процессы – гной в моче появляется при волчанке, амилоидозе;
- ХПН;
- аллергическая реакция;
- обструкция мочеточника конкрементами;
- отторжение трансплантата.
Гной в моче не является характерным признаком какого-либо заболевания в мочевыводящем тракте. Пациента с пиурией следует тщательно обследовать.
Повышение содержания лейкоцитов в моче у беременной женщины – это показание к экстренной госпитализации в отделение гинекологии или ОПБ.
При каких заболеваниях наблюдается пиурия
Пиурия может свидетельствовать как о заболеваниях почек, так и смежных органов.
Развивается при следующих патологических процессах:
- воспаление в мочевом пузыре – цистит;
- туберкулез почек;
- гломерулонефрит, в том числе на фоне диабета;
- пиелонефрит;
- красная волчанка;
- амилоидоз;
- аппендицит;
- фимоз;
- простатит;
- мочекаменная болезнь;
- рак почки;
- киста почки;
- гидронефроз.
Симптомы
Признаки пиурии сходны с клиническими проявлениями заболевания, которое вызвало изменение состава мочи.
Она всегда сопровождается бактериурией, болезненными ощущениями при мочеиспускании, возможно повышение температуры до пиретических значений, боль в области почек, общая слабость.
Наличие примесей в моче видно невооруженным глазом – это слизь, капли гноя, изменение цвета.
Характерные проявления патологического процесса:
- полиурия – увеличение объема выделяемой мочи, частые позывы к опорожнению мочевого пузыря;
- затрудненное мочеиспускание – при фимозе, обструкции мочеточника;
- боль внизу живота;
- изменение цвета и прозрачности мочи, наличие пены;
- боли, жжение при мочеиспускании;
- неприятный запах мочи;
- гнойные выделения из уретры;
- лихорадка;
- тошнота;
- рвота;
- боли по ходу мочеточника;
- нарушение эрекции – при простатите;
- боли в суставах.
Иногда заболевания протекают бессимптомно, в скрытой форме. Пиурия в этом случае может быть единственным признаком воспалительного процесса.
Диагностика
Диагностика при пиурии направлена на выявление заболевания, вызвавшего появление гноя в моче. Учитываются дополнительные признаки, сопровождающие изменение ее состава.
Диагностические мероприятия:
- визуальный осмотр и опрос пациента, изучение его анамнеза;
- общий анализ мочи;
- бакпосев – для выявления возбудителя воспалительного процесса, коррекции назначений в случае неэффективности препаратов широкого спектра действия;
- исследование крови;
- по показаниям – тест по Нечипоренко, исследование осадка, 2- или 3-стаканная проба;
- УЗИ почек;
- рентгенологические исследования;
- КТ или МРТ при выявлении новообразований, конкрементов;
- ТрУЗИ – при подозрении на простатит, гиперплазию предстательной железы.
Норма лейкоцитов в моче – до 3 в поле зрения у мужчин, до 6 в поле зрения – у женщин и детей. Кроме этого, должны отсутствовать эритроциты, ацетон, белок.
При мочекаменной болезни возможно выявление уратов, фосфатов или оксалатов, но это состояние может не сопровождаться большим количеством лейкоцитов.
Для уточнения локализации воспалительного процесса используют исследования методом 2- и 3-стаканной пробы. Метод трехстаканной пробы применяется только при обследовании мужчин.
Проводится он после осмотра у уролога и массажа предстательной железы.
| Вид анализа | Порция | Локализация воспалительного процесса |
|---|---|---|
| Двухстаканная проба | Лейкоцитоз в 1-й порции | Уретра |
| 2-я порция | Почки, мочеточники | |
| Трехстаканная | Первая и вторая | Аналогично 2- стаканной пробе |
| Третья | Предстательная железа |
Если повышенное содержание лейкоцитов обнаруживается во всех порциях мочи, то врач предположит патологию почек, мочеточников.
Лечение
Тактику лечения выбирает врач после осмотра пациента. Пиурия является только симптомом. Поэтому лечить следует основное заболевание.
После купирования воспалительного процесса показатели анализа мочи нормализуются. Лечение проводится как амбулаторно, так и в стационаре.
В схему лечения входят:
- Антибиотики – для подавления патогенной флоры. Препаратами выбора являются фторхинолоны, цефалоспорины. При их неэффективности курс лечения корректируют с учетом результатов бакпосева мочи.
- Уросептики на растительной основе, отвары лекарственных трав, средства для ощелачивания мочи.
- Препараты, улучшающие отток мочи, способствующие нормализации размеров предстательной железы.
- Глюкокортикостероиды – при аутоиммунной природе заболевания.
- Иммуномодуляторы, витаминные средства.
- Оперативное вмешательство – удаление аппендикса, литотрипсия, нефрэктомия. При ХПН показана трансплантация органа.
Если воспалительный процесс развился после катетеризации, то курс приема антибиотиков, уросептиков длится от 5 до 7 дней.
При пиелонефрите, мочекаменной болезни, простатите длительность терапии рассчитывается индивидуально. Обычно достаточно 7-10 дней. Показатели анализа мочи за это время нормализуются.
Но при преждевременном прекращении лечения заболевание может перейти в хроническую форму.
Если пиурию вызвало воспаление аппендикса, опухоль, водянка или некроз почки, обструкция мочеточника, отторжение трансплантата, то показано оперативное лечение. Постельный режим назначают только при тяжелом течении заболевания.
Диета – это обязательный элемент терапии. Из рациона исключаются острые, жирные блюда. Рекомендуется употреблять супы, молочные каши, тушеные овощи и фрукты. Термическая обработка – варка, запекание, тушение.
Маринады, соленья – под запретом, так как они раздражают органы мочевыводящей системы, способствуют задержке жидкости в организме.
Спиртные напитки следует исключить. Этанол усиливает диурез, повышая нагрузку на почки. Кроме этого, он несовместим с антибиотиками и другими лекарственными препаратами.
Обязательно употребление достаточного количества жидкости. Это способствует выведению из организма продуктов метаболизма, отходов жизнедеятельности патогенной флоры.
Профилактика
Специфической профилактики развития пиурии не существует, так как это симптом, а не заболевание. Предупредить появление гноя в моче – значит не допускать воспалительных процессов в органах мочевыделительной системы, простате.
Правила профилактики:
- не допускать переохлаждения;
- соблюдать гигиену;
- придерживаться принципов здорового питания;
- при появлении первых признаков воспалительного процесса обращаться к врачу.
Пиурия не лечится. Она проходит только после подавления патогенной микрофлоры, лечения основного заболевания.
<index>
Пиурия – это воспалительный процесс мочевыделительной системы, характеризующийся гнойным содержанием в моче. При ярко выраженной пиурии изменения в моче можно заметить самостоятельно. Она может содержать большое количество гнойных хлопьев, иметь мутный цвет и едкий запах.
Но в большинстве случаев, это отклонение обнаруживается при исследовании общего анализа мочи. Содержание в моче до 5 лейкоцитов считается нормой, если эта отметка выше, то можно говорить о пиурии. Для точного подтверждения диагноза может быть назначена сдача анализа с катетером, с тщательной дезинфекцией половых органов.
3 основных вида заболевания
Выделяют три вида пиурии, которая диагностируется при помощи метода трехстаканной пробы мочи. Мочу, полученную за одно мочеиспускание, разделяют на три порции, после чего каждую порцию микроскопически исследуют:
- Пиурия, содержащаяся в первой порции, называется инициальной. Она указывает на воспаление, происходящее в нижних отделах мочевыводящей системы.
- Присутствие гноя во второй порции говорит о воспалении в глубоких органах. Такой вид пиурии будет называться терминальным.
- Третий вид – это тотальная пиурия. Обнаруженные гнойные выделения в третьей порции свидетельствуют о воспалительном процессе в почках или в мочевом пузыре.
Диагностика
Если при сдаче анализа мочи у пациента было найдено значительное количество гноя, то ему может быть назначено дополнительное диагностическое обследование.
Диагностические методы обследования при пиурии:
- Общий анализ мочи – выявляет повышенное число лейкоцитов, показывает наличие белка;
- трехстаканный анализ мочи – определяет место локализации гнойного процесса;
- пиелограмма внутривенная – тестовый метод диагностики общего состояния мочевыводящих путей и почек;
- компьютерная томография – благодаря данному методу можно оценить состояние почек;
- магнитно-резонансная томография – метод диагностики состояния мочевыделительной системы;
- ультразвуковое исследование – метод диагностического исследования помогает выявить имеющиеся патологические изменения в почках, мочевом пузыре.
Выбор метода углубленной диагностики напрямую зависит от места локализации воспалительного процесса, который будет выявлен при помощи трехстаканного анализа.
За сутки до сдачи общего анализа мочи рекомендовано исключить из пищи: мочегонные препараты, продукты, содержащие большое количество красителей, сладости и пряности.

За сутки до сдачи общего анализа мочи рекомендовано исключить из пищи: мочегонные препараты, продукты, содержащие большое количество красителей, сладости и пряности.
Причины
Существует множество причин, которые могут вызывать пиурию. Пиурия – это не самостоятельное заболевание, а признак патологических процессов, происходящих в мочевыделительной системе. При наличии определенных заболеваний, может наблюдаться присутствие гноя в моче.
Заболевания, при которых может развиваться пиурия:
- воспаление мочевого пузыря (цистит);
- воспалительное заболевание почек (пиелонефрит);
- сужение отверстия крайней плоти полового органа у мужчин (фимоз);
- поражение почечных тканей, вызываемое туберкулезной микобактерией (туберкулез почек);
- растяжение и увеличение почки в объеме (гидронефроз);
- хроническая почечная недостаточность.
Существует ряд случаев диагностирования пиурии, которые не связаны с заболеваниями мочевыделительной системы.
Это может быть интоксикация организма, острое воспаление аппендикса, диабетический гломерулосклероз.
Симптомы
Основными симптомами, свидетельствующими о наличии пиурии, могут быть:
- тянущие и ноющие боли в нижней части поясницы;
- повышение температуры;
- изменение цвета мочи, ее прозрачности, присутствие в ней гнойных хлопьев;
- болезненное мочеиспускание;
- частые позывы к мочеиспусканию, которые могут быть и ложными.
На самом деле симптомов большое количество, и все они зависят напрямую от заболевания, которое вызывает образование гноя в моче. Общая картина симптомов будет указывать на воспалительные процессы в мочевыделительной системе.
Необходимо знать, что есть определенный перечень симптомов, при которых нужно незамедлительно обратиться за скорой медицинской помощью:
- высокая температура, состояние озноба и лихорадки;
- сильные боли в нижней части поясницы, с усилением в левом или правом боку спины;
- признаки интоксикации, головная боль, тошнота, рвота;
- изменение цвета мочи, с большим количеством хлопьев гноя;
- резкий и едкий запах мочи.
Все перечисленные симптомы говорят о сильнейшем воспалительном процессе, происходящем в организме, которые необходимо незамедлительно устранить.
Лечение
Лечение пиурии будет зависеть от результатов диагностики, которые помогут выявить причину возникновения гнойного процесса. После постановки диагноза пациенту может быть назначена медикаментозная терапия. Выбор медикаментов будет зависеть от заболевания, на устранение которого они будут направлены.
Для достижения положительного результата лечения возможно назначение физиотерапевтических процедур, если нет противопоказаний.
Лечение может проходить амбулаторно, но в случае тяжелого течения заболевания может быть рекомендована госпитализация в стационар.
В большинстве случаев при правильном выборе метода лечения эта патология может быть устранена в течение недели. Для исключения рецидива необходимо пройти полный курс лечения. В ином случае заболевание может повториться и перейти в хроническую форму.
Если во время лечения ваше состояние не улучшается или вы заметили ухудшения, рекомендовано сообщить об этом врачу. В случае необходимости может быть назначена повторная диагностика или смена лечения.
</index>Используемые источники:
- https://medside.ru/piuriya-lejkotsituriya
- https://urohelp.guru/diagnostika/analizy/lejkoceturiya.html
- https://sochi-mebel.ru/diagnostika/chto-takoe-piuriya
- https://propochki.info/mochevoj-puzyr-i-mocheispuskanie/piuriya
- https://pochkam.ru/mochevoj-puzyr-i-mocheispuskanie/piuriya.html







