 Содержание:
Содержание:
Нефротический синдром – неспецифический комплекс клинико-лабораторный симптомов, возникающий при воспалении почек и проявляющийся отеками, появлением белка в моче и его низким содержанием в плазме крови. Синдром является клиническим признаком почечных дисфункций или самостоятельной нозологией.
Термин «нефротический синдром» в 1949 году заменил определение «нефроз». Согласно статистике, патология чаще поражает детей 2-5 лет и взрослых 20-40 лет. Современной медицине известны случаи развития синдрома у престарелых лиц и новорожденных. Преобладание мужского или женского пола в структуре заболеваемости зависит от патологии, ставшей первопричиной синдрома. Если он возникает на фоне аутоиммунной дисфункции, среди больных преобладают женщины. Если синдром развивается на фоне хронической легочной патологии или остеомиелита, болеть будут в основном мужчины.
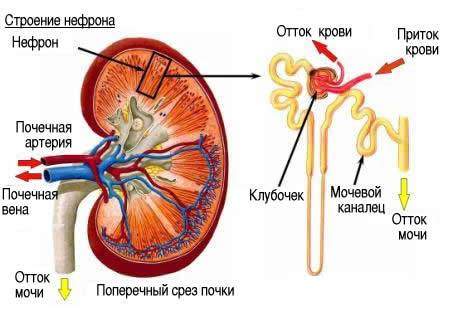 Нефротический синдром сопровождает различные урологические, аутоиммунные, инфекционные и метаболические заболевания. При этом у больных поражается клубочковый аппарат почек, и нарушается белково-липидный обмен. Белки и липиды после попадания в мочу просачиваются через стенку нефрона и повреждают эпителиальные клетки кожи. Следствием этого становятся генерализованные и периферические отеки. Потеря белка с мочой происходит в результате серьезной почечной дисфункции. Большую роль в развитии недуга также играют аутоиммунные реакции.
Нефротический синдром сопровождает различные урологические, аутоиммунные, инфекционные и метаболические заболевания. При этом у больных поражается клубочковый аппарат почек, и нарушается белково-липидный обмен. Белки и липиды после попадания в мочу просачиваются через стенку нефрона и повреждают эпителиальные клетки кожи. Следствием этого становятся генерализованные и периферические отеки. Потеря белка с мочой происходит в результате серьезной почечной дисфункции. Большую роль в развитии недуга также играют аутоиммунные реакции.
Диагностика нефротического синдрома основывается на клинических и лабораторных данных. У больных появляются ренальные и экстраренальные симптомы, возникают отеки различной локализации, развивается дистрофия кожи и слизистых. Отечность ног и лица нарастает постепенно, в течение нескольких дней. Генерализованные отеки протекают по типу анасарки и водянки серозных полостей.
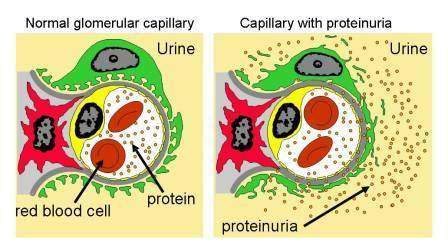
В крови обнаруживают гипоальбуминемию, диспротеинемию, гиперлипидемию, повышенную свертываемость крови, в моче — массивную протеинурию.
Для подтверждения диагноза необходимы данные биопсии почек и гистологического исследования биоптата. Консервативное лечение недуга заключается в соблюдении строгой диеты, проведении дезинтоксикационной, иммуносупрессивной, этиотропной, патогенетической и симптоматической терапии.
Этиопатогенез
Первичный нефротический синдром развивается при непосредственном поражении почек. Его причинами являются:
- Воспаление клубочков почек,
- Бактериальное воспаление канальцевой системы почек,
- Отложение белка амилоида в почечной ткани,
- Поздний токсикоз беременности — нефропатия,
- Новообразования в почках.
Врожденная форма синдрома обусловлена генной мутацией, передающейся по наследству, а приобретенная форма может развиться в любом возрасте.
Вторичная форма синдрома является осложнением различных соматических патологий:
- Коллагенозов,
- Ревматических поражений,
- Сахарного диабета,
- Онкопатологии,
- Тромбоза печеночных или почечных вен,
- Гнойно-септических процессов,
- Заболеваний крови,
- Бактериальных и вирусных инфекций,
- Паразитарных болезней,
- Аллергии,
- Гранулематоза,
- Заболеваний печени,
- Сердечной недостаточности хронического характера,
- Интоксикации солями тяжелых металлов или некоторыми лекарствами.
Существует идиопатический вариант синдрома, при котором причина остается неизвестной. Он развивается преимущественно у детей, имеющих слабый иммунитет и в наибольшей степени подверженных широкому спектру болезней.
Патогенетические механизмы нефротического синдрома долгое время оставались до конца не выясненными. В настоящее время учеными признается иммунологическая теория. Именно она лежит в основе патогенеза синдрома. Это связано с большой распространенностью недуга среди больных с аллерго-иммунологическими заболеваниями. Кроме того, в процессе лечения иммуносупрессивные препараты дают хороший терапевтический эффект.
В результате взаимодействия антител с эндогенными и экзогенными антигенами образуются иммунные комплексы, которые циркулируют в крови и оседают в почках, повреждая эпителиальный слой. Развивается воспаление, нарушается клубочковая микроциркуляция, повышается свертываемость крови. Клубочковый фильтр теряет свою проницательную способность, нарушается абсорбция белков, и они попадают в мочу. Так развивается протеинурия, гипопротеинемия, гипоальбуминемия, гиперлипидемия. Гиповолемия и снижение осмоса приводят к образованию отеков. Важное значение в этом процессе имеет гиперпродукция альдостерона и ренина, а также повышенная реабсорбция натрия.
От интенсивности и длительности воздействия этиопатогенетических факторов зависит выраженность клинических проявлений синдрома.
Симптоматика
Не смотря на разнообразную этиологию синдрома его клинические проявления однотипны и типичны.
- Протеинурия — ведущий, но не единственный, симптом патологии. Большую часть потерянного белка составляют альбумины. Их количество в крови снижается, происходит задержка жидкости в организме, что клинически проявляется отеками различной локализации и распространенности, скоплением свободного транссудата в полостях. Суточный диурез составляет менее 1 литра.
- Больные имеют типичный внешний вид: у них бледное, пастозное лицо и припухшие веки, язык обложен, живот вздут. Первые отеки появляются вокруг глаз, на лбу, щеках. Формируется так называемое «нефротическое лицо». Затем они опускаются на поясницу, конечности и распространяются на всю подкожную клетчатку, растягивая кожу. Отеки ограничивают подвижность больных, снижают их активность, затрудняют процесс мочеиспускания, вызывают постоянное слезотечение из глаз.
- К признакам астении относятся: слабость, вялость, гиподинамия, сухость во рту, жажда, дискомфорт и тяжесть в пояснице, снижение работоспособности.
- Острый нефротический синдром проявляется повышением температуры тела и признаками интоксикации.
- Дегенеративно-дистрофические изменения в коже — сухость, шелушение, появление трещин, через которые может выделяться жидкость.
- Диспепсические явления возникают не всегда. К ним относятся боль в эпигастрии, отсутствие аппетита, рвота, метеоризм, диарея.
- Болевой синдром – головные боли, миалгия и артралгия, боль в пояснице.
- Тяжелое течение хронического нефротического синдрома клинически проявляется парестезиями и судорогами.
- Гидроторакс и гидроперикард проявляются одышкой и болью в груди.
Формы синдрома:
- Персистирующая — часто встречающаяся форма болезни, характеризующаяся вялым и медленным течением. Даже упорная терапия не дает стойкой ремиссии. Исход патологии — развитие почечной недостаточности.
- Рецидивирующая – частая смена спонтанных обострений и ремиссий, которые достигаются с помощью лекарственной терапии.
- Эпизодическая – развивается в начале основного заболевания и заканчивается стойкой ремиссией.
- Прогрессирующая — быстрое развитие патологии, приводящее к развитию почечной недостаточности за 1-3 года.
Также выделяют 2 вида синдрома в зависимости от чувствительности к гормонотерапии — гормонорезистентный и гормоночувствительный.
Осложнения
При отсутствии своевременного и адекватного лечения нефротический синдром приводит к развитию тяжелых осложнений и неприятных последствий. К ним относятся:
- Инфекционные заболевания — воспаление легких, брюшины, плевры, сепсис, фурункулез. Несвоевременно оказанная противомикробная терапия может привести к смерти больного.
- Гиперсвертываемость крови, ТЭЛА, флеботромбоз, тромбоз почечных артерий.
- Острое нарушение мозгового кровообращения.
- Гипокальциемия, снижение плотности кости.
- Отек мозга и сетчатки.
- Отек легких.
- Гиперлипидемия, атеросклероз, острая коронарная недостаточность.
- Железодефицитная анемия.
- Анорексия.
- Эклампсия беременных, пренудительное прерывание беременности, преждевременные роды.
- Гиповолемический шок.
- Коллапс.
- Смертельный исход.
Диагностические мероприятия
Диагностика нефротического синдрома начинается с выслушивания жалоб и сбора анамнеза. Специалисты выясняют у больного наличие тяжелых соматических заболеваний — сахарного диабета, волчанки, ревматизма. Диагностически значимой является следующая информация: страдают ли члены семьи почечными болезнями; время появления первых отеков; какое лечение проходил больной?
Объективные данные:
- Бледная, «перламутровая», холодная и сухая кожа,
- Плотный налет на языке,
- Раздутый живот,
- Увеличенная печень,
- Периферические и генерализованные отеки.
Аускультативно при гидроперикарде отмечается приглушение сердечных тонов, а при гидротораксе – мелкопузырчатые хрипы в легких. Положителен симптом Пастернацкого — при поколачивании пациенты ощущают некоторую болезненность.
Лабораторная диагностика:
- Гемограмма — лейкоцитоз, увеличение СОЭ, эозинофилия, тромбоцитоз, эритропения, анемия;
- Биохимия крови — гипоальбуминемия, гипопротеинемия, гиперхолестеринемия, гиперлипидимия;
- Коагулограмма – признаки ДВС-синдрома;
- В моче – белок, лейкоциты, цилиндры, кристаллы холестерина, эритроциты, высокий удельный вес;
- Проба Зимницкого — уменьшение количества мочи и увеличение ее плотности, обусловленное усилением обратного всасывания в почечных канальцах;
- Проба Нечипоренко – повышенное количество цилиндров, эритроцитов и лейкоцитов в 1 мл мочи;
- Бакпосев мочи — определение вида и количества патогенной микрофлоры, вызвавшей патологический процесс в мочевыделительной системе. Бактериурия — количество бактерий в 1 мл мочи более 105.
Благодаря гиперлипидемии кровь приобретает характерный внешний вид: сыворотка окрашивается в молочно-белый цвет.
Инструментальные методы исследования:
- Электрокардиография – замедление сердечного ритма, дистрофические изменения в миокарде.
- УЗИ почек – определение строения и локализации почек, наличия структурных патологий в органе.
- Допплерография почечных сосудов — выявляет их сужения и закупорку, исследует кровоснабжение почек.
- Нисходящая внутривенная урография — неспособность почек к полноценному выведению рентгеноконтрастного вещества.
- Нефросцинтиграфия – оценка функций почек и их кровоснабжения. Введенное радиологическое средство пропитывает ткань почек, а специальный аппарат производит сканирование.
- Биопсия почек — забор почечной ткани с целью последующего микроскопического исследования.
Современные методы диагностики позволяют врачу быстро и правильно выявить почечную дисфункцию и поставить диагноз. Если данных лабораторных и инструментальных процедур окажется недостаточно, их дополняют иммунологическими и аллергологическими исследованиями.
Видео: анализы при нефротическом синдроме
Лечебные мероприятия
Лечение патологии занимаются урологи и нефрологи в стационарных условиях. Всем больным показана бессолевая диета, ограничение жидкости, постельный режим, этиотропная и симптоматическая терапия.
Диетотерапия необходима для нормализации обмена веществ, восстановления суточного диуреза и предотвращения отеков. Больным следует потреблять в сутки примерно 2700 – 3000 килокалорий, принимать пищу пять – шесть раз в день небольшими порциями, ограничить в рационе количество жидкости и поваренной соли до 2-4 грамм. Пища должна быть богата белками, углеводами, витаминами и калием. Разрешены нежирные сорта мяса и рыбы, обезжиренное молоко и творог, крупяные и макаронные изделия, сырые овощи и фрукты, кисели, компоты, чаи. Запрещены соленья и маринады, копчености, пряности, сладости, сдоба, жареные и острые блюда.
Этиотпропное лечение:
- Если синдром является проявлением аутоиммунной патологии, назначают глюкокортикостериоды – «Преднизолон», «Бетаметазоном». Глюкокортикостероиды оказывают противовоспалительное, противоотечное, противоаллергическое и противошоковое действие. Иммуносупрессивное действие стероидов заключается в угнетении процесса антителообразования, формировании ЦИК, улучшении почечного кровотока и клубочковой фильтрации.
- Гормонорезистентный нефротический синдром невыясненной этиологии лечится цитостатиками- «Циклофосфамидом», «Метотрексатом», «Хлорбутином». Они подавляют деление клеток, не обладая избирательной способностью и воздействуя на все органы и ткани.
- Если причиной патологии является бактериальная инфекция, больным назначают антибиотики – «Цефазолин», «Ампициллин», «Доксициклин».
Симптоматическая терапия:
- Диуретики для уменьшения отеков – «Фуросемид», «Гипотиазид», «Альдактон», «Верошпирон».
- Препараты калия – «Панангин», «Аспаркам».
- Десенсибилизирующие средства – «Супрастин», «Тавегил», «Цетрин».
- Сердечные гликозиды – «Строфантин», «Коргликон», «Кордиамин».
- Антикоагулянты для предотвращения тромбоэмболических осложнений – «Гепарин», «Фраксипарин».
- Инфузионная терапия – внутривенное введение альбумина, плазмы, реополиглюкина для нормализации ОЦК, регидратации, детоксикации организма.
- Гипотензивные препараты при повышении кровяного давления – «Капотен», «Лизиноприл», «Тенорик».
В тяжелых случаях проводят гемосорбцию и плазмаферез. После стихания острых явлений назначают восстановительное лечения на курортах Северного Кавказа или побережья Крыма.
Народная медицина не оказывает выраженного лечебного эффекта. Специалисты могут рекомендовать принимать в домашних условиях мочегонные сборы и отвары, приготовленные из толокнянки, можжевельника, петрушки, брусники.
Нефротический синдром – это смертельно опасное заболевание, которое нередко становится причиной развития мозговой, сердечной, легочной дисфункции. Правильная терапия нефротического синдрома и соблюдение всех клинических рекомендаций специалистов позволяют нормализовать работу почек и достичь стойкой ремиссии.
Предупреждающие меры
Профилактические мероприятия, позволяющие предотвратить развитие синдрома:
- Своевременное выявление и адекватное лечение заболеваний почек,
- Осторожный прием нефротоксических лекарств под врачебным контролем,
- Санация очагов хронической инфекции,
- Предупреждение патологий, проявляющихся нефротическим синдромом,
- Диспансерное наблюдение у нефролога,
- Ограничение психоэмоциональных нагрузок, стрессов,
- Исключение физического перенапряжения,
- Своевременная пренатальная диагностика врожденного недуга,
- Правильно и сбалансированное питание,
- Ежегодное прохождение профосмотра у врачей,
- Анализ родословной с оценкой почечных и внепочечных заболеваний у ближайших родственников.
Прогноз синдрома неоднозначный.Он зависит от этиопатогенетических факторов, возрастных и индивидуальных особенностей больного, проводимого лечения. Полное выздоровление при данном недуге практически невозможно. У больных рано или поздно происходит рецидив патологии и ее быстрое прогрессирование. Исходом синдрома нередко становится хроническая дисфункция почек, азотемическая уремия или смерть больного.
Видео: лекция о нефротическом синдроме
Протекает данное заболевание, как правило, тяжело. Этот процесс может быть осложнен возрастом пациента, его клинической симптоматикой, сопутствующими патологиями. Вероятность положительного исхода непосредственно связана с адекватно подобранным и своевременно начатым лечением.
Нефротический синдром — что это такое
Почечные синдромы диагностируются на основе информации об изменениях в анализах мочи и крови. Заболевания такого типа сопровождают отеки, локализирующиеся по всему телу, кроме того, для них характерна повышенная свертываемость крови. Нефротический синдром – это расстройство работы почек, вследствие чего увеличивается количество белка, удаляющегося из организма посредством мочеиспускания (это называется протеинурией). Кроме того, при патологии происходит сокращение альбумина в крови и нарушается обмен жиров, белков.
Нефротический синдром — причины
Пока остаются не до конца изученными причины нефротического синдрома, однако уже известно, что они делятся на первичные и вторичные. К числу первых относится наследственная предрасположенность к гломерулонефриту, болезни мочевыводящих путей, врожденные патологии функционирования и строения почек (недуг чаще возникает при амилоидозе, при нефропатии беременных, при опухолях почек, при пиелонефрите). Вторичными причинами развития заболевания считаются:
- вирусные инфекции, включая гепатит и СПИД;
- эклампсия/преэклампсия;
- сахарный диабет;
- туберкулез;
- частый прием медикаментов, которые влияют на работу почек/печени;
- заражение крови;
- возникновение аллергических реакций;
- эндокардит хронического типа;
- отравление химическими веществами;
- врожденная недостаточность сердечной мышцы;
- онкологические новообразования в почках;
- волчанка, другие аутоиммунные болезни.
Нефротический синдром — классификация
Как было написано выше, заболевание может быть первичным или вторичным, в зависимости от причин его появления. При этом первая форма патологии подразделяется на приобретенную и наследственную. Если с последним видом нефропатии все ясно, то приобретенная характеризуется внезапным развитием болезни на фоне различных почечных недугов. Классификация нефротического синдрома также включает идиопатическую форму заболевания, при которой ее причины остаются неизвестными (установить их невозможно). Идиопатическая мембранозная нефропатия чаще диагностируется у детей.
Существует, кроме того, другая классификация, основывающаяся на реакции организма на лечение заболевания гормонами. Так, патология подразделяется на:
- гормоночувствительную (хорошо лечится препаратами гормонального типа);
- нечувствительную к гормонам (при этом лечение проводится медикаментами, которые подавляют интенсивность нефротического синдрома).
В зависимости от степени выраженности симптомов, заболевание почек может быть:
- острым (при этом признаки недуга проявляются единоразово);
- хроническим (симптоматика возникает периодически, после чего наступает период ремиссии).
Нефротический синдром — патогенез
Патология чаще поражает ребенка, а не взрослого, при этом развивается синдром, как правило, в возрасте до 4 лет. Статистика говорит о том, что более подвержены недугу мальчики, чем девочки. Патогенез нефротического синдрома заключается в том, что в организме человека нарушается белково-липидный обмен, в результате чего в моче накапливаются эти два вещества, которые просачиваются в клетки кожи. Как следствие возникает характерная симптоматика нефропатии – отечность. Без правильной терапии болезнь приводит к тяжелым осложнениям, а в крайнем случае возможен летальный исход.
Нефротический синдром у детей
Это собирательное понятие включает целый комплекс симптомов и характеризуется обширными отеками жировой клетчатки, скоплением жидкости в полостях организма. Врожденный нефротический синдром у детей, как правило, развивается в младенческом возрасте и вплоть до 4 лет. При этом определить причину заболевания у малышей зачастую не представляется возможным или является затруднительной задачей. Врачи связывают детскую нефропатию с несформированной иммунной системой ребенка и его уязвимостью к ряду патологий.
Врожденное заболевание финского типа у ребенка может развиваться даже внутриутробно и вплоть до 3 лет. Синдром получил такое название вследствие исследования его финскими учеными. Нередко нефропатия у деток возникает на фоне других недугов:
- при гломерулонефрите;
- системной волчанке;
- склеродермии;
- васкулите;
- диабете;
- амилоидозе;
- онкологии.
Кроме перечисленных патологических состояний, толчком может послужить болезнь минимальных изменений или фокальный сегментарный гломерулосклероз. Диагностика нефротического синдрома у деток не представляется сложной задачей: даже внутриутробно можно выявить патологию посредством анализа околоплодной жидкости и ультразвукового исследования.
Острый нефротический синдром
Заболевание, которое диагностировали впервые называют «острый нефротический синдром». К предшествующей патологии симптоматике относятся:
- спад работоспособности, слабость;
- снижение диуреза;
- отечный синдром, который начинается из-за задержки воды и натрия в организме (локализируется симптом повсеместно: от лица до лодыжек);
- повышение АД (диагностируется у 70% больных).
Причины острого нефротического синдрома устраняются посредством антибактериальной терапии. При этом курс лечения длится примерно 10-14 суток. Патогенетическая терапия предполагает применение антикоагулянтов (на основе гепарина) и антиагрегантов (курантил). Кроме того, обязательной составляющей восстановления здоровья пациента является симптоматическое лечение, которое включает прием препаратов, оказывающих диуретический эффект (Гипотиазид, Фуросемид). При осложненной, долго длящейся болезни назначают кортикостероиды и пульс-терапию.
Хронический нефротический синдром
Для данной формы заболевания характерна смена периодов обострения и ремиссии. Как правило, хронический нефротический синдром диагностируется во взрослом возрасте из-за неправильного либо недостаточного лечения острой нефропатии в детстве. Основные клинические признаки патологии зависят от ее формы. Распространенная симптоматика синдрома – это:
- повышение артериального давления;
- отечность на теле, лице;
- плохая работа почек.
Самостоятельное лечение заболевания недопустимо: основная терапия происходит в условиях специализированного стационара. Общими требованиями ко всем больным являются:
- бессолевая диета;
- ограничение приема жидкости;
- прием назначенных врачом препаратов;
- соблюдение рекомендованного режима;
- избежание переохлаждения, психических и физических нагрузок.
Нефротический синдром — симптомы
Основным признаком нефропатии является отечности на теле. При первой стадии патологии она локализируются преимущественно на лице (как правило, на веках). После отеки возникают в области половых органов, поясницы. Симптом распространяется на внутренние органы: жидкость скапливается в брюшине, пространстве между легкими и ребрами, подкожной клетчатке, перикарде. Другие признаки нефротического синдрома – это:
- сухость во рту, частая жажда;
- общая слабость;
- головокружения, сильные мигрени;
- нарушение мочеиспускания (объем выделения мочи снижается до литра в сутки);
- тахикардия;
- диарея/рвота или тошнота;
- болезненность, тяжесть в области поясницы;
- увеличение брюшины (живот начинает расти);
- кожа становится сухой, бледной;
- снижается аппетит;
- одышка в состоянии покоя;
- судороги;
- расслоение ногтей.
Нефротический синдром — дифференциальная диагностика
Для определения формы и степени заболевания проводится дифференциальная диагностика нефротического синдрома. При этом основными методиками выступают осмотр, опрос больного, взятие лабораторных анализов и проведение аппаратного обследования пациента. Дифференциальная диагностика осуществляется врачом-урологом, который оценивает общее состояние больного, проводит осмотр и пальпацию отеков.
Анализы мочи и крови подвергаются лабораторной диагностике, в ходе которой осуществляются биохимические и общие исследования. При этом специалисты выявляют пониженное или повышенное количество в жидкостях альбумина, белков, холестерина. С помощью диагностических методик определяется фильтрационная способность почек. Аппаратная диагностика предполагает:
- биопсию почек;
- УЗИ почек (это позволяет обнаружить новообразования в органе);
- сцинтиграфию с контрастом;
- ЭКГ;
- рентген легких.
Лечение нефротического синдрома
Терапия заболевания предполагает комплексный подход. Лечение нефротического синдрома обязательно включает прием глюкокортикоидов (Преднизол, Преднизолон, Медопред, Солу-Медрол, Метилпреднизолон, Метипред), которые помогают снять отечность, оказывают противовоспалительное действие. Кроме того, пациенту с нефропатией назначаются цитостатики (Хлорамбуцил, Циклофосфамид), сдерживающие распространение патологии, и иммунодепрессанты, они же антиметаболиты, для незначительного снижения иммунитета (это нужно для лечения заболевания).
Обязательной составляющей медикаментозного лечения нефротического синдрома является прием мочегонных средств – диуретиков типа Верошпирона, которые служат эффективным способом снятия отечности. Кроме того, при данном заболевании предусмотрено введение специальных растворов в кровь – инфузионная терапия. Препараты, концентрацию и объем врач рассчитывает индивидуально для каждого пациента). К таким медикаментам относятся антибиотики и альбумин (заменяющее плазму вещество).
Диета при нефротическом синдроме
Пациентам с нефропатией при ярко выраженной отечности и отклонениях белка в моче обязательно нужно соблюдать диету. Она направлена на нормализацию обменных процессов и предупреждения дальнейшего образования отеков. Диета при нефротическом синдроме предполагает употребление не больше 3000 кКал в сутки, при этом пища должна поступать в организм в маленьких количествах. Во время лечения синдрома нужно отказаться от острых, жирных продуктов, минимизировать соль в рационе и сократить объем потребления жидкости до 1 литра в день.
При нефротическом синдроме стоит исключить из меню следующие продукты:
- хлебобулочные изделия;
- жареная пища;
- твердые сыры;
- молочные продукты с высоким процентом жирности;
- жирная еда;
- маргарин;
- газированные напитки;
- кофе, крепкий чай;
- приправы, маринады, соусы;
- чеснок;
- бобовые;
- лук;
- сладости.
Осложнения нефротического синдрома
Неверное или несвоевременное лечение нефропатии может повлечь негативные последствия, включая распространение инфекций из-за ослабленного иммунитета. Это объясняется тем, что во время терапии используются подавляющие иммунную систему препараты, чтобы увеличить воздействие определенных медикаментов на пораженные органы. Возможные осложнения нефротического синдрома включают нефротический криз, при котором белки в организме понижаются до минимума, а АД растет.
Опасным для жизни осложнением может стать отек головного мозга, который развивается вследствие скопления жидкости и роста давления внутри черепа. Иногда нефропатия влечет отек легких и инфаркт, для которого характерен некроз тканей сердца, появление сгустков в крови, тромбоз вен и артерий, атеросклероз. Если патологию выявили у беременной, то для нее и плода это грозит гестозом. В крайних случаях врач рекомендует прибегнуть к прерыванию беременности.
Видео: что такое нефротический синдром
Нефротический синдром
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Понравилась статья?Рассказать друзьям:Реклама на сайте
Статья обновлена: 13.05.2019
Комментарии для сайта Cackle
Заболевания почек не всегда ограничиваются появлением дизурии и других расстройств мочеиспускания.
Нефротический синдром – один из самых коварных в нефрологической практике, так как непросто лечится и опасен своими осложнениями. Что же представляет собой этот синдром?
Общая информация о болезни
Почки в организме человека выполняют роль важного фильтра, который способствует выведению токсичных веществ, обратному всасыванию полезных соединений.
Кроме того, этот орган регулирует водно-электролитный обмен через ряд физиологических механизмов.
В нормальных условиях капсула в клубочках почках (основной элемент почечного фильтра) проницаема для одних соединений, а также абсолютно непроницаема для других.
При описываемой патологии все компоненты этого фильтра выходят из строя. В результате фильтруются белковые структуры. Именно этот факт – протеинурия, или белок в моче, — обусловливает симптоматику описываемой патологии.
Отличие первичной от вторичной стадии
Первичный нефротический синдром связан с патологией почек. В подавляющем числе случаев речь идет о гломерулонефрите. Но он возможен также при следующих состояниях:
- амилоидоз;
- гипернефрома;
- быстропрогрессирующий или подострый гломерулонефрит с полулуниями;
- нефропатия при беременности.
Вторичный характер синдрома говорит о том, что изначально почечный фильтр был интактен, не поражен. Сформировалось патологическое состояние на фоне других заболеваний.
Причины развития
Этиологические факторы первично возникающего нефротического синдрома связано с нарушением работы гломерулярного фильтра по причине почечных заболеваний.
Острый гломерулонефрит обычно связан с перенесенной стрептококковой инфекцией.
Хронический же нефрит не так просто связать с определенной причиной. Чаще всего имеет место наследственная предрасположенность, которая реализуется на фоне стрессорного воздействия.
Это может быть обострение хронической патологии, беременность, выраженная переутомляемость.
Широк спектр заболеваний, которые являются основой для вторичного нефротического синдрома. Он включает дисметаболические, инфекционные, системные и другие патологии, а именно:
- ревматоидный артрит;
- системная красная волчанка;
- сахарный диабет с исходом в диабетическую нефропатию;
- склеродермическая почка;
- эндокардит;
- геморрагические васкулиты;
- болезни с аллергическим компонентом;
- лимфогранулематоз;
- токсическое поражение почечной ткани;
- паранеоплатический синдром при новообразования любой локализации.
При выявлении признаков описываемой патологии почек необходимо проводить детальную дифференциальную диагностику, чтобы исключить как первичный, так и вторичный характер патологии.
Проявление клинической картины
Основными симптомами независимо от причины нефротического синдрома, являются отеки. Они локализуются поначалу в области лица. Излишки жидкости откладываются вокруг глаз или в районе подбородка.
Лицо становится более округлым, а глазные щели сужаются. Врачи называют такое состояние facies nephritica или «почечное лицо».
Отеки мягкие, при надавливании ямка долго восстанавливается. На ощупь кожа холодная, а внешне бледноватая. При прогрессирующей потере белков и альбуминов с мочой их становится меньше в крови.
В результате падает онкотическое давление плазмы. Отеки становятся массивными, потом переходят на руки, ноги, туловище.
Отечность кистей становится заметной, если человек носит кольцо. Пациенту становится тяжело снимать его. Когда отекают стопы или голени, возникают трудности с обувью.
Белки крови теряются в большом количестве. Они выполняют массу функций. Среди них — участие в реакциях иммунитета, свертывания крови и другие.
Организм пациента становится уязвимым даже к условно-патогенной микрофлоре. Гломерулонефрит часто обнаруживается у детей.
Если он протекает с нефротическим синдромом, то ребенок часто болеет. Приходится назначить не один антибактериальный препарат, чтобы справиться с инфекцией, осложняющей нефротический синдром.
У пожилых пациентов возможны геморрагические осложнения. Они проявляются в кровоточивости, кровоизлияниях. Крайняя степень — диссеминированное сосудистое свертывание. Это состояние приравнивается к шоковому, поэтому лечится только в условиях реанимации.
Диагностические меры
Врач на приеме первым делом собирает анамнестические данные, жалобы. Важно обращать внимание на хронологию появления симптомов, их связь с инфекцией.
При подозрении на нефротический синдром принято осуществлять забор крови, мочи на общий анализ. Далее биологические жидкости исследуются более детально на большее количество реагентов.
Биохимия крови определяет концентрацию белка, его фракций (глобулинов и альбуминов), холестерина (одно из проявлений нефротического синдрома — гиперхолестеринемия), креатинин, мочевина, а также калий, натрий, печеночные ферменты.
Используют анализы мочи по Нечипоренко, Зимницкому, а также суточная протеинурия. Для исключения бактериальной природы патологического состояния моча исследуется на бактериологический посев.
УЗИ, биопсия и рентгенография — следующие этапы диагностики собственно патологии почек. Но для исключения вторичного характера болезни нужны другие анализы с исследованиями:
- ИФА на ВИЧ, гепатиты;
- антитела к кардиолипину;
- гликемический профиль;
- амилоид щеки или слизистой прямой кишки;
- онкомаркеры крови.
Важно определить причину, чтобы лечить заболевание прицельно и эффективно.
Методы терапии
При нефротическом синдроме первичного характера, лечением больных занимается либо врач нефролог, либо уролог.
Вторично возникающая патология гломерулярного фильтра — удел профильного специалиста в зависимости от фоновой патологии.
Но лечение должно быть скорректировано с учетом мнения нефролога. Патология серьезная, поэтому решение этой проблемы должно быть комплексным.
Какие симптомы и осложнения требуют лечения
Патогенетическая терапия требуется при наличии высокой активности процесса. К таким ситуациям относят высокую потерю белка с мочой — протеинурию более 3 г/л. Вторая ситуация — выраженные отеки. В этом случае требуется подключение диуретиков, а также использование аминокислот.
Хроническая почечная недостаточность осложняет течение нефротического синдрома рано или поздно. Высокие уровни креатинина и мочевины крови становятся поводом для госпитализации.
Синдром ДВС лечится не в нефрологическом отделении, а в условиях реанимации. Для лечения понадобится целый комплекс препаратов, а также взаимодействие докторов разных специальностей.
Необходимые медикаменты
В условиях специализированного нефрологического или же терапевтического стационара используются несколько групп препаратов. Среди них:
- цитостатические средства (Хлорбутин, Циклофосфан);
- глюкокортикоиды (Преднизолон, Дексаметазон);
- мочегонные средства (Фуросемид, Триамтерен, Верошпирон или Инспра);
- гипотензивная терапия.
Основной принцип лечения нефротического синдрома — иммуносупрессия или снижение агрессии собственных иммунных сил к своим же тканям. Ведь преобладающий механизм развития этого состояния — аутоиммунный. Для этого рассчитывают дозы глюкокортикоидных гормонов или цитостатических препаратов.
Мочегонные средства призваны в качестве симптоматической терапии.
Фуросемид или Лазикс быстро «сгоняют» отеки, приводят к облегчению состояния.
Но при использовании петлевых диуретиков с мочой теряется калий. Поэтому их можно комбинировать с калий-сберегающими мочегонными средствами — Верошпироном или Торасемидом.
При большой потере белка с мочой нефрологи рекомендуют прибегать к вливанию растворов, содержащих аминокислоты и белки. Это позволит избежать фатальных осложнений.
Гормональные и цитостатические препараты
Глюкокортикоиды и средства, оказывающие влияние на деление клеток, показаны для лечения нефротического синдрома.
Смысл назначения этих медикаментов в уменьшении активности воспаления, клеточной или гуморальной (антительной) агрессии.
Среди гормональных средств используют:
- Преднизолон;
- Триамцинолон;
- Дексаметазон.
Дозировка Преднизолона для взрослых при высокой активности процесса составляет 80 мг за сутки. В 1 таблетке 5 мг, то есть 16 таблеток применяются в течение дня. Их делят на 4 приема.
Затем дозировки постепенно снижают до поддерживающих. Их можно принимать амбулаторно. При неэффективности от глюкокортикоидов приходя к назначению следующей группы средств – цитостатиков.
Диетические предписания
Среди немедикаментозных мер воздействия — диетические рекомендации.
Максимально ограничивают потребление поваренной соли, потому что она может вызвать появление гипертензии (повышение артериального давления).
Второй важный аспект — ограничение потребление белка в пищу, несмотря на его потерю с мочой из организма.
Поддерживающая терапия
Терапия на госпитальном уровне не заканчивается. Нефрологи на этом этапе подбирают поддерживающую дозировку патогенетических средств, которые далее назначаются участковым терапевтом или амбулаторным нефрологом.
Задача этих специалистов — мониторинг состояния больного. При ухудшении состояния они снова направляют пациента на стационарное лечение.
Рекомендации для больных после выписки
Следует постоянно посещать терапевта и нефролога. Кратность визитов оговаривается в каждом конкретном случае индивидуально. На момент осмотра пациент должен сдавать следующий ряд анализов и исследований:
- анализ мочи общий;
- проба Нечипоренко;
- проба по Зимницкому;
- суточная протеинурия;
- дважды за год — ультразвуковое исследование почек;
- креатинин, мочевина, калий, белок, альбумин, глобулины крови в рамках биохимического анализа.
Важно отслеживать изменения в динамике, чтобы принимать меры по дальнейшему лечению, его интенсификации или уменьшению объема.
Прогнозы к выздоровлению
Перспективы терапии зависят от своевременности начатой терапии.
На самых ранних стадиях при минимальной степени протеинурии, патогенетическое лечение позволяет достигнуть ремиссии.
На этапе осложнений лечить пациента крайне сложно. Достижение ремиссии — практически невозможная миссия в этой ситуации.
Предупреждение недуга
Специфических превентивных мер не существует при данной патологии. Тем не менее, прохождение профилактических осмотров позволит не упустить изменения в анализах и клинические проявления нефротического синдрома.
Нефротический синдром сложно предотвратить. Главное, найти причину и своевременно начать этиотропное и патогенетическое лечение.
Самолечение может при этом заболевании только навредить. Требуется консультация квалифицированного доктора.
<index>
В нефрологии выделяют несколько состояний, наблюдающихся при различных патологиях, но имеющих сходную клиническую картину и лабораторные показатели. Одним из них является нефротический синдром. Попробуем разобраться, при каких заболеваниях он наблюдается, выясним его причины, механизм развития, проявления, а также чем и как лечится нарушение, и что предпринимать для профилактики осложнений.
Характеристика нефротического синдрома
Нефротический синдром – это не самостоятельное заболевание, хотя в МКБ-10 выделено специальным кодом – N04. Наблюдается он как при болезнях почек, так и в случаях других нарушений в организме. Обычно состояние выявляется с одинаковой частотой у женщин и мужчин трудоспособного возраста, реже – у детей и лиц преклонных лет.
Причины и механизм развития
Различают первичный (почечного генеза) нефротический синдром и проявление недугов, вовлекающих в патологический процесс выделительную систему. В случае изначального поражения почек, если причина не установлена, синдром называют идиопатическим. Выделяют врожденную (болезнь Фабри, синдром «финского типа») разновидность и приобретенную (диффузный гломерулонефрит, амилоидоз, онкология почек).
Вторичный нефротический синдром может являться признаком таких патологий:
 Аутоиммунных процессов – ревматоидного артрита, системной красной волчанки, пурпуры Шенлейн-Геноха, синдрома Шегрена, дерматомиозита, язвенного колита, узелкового периартериита, саркоидоза.
Аутоиммунных процессов – ревматоидного артрита, системной красной волчанки, пурпуры Шенлейн-Геноха, синдрома Шегрена, дерматомиозита, язвенного колита, узелкового периартериита, саркоидоза.- Новообразований – болезни Ходжкина, других лимфом, хронического лейкоза, миеломы, карциномы различной локализации (легких, желудка, щитовидной железы, женских половых органов).
- Нарушений эндокринной системы – сахарного диабета, гипотиреоза,
- Вирусных, бактериальных и паразитарных заболеваний – гепатитов В и С, ветряной оспы, цитомегаловирусной инфекции, ВИЧ, токсоплазмоза, малярии, сифилиса, туберкулеза, лепры, шистосомиаза.
- Токсического действия химических веществ – нестероидных противовоспалительных и жаропонижающих, препаратов висмута, золота, лития, параметадона, героина.
- Аллергических реакций на укусы змей, насекомых, сывороточную болезнь.
- Наследственных аномалий – серповидно-клеточной анемии, синдрома Альпорта.
Также нефропатия может развиваться при некоторых других состояниях – позднем токсикозе беременных, стенозе почечной артерии, отторжении трансплантированной почки.
Нет единой точки зрения на патогенез данного синдрома. Специалисты указывают, что нефротический отек обусловлен следующими патогенетическими механизмами:
- Иммунологическим – что подтверждает выявление циркулирующих в крови иммунных комплексов.
- Биохимическим – изменения метаболизма вызывают развитие отеков.
- Гемодинамическим – нарушение клубочковой фильтрации как причина задержки жидкости в тканях.
Комплексы антиген-антитело вызывают развитие воспалительной реакции, нарушение микроциркуляции в стенке нефронов. Это способствует повышению её проницаемости, что приводит к проникновению в мочу белка и гипоальбуминемии, снижению осмотического давления, гиповолемии. Явления ведут к гиперпродукции ренина и альдостерона, реабсорбции натрия, увеличению показателей тонометрии.
Проявления
Клиническая картина нефротического синдрома характеризуется следующими симптомами: отек, белок в моче, снижение альбуминов и повышение липидов в крови, дистрофические поражения кожи и слизистых оболочек.
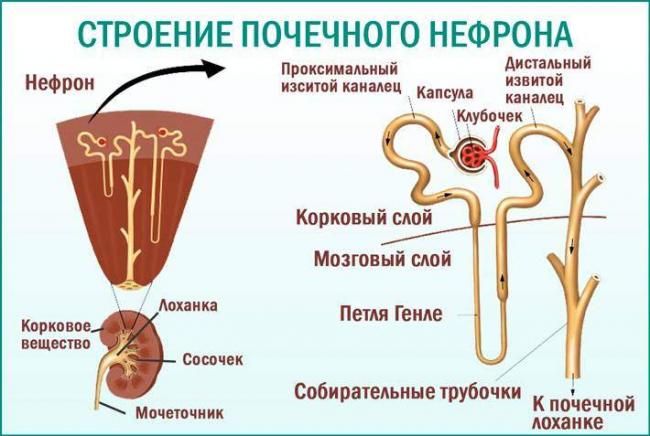
Важно знать! Специалисты отмечают, что протеинурия всегда свидетельствует о нарушении функции почек. Но часто симптомокомплекс выступает «первым звоночком» нозологии, затрагивающей выделительную систему вторично. Поэтому пациенты с нефротическим синдромом нуждаются во всестороннем обследовании.
Отличие от нефритического синдрома
Иногда пациенты из-за сходного звучания путают эти понятия. При нефротическом синдроме отсутствует воспалительное поражение гломерулярных структур – главный гистологический признак.
Уточним подробности:
| Нефротический | Нефритический | |
|---|---|---|
| Сходные симптомы и их отличия | ||
| Отеки | Значительные, легко перемещаются, рыхлые, быстро нарастают | Периферические, незначительные |
| Протеинурия | Свыше 3 г/л | Не более 0,5-2 г/л |
| Гипопротеинемия | Иногда наблюдается незначительное снижение протеинов крови | |
| Гиперхолистеринемия | Нормальный уровень липидов крови |
Дифференциальная диагностика синдромов не имеет решающего значения. Гораздо важнее установить основное заболевание. Так, при геморрагическом васкулите – пурпуре Шенлейна-Геноха – могут проявляться оба симптомокомплекса.
Возникающие осложнения
В начальной стадии наблюдается отечность лица, поясницы, рук, ног, половых органов. Нарастание клинической картины может происходить постепенно или стремительно. Острый нефротический синдром характеризуется скоплением транссудата в полостях и тканях, что способно вызвать дыхательную и сердечную недостаточность, асцит, анасарку, отек мозга.
Кожа пациентов обычно бледная, сухая, истонченная, подвержена грибковым инфекциям. Нарастание отеков сопряжено с уменьшением количества мочи, анорексией, диспепсическими явлениями.
Гиперхолистеринемия и гипопротеинемия негативно сказываются на работе системы кровообращения, способствуют дистрофии сердечной мышцы, неврологическим проявлениям – парестезиям, судорогам. Происходит нарушение работы печени, поджелудочной железы, надпочечников. Грозное осложнение – развитие гиповолемического шока, которое медики называют ещё нефротическим кризом. Иногда наблюдается незначительная гематурия и повышение артериального давления, что свидетельствует о смешанном типе нефротического синдрома.
Постановка диагноза
В диагностике главное не определить у пациента клинику нефротического синдрома (для этого достаточно выявить отеки и назначить анализ мочи), а уточнить его первопричину. Иногда человек длительное время болен (например, сахарным диабетом или гипотиреозом), а нефрит развивается как осложнение. В этом случае также требуется проведение диагностики с целью уточнения состояния пациента. Поэтому обследование больного требует особого внимания опытного нефролога.
Учитываются факторы:
 Анамнез – в педиатрии важно знать, как протекала беременность, роды. И у взрослого, и у ребенка врач спросит о заболеваниях родственников, аллергии, перенесенных инфекциях, уточнит, когда возник первый симптом, острый либо хронический процесс, подробно расспросит про течение болезни и выполнение врачебных рекомендаций.
Анамнез – в педиатрии важно знать, как протекала беременность, роды. И у взрослого, и у ребенка врач спросит о заболеваниях родственников, аллергии, перенесенных инфекциях, уточнит, когда возник первый симптом, острый либо хронический процесс, подробно расспросит про течение болезни и выполнение врачебных рекомендаций.- Осмотр – обязательное измерение артериального давления, пульса, определение частоты дыхания. Объективное обследование подразумевает при нефротическом синдроме аускультацию сердца и легких, пальпацию живота, оценку состояния кожи, слизистых, щитовидной железы.
- Лабораторные данные – общий анализ крови выявит возможные признаки воспалительного процесса в организме (ускорение СОЭ, лейкоцитоз), а также анемию. Биохимическое исследование подтвердит гиперхолестеринемию и гипопротеинемию. При оценке мочи учитывается не только наличие белка, но и другие показатели – удельная плотность, число форменные элементов крови, присутствие солей. При подозрении на инфекционные заболевания, врач назначит дополнительные тесты на ВИЧ, гепатиты, бактериоскопию мокроты, ИФА.
- Инструментальные методы – основным является УЗИ. Оно не оценит работу почки, но выявит анатомические изменения и врожденные аномалии. Допплерография почечных сосудов уточнит состояние артерий, нарушение микроциркуляции. Нефросцинтиграфия позволит оценить степень поражения паренхимы почек.
- Морфологическое исследование – вполне вероятно, что понадобится приготовление микропрепаратов из тканей различных органов. В детском возрасте проведение биопсии почки требуется в случаях преднизолон-резистентной формы заболевания.
Основываясь на полученных результатах, специалист, следуя алгоритму, должен выявить основную болезнь, вызвавшую нефротический синдром. Возможно, для предотвращения неверного диагноза, врач посчитает необходимым провести обследование сердца, печени, легких.
Пути лечения
Учитывая, что данное состояние является клиническим проявлением различных расстройств, лечение нефротического синдрома подразумевает терапию основного заболевания. Коррекция почечных нарушений проводится по единой схеме.
Правила питания
Диетотерапия предусматривает максимальное облегчение работы почек, улучшение процессов метаболизма. Рекомендуется составить распорядок дня так, чтобы принимать пищу как можно чаще малыми порциями. Специалисты советуют устраивать минимум один разгрузочный день в неделю.
 Основные характеристики правил лечебного питания:
Основные характеристики правил лечебного питания:
- минимальное потребление соли;
- обогащение рациона продуктами, содержащими калий, липотропные вещества;
- замена животных жиров растительными;
- контроль объема принятой жидкости.
Важно знать! Хлорид натрия задерживает в тканях воду и способствует увеличению отеков, поэтому важно постараться обеспечить бессолевую диету. При расчете необходимого объема воды, рекомендовано следовать правилу: число выделенной за сутки мочи + 0,5 литра.
Чтобы восполнить потерю белка, при нефротическом синдроме, взрослый пациент должен употреблять не менее 1,3-1,5 г/кг масса тела в сутки, но в случае развития почечной недостаточности и азотемии, потребление белка ограничивают.
Лекарственная терапия
Иногда коррекция метаболических нарушений и лечение болезни, вызвавшей поражение почек, способствует уменьшению отека. Терапия нефротического синдрома назначается в зависимости от морфологических изменений. Поэтому нефрологи взрослым пациентам подбирают медикаменты, основываясь на описаниях проведенной биопсии почки.
Лечение направлено на достижение таких результатов:
- Снижение аутоиммунных процессов и воспаления – гормональные, цитостатические препараты.
- Подавление инфекционных агентов – антибиотикотерапия.
- Улучшение работы мочевой системы – нефропротекторы, диуретики, гипотензивные средства.
- Коррекция метаболизма – введение белковых комплексов, статинов.
Специалисты оценивают степень фокального сегментарного гломерулосклероза, состояние функции почек. Прием лекарственных средств без консультации врача недопустим.

Применение нетрадиционных средств
Следует очень осторожно относиться к применению народных методов. Иногда разрешено употребление мочегонных трав или почечных сборов. Минеральные воды богаты солями, которые оказывают отрицательное воздействие на работу выделительной системы. В период ремиссии возможно санаторно-курортное лечение по направлению нефролога.
Хирургические методы
Лечение нефротического синдрома консервативное. Если его причиной является злокачественное образование, то своевременное удаление опухоли может предотвратить смерть больного. Для облегчения страданий пациента в случае скопления жидкости или абдоминальных болей при нефротическом шоке с целью дифференциальной диагностики медики могут выполнять пункцию полостей организма.
Предупреждение нефротического синдрома
Невозможно говорить о предупреждении нефротического синдрома, учитывая разнообразие недугов, вызывающих его. Избежать патологии мочевой системы можно, придерживаясь принципов здорового образа жизни.
Медики классифицируют профилактику:
- Первичную – направленную на устранение причин, вызывающих заболевания почек.
- Вторичную – предупреждение рецидивов, обострений, осложнений.
Трудно проводить профилактику, если пациент страдает, например, сахарным диабетом или аутоиммунным системным заболеванием. В этом случае даже легкое нарушение рекомендаций врача способно оказать неблагоприятное последствие на работу почек. Поэтому ни коим образом нельзя экспериментировать с собственным здоровьем.
Заключение
Нефротический синдром – серьезное патологическое состояние, несущее угрозу здоровью и жизни человека. В лечении важно учитывать все звенья патогенеза болезней, его вызывающих. Терапия может принципиально различаться не только при схожих лабораторных показателях, но и при одинаковом диагнозе у различных пациентов. Но история медицины знает немало примеров, когда люди с данной патологией успешно излечивались. Главное – при малейших симптомах не затягивать с обращением к специалисту и тщательно выполнять все врачебные рекомендации.
</index>Используемые источники:
- https://sindrom.info/nefroticheskij/
- https://sovets.net/9683-nefroticheskij-sindrom.html
- https://urohelp.guru/pochki/nefrozy/sindrom.html
- https://uromir.ru/nefrologija/porazhenie/nefroticheskij-sindrom.html







