before—>Содержание
Иногда случается, что ребенок рождается с разными почками – одна имеет нормальные размеры, другая уменьшена в несколько раз, причем в строении уменьшенного органа нет никаких отклонений. Такая патология называется гипоплазия почки – это дефект врожденного происхождения, для которого характерно нормальное функционирование органа, но почечных клеток в нем вдвое меньше.
p, blockquote<dp>1,0,0,0,0—>
p, blockquote<dp>2,0,0,0,0—>
Разновидности гипоплазии
h2<dp>1,0,0,0,0—>
Нефрологами гипоплазия почки классифицируется на три разновидности:
p, blockquote<dp>3,0,0,0,0—>
- Гипоплазия, сочетающаяся с дисплазией, представляющей нарушения в структурном развитии почки;
- Олигомеганефротическая форма гипоплазии – подобное состояние считается редким, для него помимо недостаточного размера характерно уменьшение числа клубочков и долек почки. При подобной форме, с целью компенсации недостаточного количества структурных составляющих, происходит утолщение сосудистых стенок органа, разрастание фиброзной ткани, расширение почечных канальцев и увеличение размеров клубочков;
- Нормонефротическая форма дефекта – такая гипоплазия почки сопровождается незначительным уменьшением количества чашечек, а масса органа не доходит до нормы.
Подобные состояния часто вызывают сопутствующие патологии вроде пиелонефрита, почечного камнеобразования, гипертонической болезни, частых мочеиспусканий, задержки развития в физическом плане.
p, blockquote<dp>4,0,0,0,0—>
Почему возникает дефект
h2<dp>2,0,0,0,0—>
Специалисты считают, что врожденная почечная недоразвитость обусловлена нарушениями в процессе внутриутробного развития. На организм беременной могут оказать влияние факторы внешнего либо внутреннего происхождения. Чаще всего гипоплазия почки развивается вследствие внутриутробных воспалений, но дефект может обуславливаться и рядом других причин:
p, blockquote<dp>5,0,1,0,0—>
- Заболевания инфекционного происхождения у беременной вроде токсоплазмоза, краснухи, гриппа и пр.;
- Неправильное положение плода;
- Наследственность;
- Долгое нахождение под солнечными лучами;
- Венозная закупорка в почке;
- Почечные воспаления вторичного характера;
- Никотиновая, алкогольная либо наркотическая зависимость у беременной;
- Ушибленные раны и прочие виды травм живота;
- Пиелонефрит внутриутробного характера;
- Дефицит околоплодных вод (маловодие) и пр.
Почечные пороки врожденного характера, к сожалению, не считаются редким явлением. Развивается гипоплазия при неблагоприятном влиянии на мать, поэтому при беременности крайне важно исключить любое негативное влияние вроде приема лекарств, алкоголя, табака и пр.
p, blockquote<dp>6,0,0,0,0—>
Как проявляется патология
h2<dp>3,0,0,0,0—>
Практика показывает, что в случае, когда одна почка развивалась с дефектом, а другая нормально работает, часто случается, что болезнь себя не проявляет до глубокой старости. Но если здоровая почка не способна компенсировать недостаточную деятельность недоразвитой половины и не успевает выполнить работу «за двоих», то возможно развитие всяческих осложнений вроде воспалительного пиелонефрита и пр.
p, blockquote<dp>7,0,0,0,0—>
Внимание! К сожалению, статистика такова, что при двухсторонней почечной недоразвитости чаще всего предполагаются плохие прогнозы. Даже при восстанавливающей терапии, устранении последствий азотистых отравлений и поддержании водно-электролитного равновесия дети проживают не более 8-15 лет. А если ярко выраженная патология обнаружена у новорожденного, то такой грудничок вряд ли доживет до года.
p, blockquote<dp>8,0,0,0,0—>
Стоит отметить, что у детей причины гипертензии чаще всего обусловлены именно таким дефектом, как гипоплазия почки. Маленькая почка может напоминать о себе различной симптоматикой:
p, blockquote<dp>9,0,0,0,0—>
- Патологическое побледнение кожных покровов постоянного характера;
- Хроническая диарея;
- Мягкость и рыхлость костей;
- Уплощенная затылочная область;
- Частые проявления метеоризма;
- Недостаточность почек;
- Тошнотно-рвотная симптоматика;
- Выступающая форма темечка и лба;
- Лихорадочное состояние с высокой температурой;
- Отстающая физическая развитость;
- Повышенная отечность конечностей и лица;
- Нижние конечности имеют характерную кривизну;
- Активно выпадают волосы;
- Высокие показатели АД.
Если имеет место гипоплазия обеих почек, то прогноз плохой, поскольку пациент нуждается в срочной пересадке. Односторонний же дефект часто остается незамеченным до случайного обследования. В процессе диагностики выявляется, что почечная лоханка имеет видоизмененную структуру, а чашечек не хватает. Иногда обнаруживается артериальная недоразвитость, расширение мочеточников, проблемы с мочеоттоком.
p, blockquote<dp>10,1,0,0,0—>
Для выявления патологии может быть назначена ангиография, урография, ультразвуковое или радиоизотопное исследование, нефросцинтиграфия или уретеропиелография, магнитно-резонансное исследование и пр.
p, blockquote<dp>11,0,0,0,0—>
Общая тактика лечения
h2<dp>4,0,0,0,0—>
Терапевтический подход осуществляется с учетом состояния здоровья пациента и особенностей протекания заболевания. Когда нормальная почка справляется с возложенной на нее двойной нагрузкой, в специализированной терапии необходимости не возникает. Оно нужно лишь при пиелонефритном поражении маленькой почки.
p, blockquote<dp>12,0,0,0,0—>
Обычно назначается прием медикаментов из групп противовоспалительных, антибиотических, спазмолитических и диуретических препаратов. Если гемодиализ или консервативная терапия не дают ожидаемой эффективности, то прибегают к оперативному лечению, которое выступает в качестве единственного плана по спасению жизни больного.
p, blockquote<dp>13,0,0,0,0—>
Важно! Определить наличие гипоплазии при аппаратно-визуальном исследовании несложно – на снимках четко отображается недостаточный размер органа.
p, blockquote<dp>14,0,0,0,0—>
Часть специалистов придерживается мнения о необходимости удаления маленькой, патологически недоразвитой почки, даже если вторая почка абсолютно не повреждена и нормально функционирует. Причиной подобной хирургической необходимости заключаются в инфекционной и иммунологической опасности, представляемой недоразвитым органом. Кроме того, гипоплазия почки может вызвать неблагоприятное влияние на деятельность здорового органа.
p, blockquote<dp>15,0,0,1,0—>
Эктомия почки является единственно возможным решением в случае, когда у пациента формируется стойкая артериальная гипертония, не поддающаяся контролю медикаментозного лечения. Но такую операцию проводят только взрослым. Что касается детей, то если маленькая почка у них выполняет хотя бы треть от положенного объема работы, то ребенка оформляют на учет и постоянно за ним наблюдают. При необходимости назначаются фармацевтические препараты.
p, blockquote<dp>16,0,0,0,0—>
Особенности терапии
h3<dp>1,0,0,0,0—>
При поражении обоих органов пациенту показано их хирургическое удаление с последующим переводом больного на аппарат гемодиализа. Этот прибор временно заменяет недостающие органы и очищает кровь от азотистых и электролитных токсинов. В дальнейшем пациенту пересаживают донорский орган.
p, blockquote<dp>17,0,0,0,0—>
Какого-либо терапевтического стандарта или специализированного лечения разработано не было. Специалисты регулярно наблюдают за изменениями в маленькой почке и за функциональными возможностями здорового органа, поскольку гипоплазия почки нередко вызывает недостаточность почек. Недостаточно развившийся орган постоянно пребывает в перегруженном состоянии, но с должной нагрузкой все равно не справляется, что вызывает стресс и токсическое отравление всех систем организма.
p, blockquote<dp>18,0,0,0,0—>
Внимание! Окончательно вылечить почечную гипоплазию невозможно, негативно отражается на прогнозах терапевтических мероприятий. В этом случае пациенту необходимо вести ЗОЖ, отказаться от пагубных пристрастий и четко следовать нефрологическим рекомендациям, тогда здоровый орган возьмет на себя все функции недоразвитого и у пациента появится шанс прожить долгую и счастливую жизнь.
p, blockquote<dp>19,0,0,0,0—>
Подобная клиническая картина чревата печальным исходом, поэтому врачи рекомендуют соблюдать несколько обязательных условий:
p, blockquote<dp>20,0,0,0,0—>
- Обязательное соблюдение строго ограниченного питьевого режима;
- Диетический рацион;
- Постоянное наблюдение у нефролога;
- Своевременная терапия инфекционных процессов с целью предотвращения попадания инфекционного агента;
- Обязательная гигиена половых органов.
p, blockquote<dp>21,0,0,0,1—>
<center></center> Подобная патология существенно влияет на детскую жизнь, превращая ее в череду капельниц, уколов, таблеток и анализов. Поэтому для профилактики подобного дефекта будущим матерям рекомендуется при беременности баловаться сигаретами и спиртными напитками, периодически посещать акушер-гинеколога и питаться правильно. Именно такой серьезный подход к материнству поможет в дальнейшем избежать такого страшного заболевания. after—></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp></dp>
Маленькая почка — внутриутробная аномалия развития этого органа, выражающаяся в патологическом уменьшении его размера. Нарушение формирование почки бывает односторонним (0,1 – 1,3% случаев) и двусторонним (0,9% случаев). Среди всех пороков развития мочеполовой системы оно встречается в 8,5 – 11,3% случаев. Болеют чаще представители мужского, чем женского пола (в соотношении 3 к 1).
Классификация заболевания
Гипоплазия почки относится к внутриутробным аномалиям развития этого органа. При этом не происходит нарушения клеточного строения, оно остается нормальным, но страдают оптимальные размеры почки, она делается меньшей по величине. Тем не менее, она способна нормально работать в соответствии со своими небольшими габаритами и успешно выполнять свои функции. Врачи-нефрологи выделяют 3 типа гипоплазии:
- данная патология в сочетании с дисплазией (нарушением структуры органа);
- олигомеганефротическая форма, которая выражается в недостаточном размере самого органа, а также в уменьшении количества почечных клубочков и долей, утолщении его стенок и разрастании фиброзной ткани;
- нормонефротическая форма, которая сопровождается небольшим снижением числа лоханок и массы органа.
Гипоплазия почки у детей часто сочетается с прочими болезнями почек: пиелонефритом, камнями и песком, гипертонией, учащенным мочеиспусканием, задержкой в физическом развитии. У половины маленьких детей с гипоплазией имеются и прочие аномалии нормального формирования этих органов: удвоение здоровой почки, аномальное расположение уретры, уменьшение диаметра почечных артерий, крипторхизм.
Причины заболевания
Врачебная статистика указывает, что маленькая почка формируется у новорожденных детей вследствие нарушений процессов их внутриутробного развития. На развивающийся плод в утробе матери оказывают влияние как внутренние, так и внешние факторы. К ним относятся:
- внутриутробные воспаления;
- инфекции (грипп, токсоплазмоз, краснуха и т.д.);
- неправильное положение плода;
- наследственная предрасположенность;
- продолжительная солнечная инсоляция;
- закупорка почечных вен;
- вторичные воспаления в почке;
- злоупотребление будущей матерью алкоголем, наркотиками и табаком;
- травмы живота у беременной;
- внутриутробный пиелонефрит;
- маловодие (недостаточный объем околоплодных вод).
Как видно, причин, по которым развивается гипоплазия почки, достаточно, поэтому беременным следует беречь свое здоровье, чтобы не подвергать риску появления этой патологии своего будущего ребенка.
Симптомы болезни
Гипоплазия почки у детей проявляет себя следующими симптомами:
- сильное побледнение кожи;
- хронический понос;
- размягчение и истончение костной ткани;
- дурнота и рвота;
- выступающий лоб;
- плоский затылок;
- лихорадка;
- подъем температуры;
- почечная недостаточность;
- усиленный метеоризм;
- отставание в физическом развитии;
- отечность конечностей и лица;
- искривление ног;
- повышение давления;
- выпадение волос.
Установлено, что у детей с одной маленькой почкой вторая обычно работает вполне нормально. У таких пациентов есть все шансы дожить до старости даже с одним функционирующим органом. Но если все-таки он не справляется со своей работой, то вполне возможно появление всевозможных осложнений, таких как пиелонефрит с характерной для него клинической картиной и др. При двусторонней гипоплазии почки прогноз болезни крайне неблагоприятный. Новорожденный с такой патологией может не дожить и до года, а в основном дети с двумя маленькими почками могут прожить не более 15 лет даже при условии поддерживающей терапии.
Диагностика болезни
Для диагностики гипоплазии используют следующие диагностические методы:
- УЗИ для того, чтобы визуально определить размеры пораженного органа;
- ангиографию с контрастированием для того, чтобы выяснить состояние кровеносных сосудов, питающих почку;
- экскреторную урографию с применением контрастного вещества для того, чтобы на рентгеновских снимках определить состояние самих органов и мочевыводящих путей;
- нефросцинтиграфию для того, чтобы оценить степень их функциональной активности;
- МРТ с нефросцинтиграфией для того, чтобы получить полное представление о самых незначительных изменениях структуры почечных тканей.
Если данные диагностических исследований показывают, что пораженный орган имеет размер меньший заданного природой, число лоханок не более 6 (в отличие от нормальных 8 и более), а их структура изменена, то это значит, что потребуется назначение соответствующего лечения. Еще могут дополнительно обнаруживаться проблемы с мочеточниками (их обструкция, стеноз, увеличение диаметра). Также проводят дифференциальную диагностику врожденной гипоплазии почки с вторичными атрофическими процессами (нефросклерозом и карликовой почкой), возникающими в результате хронических воспалений в почке. Биопсия органа не проводится.
Лечение заболевания
Выбор лечения гипоплазии зависит от вида патологии, а также от состояния здорового органа. Если он справляется со своей удвоенной нагрузкой, в каком-либо лечении потребности нет. Оно становится нужным, только если маленькая почка поражена пиелонефритом, присутствует инфицирование мочевых путей или нефросклероз. Больным назначают медикаментозную терапию, а при ухудшении ситуации переводят на диализ.
Если такая терапия не дает ожидаемых результатов, то переходят к оперативному удалению поврежденного органа, так как в этом случае подобный выбор является единственно верным. Но оперативное вмешательство назначают только взрослым. Если у ребенка маленькая почка функционирует хотя бы на 1/3, то его ставят на учет и наблюдают за развитием процесса. Если возникает необходимость, назначают противовоспалительные, антисептические медпрепараты и диуретики. Больные в период лечения должны соблюдать диету с ограничением соли и животного белка.
При выявлении у маленького ребенка двусторонней гипоплазии, его состояние пытаются корректировать с помощью восстановления водно-электролитного равновесия и устранения перенасыщения его организма продуктами азотистого обмена. Если же у ребенка выявлено сильное недоразвитие обеих почек, то сделать в таком случае практически ничего нельзя и это скоро приводит к его смерти от уремии и сердечной недостаточности. Лечение гипоплазии, сопровождающейся постоянным повышением давления, проводят хирургическим способом, то есть удаляют весь пораженный орган, так как эта форма болезни не подлежит медикаментозному лечению и часто склонна к озлокачествлению.
<index>
Почки помогают нашему организму очищаться от вредных веществ. Если одна из них становится больше другой, то это становится опасным для человеческого здоровья. Из-за этого в организме накапливается мочевая кислота, что может привести к патологиям и смерти. Все чаше этому недугу подвергаются новорождённые дети. Давайте разберемся в этом вопросе более детально.
6 основных причин разного размера почек у детей
Причинами разного размера органов бывают генетическая предрасположенность или нездоровый образ жизни мамы ребенка во время беременности. Итак, на ребенка в утробе влияет следующее:
- Вредные привычки, такие как курение или алкоголь;
- инфекции;
- измененное положение плода;
- излучение;
- слишком долгое нахождение на солнце;
- травмы плода.
Эти факторы могут вызвать несколько разных патологий, связанных с размером почек.
Нормальный размер почек у детей
Давайте определимся с нормальным размером данного органа у ребенка:
- от нескольких месяцев до года — 6,5 см;
- до 5 лет — 7,5 см;
- до 10 лет — 8,5 см.
Если есть небольшие отклонения от данных размеров, то ничего страшного в этом нет. Но бывают ситуации, когда размер сильно отклоняется от нормы или одна почка больше другой. В таких случаях необходимо говорить о патологиях.
Патологии, связанные с размером почек
Гипоплазия может поразить человека сразу с двух сторон. Традиционная терапия для лечения не применяется и считается, что она не приносит значимых результатов. При обнаружении этой болезни рекомендуется проводить операцию. Гипоплазия формируется у детей в утробе. Пораженный орган не отличается внешне от здорового.
Считается, что гипоплазия протекает у детей без каких-либо симптомов. Но необходимо знать, что в поврежденной почке может развиться пиелонефрит. Это приведет к тому, что в меньшем органе буде повышено давление.
Заболевание может поразить одновременно два органа. Это наиболее тяжелая его форма. Диагностировать ее можно в первые месяцы жизни ребенка. Дети, страдающие этим недугом, развиваются неравномерно и отличаются в развитии от сверстников. На гипоплазию указывает признаки:
- Бледная кожа;
- частая высокая температура тела;
- диарея.
Также из-за поврежденного органа малыша часто тошнит. Артериальное давление сохраняется нормальным, но если развивается почечная недостаточность, то оно будет расти.
Данная болезнь легко выявляется с помощью современной медицины. Считается, что симптомы гипоплазии и пиелонефрита похожи, потому что оба заболевания вызывают необратимые поражения почек.
Если же разный размер почек не вызывает особых проблем в здоровье ребенка, то лечение не обязательно. Здоровый орган способен компенсировать работу больного. Медицинское вмешательство потребуется в тех случаях, когда начинают развиваться вторичные поражения.
При отсутствии лечения или запущенном состоянии гипоплазии назначается нефрэктомия.
Гидронефроз и гипертрофия
Некоторые путаются гидронефроз и гипоплазию, что вполне понятно. Гидронефроз часто возникают из-за гипоплазии. Также общим является разный размер почек. Основные симптомы:
- Неправильная работа мочевыделительной системы;
- попадание мочи в организм.
Последний симптом может вызывать болезненные ощущения в боковой части тела.
Гидронефроз бывает врожденным или приобретенным. Если говорить о втором типе, то у ребенка диагностируются мочекаменная болезнь или воспаления мочеиспускательного канала.
Диагностирование заболеваний
Для диагностирования заболеваний, связанных с размером почек, проводят сравнение нормального органа и пораженного. Используют МРТ и МСКТ.
Но самый популярный способ диагностики — ультразвук. Он позволяет выявить размер почек и сравнить их. Если один из органов будет больше, то сразу же диагностируется неправильная структура лоханки. Выявляется почечная недостаточность.
Шансы на выздоровление
Сначала отметим, что самая тяжелая форма заболевания — двусторонняя. Из-за нее у детей может появиться почечная недостаточность, что лишь ухудшит положение. Сама болезнь протекает в несколько этапов, на каждом из которых эффективное свое лечение. На 1 этапе допускается использование нехирургических методов, а на 3 может спасти жизнь может лишь нефрэктомия.
Еще одной причиной разного размера органов является гипертрофия. Она является опасной не во всех случаях. Это зависит от того, как будет развиваться малыш в дальнейшем. Данная болезнь не имеет четко выявленных симптомов, но в некоторых случаях она схожа с различными опухолями.
Если больному была произведена нефрэктомия, то вторая почка может начать увеличиваться. Это происходит из-за того, что один орган должен работать вместо двух. Такой вид гипертрофии называют викарным. Его можно разделить на следующих типа:
- Истинная;
- ложная.
Первый тип характеризуется приспособительной функцией. А второй — тем, что орган увеличиваются из-за большого количества жировых тканей. Он особо опасен для больных.
Что делать для лечения
После выявления каких-либо заболеваний, связанных с нарушение работы организма, врач назначит лечение. Оно будет направлено на смягчение состояния больного и будет зависеть от причин возникновения и скорости разрастания патологии. Прописываются обезболивающие препараты и препараты, снижающие артериальное давление.
Если болезнь запущена слишком сильно, то назначается нефрэктомия. В таких случаях ребенку необходимо делать следующее:
- избегать связей с людьми, болеющими инфекциями;
- следить за режимом сна;
- соблюдать строгую диету, предписанную врачом.
В любом случае, ребенку придется полностью избегать физических нагрузок и переутомлений. Желательно снизить количество стрессов до минимума.
Если одна почка меньше другой, то особое внимание нужно обратить на диету. Она будет характеризоваться отсутствием в рационе соли и белков. Будет ограничено потребление мяса. Также необходимо избегать переохлаждений и других отрицательный факторов.
Подведем итоги
Не всегда разный размер почек является заболеванием. В некоторых случаях это лишь небольшие отклонения от нормы. Но если при проведении анализов были выявлены патологии, то необходимо сразу же начинать лечение. Это не тот случай, когда можно не слушать лечащего врача. Если соблюдать все рекомендации, то жизнь ребенка будет вполне нормальной.
</index> Запись размещена в разделах: ПедиатрияДобавить в избранное
Гипоплазия почки у ребенка — это уменьшение органа в размерах, но при этом нормальное функционирование и гистологическое строение. В основное данная патология бывает односторонней, но изредка поражает обе почки.
При гипоплазии у детей прибегают к оперативному вмешательству только в случае неэффективности традиционной терапии. Среди врожденных аномалий мочеполовой системы такое отклонение составляет 8 — 11%.
Классификация патологии
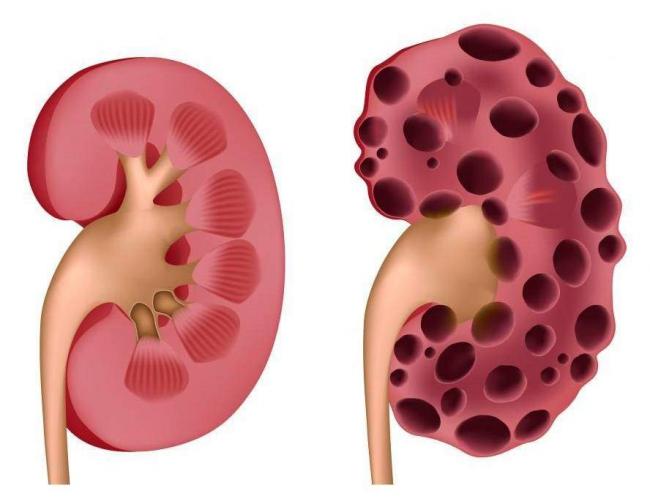
Гипоплазия формируется по причине неправильного развития почки ещё в эмбриональный период. По внешнему виду и по своим функциям гипоплазированная почка смотрится, как нормальный орган, только несколько меньшего размера. Но присутствуют некоторые гистологические изменения, дающие возможность классифицировать патологию на простую гипоплазию или в сочетании с олигонефронией и дисплазией.
Для простой гипоплазии характерно лишь наличие меньшего количества чашечек и нефронов почки. Гипоплазия с олигонефронией проявляется уменьшением числа клубочков почек в сочетании с увеличением их размеров, фиброзом интерстициальной ткани и расширение просвета канальцев. Гипоплазия с дисплазией дополняется формированием мышечных или соединительных муфт рядом с канальцами почек, присутствием кист на клубочках или канальцах, включений хрящевой, лимфоидной и костной ткани.
Гипоплазия правой или левой почки у ребенка клинически может протекать бессимптомно, но зачастую в пораженной почке развивается пиелонефрит, провоцирующий повышение давление внутри органа.
Тяжелые формы двусторонней гипоплазии проявляют себя рано — уже в первые годы жизни новорожденного. При этом дети отстают в физическом развитии, у них отмечается бледность кожи, частое повышение температуры, диарея и признаки рахита. Также сильно ухудшается концентрационная способность почек
Клиническая симптоматика патологии
Односторонняя гипоплазия левой почки или правой может никак не проявляться на протяжении всей жизни, но зачастую уменьшенная почка поражается пиелонефритом и становится источником формирования повышенного кровяного давления.
Именно уменьшенная почка может стать причиной развития артериальной гипертензии на ранних этапах жизнедеятельности ребенка. Такие формы гипертензии могут принимать злокачественное течение, а главным способом лечения в такой ситуации становится нефрэктомия, но при условии одностороннего поражения.
Двустороннее поражения органа формируется очень рано — ужа на первых этапах жизни после рождения ребенка, то есть даже в первые недели его жизнедеятельности. При этом дети с пораженной почкой начинают отставать в своем развитии и росте. Часто у них наблюдается рвота, бледность, понос, увеличение температуры тела, могут присутствовать симптомы рахита.
Также проявляется ярко выраженное ухудшение концентрационных функций почки, но данные биохимического обследования ещё продолжительное время не изменяются и не отклоняются от нормы. Показатели артериального давления тоже нормальные, а поднимаются только при условии развития хронической недостаточности. Часто болезнь может осложняться тяжелой формой пиелонефрита.
Диагностика патологии
Главным методом обследования пациентов является ультразвуковая диагностика. Кроме того для выявления степени функциональности органа организуется экскреторная урография и радиоизотопное обследование.
По данным проведенного обследования выявляется почка, размеры которой будут меньше нормы, количество чашечек будет составлять не более шести, а лоханка будет обладать измененной структурой. Одновременно с этими отклонениями мочеточник может оставаться нормального размера или тоже будет уменьшен. Помимо этого может проявляться обструкция, стеноз, расширение в мочеточниках, а артерия почки остается недоразвитой в любом случае.
Гистологическая структура уменьшенного органа при условии отсутствия других осложнений соответствует своей возрастной норме. При одностороннем поражении могут быть диагностированы пороки в развитии другой почки, такие как её удвоение, дисплазия или гидронефроз.
Гипоплазия почки у новорожденного должна быть дифференцирована от вторичных процессов атрофии органа, например, от нефросклероза или сморщенной почки, развивающихся по причине хронических воспалительных процессов, обструктивных поражений — пиелонефрита, нефрита, стеноза артерии почки, почечной недостаточности.
При гипоплазии чашечки не подвергаются деформации в отличие от пиелонефрита, а только уменьшается их количество и размер, а на урограммах становится видна компенсаторная гипертрофия во второй почке.
Важную роль в дифференциальной диагностики болезни играет проведение ангиографии почки. При гипоплазии диаметр просвета вены и артерии почки уменьшается в 1,5 — 2 раза в сравнении с сосудами здоровой почки. Последующие сосудистые генерации также истончены, но прослеживаются вплоть до периферии почки. При вторично сморщенной почке на снимках прослеживается нормальный диаметр артерии почки, но остальные генерации заметно сужены, изогнуты, большинство из них обрублены, а периферия не прослеживается вообще.
Диагностическая ценность проведения почечной биопсии крайне мала.
Лечение патологии
Если развивается у плода гипоплазия и в дальнейшем после рождения ребенка никак себя не проявляет, то лечение может не потребоваться, так как состояние длительное время остается компенсированным второй почкой.
Необходимость лечения проявляется при развитии вторичных поражений, которые объясняются постоянно прогрессирующими изменениями в гемодинамике, уродинамике, инфицированием мочевыводящих каналов и формирование нефросклероза.
При отсутствии явных проявлений недостаточности почек рекомендуется соблюдение диеты с низкой концентрацией соли и ограничением употребления животных белков. Важно следить за режимом питания и жизни. При активизации негативных процессов требуется эмболизация артерий в почке или нефрэктомия — удаление пострадавшей почки. Лечение гипоплазии почки у ребенка при условии сохранности её работы на 30% предполагает сохранение органа.
В случае нарастания симптоматики недостаточности почек, пациентов переводят на диализ, а также им рекомендуется организация пересадки органа.
При развитии двусторонней гипоплазии, осложненной тяжелой формой почечной недостаточности единственным вариантом сохранения жизни является двусторонняя нефрэктомия, и проведение последующей пересадки почки. Только высококвалифицированный специалист может принимать решение о тех или иных действиях в отношении пациента.
НОВОЕ
 Причины развития, симптоматика и особенности лечения хронического бронхита
Причины развития, симптоматика и особенности лечения хронического бронхита  Как проявляется хондроз грудного отдела и как можно помочь больному
Как проявляется хондроз грудного отдела и как можно помочь больному  Наиболее эффективные упражнения для поясницы, методика их выполнения и массаж
Наиболее эффективные упражнения для поясницы, методика их выполнения и массаж  Показания, противопоказания и проведение эмболизации маточных артерий
Показания, противопоказания и проведение эмболизации маточных артерий  Безусловный и условный рефлекс: классификация и механизм
Безусловный и условный рефлекс: классификация и механизм
Иммунная система детского организма пока еще не в достаточной степени развита как у взрослых. Поэтому она уязвима к воздействию большинства патогенных микроорганизмов. После рождения ребенка совсем еще юный организм, который начал формирование еще в утробе матери, продолжает постепенно развиваться, а почки заканчивают этот процесс только к 1,5 годам. Со временем иммунитет придет в норму, но пока есть риск развития заболеваний почек у детей.

Обычно в это время у ребенка начинают проявляться характерные признаки, но в ряде случаев такие болезни протекают бессимптомно, из-за чего могут быть различные осложнения. По этой причине родителям необходимо знать, как проявляет себя то или иное заболевание, чтобы своевременно предпринять соответствующие меры.
Строение мочевыделительной системы
Наши почки являются фильтрами природного происхождения. Через эти органы прокачивается кровь, очищаясь от разных токсичных соединений (извне либо в результате процесса метаболизма). Вместе с мочой они выводятся из организма.
Почки отличаются бобовидной формой и располагаются по обеим сторонам позвоночного столба в области поясничного отдела. Снаружи их покрывает жировая ткань, под которой находится фиброзная капсула. Образование мочи производится в паренхиме, а после она поступает в мочевой пузырь по специальным каналам, а оттуда по уретре покидает организм.
Мочевой пузырь наполняется не сразу, а с течением времени. Позывы к мочеиспусканию появляются в том случае, когда «хранилище» заполнено больше чем наполовину. Но при нарушении нервной регуляции может возникнуть дисфункция мочевыводящих путей.
Поэтому, во избежание развития заболеваний почек и мочевыводящих путей у детей крайне важно поддерживать оптимальный баланс внутренней среды организма. Лишь в этом случае метаболизм проходит в рабочем режиме, без отклонений, образуются кровяные клетки.
С какого возраста проявляется болезнь?
Многих родителей интересует такой вопрос — в каком возрасте детей заболевания начинают себя проявлять? Как выше уже было упомянуто, почки у ребенка сформировываются к 1,5 годам. Мочевыделительная система плода, пока он развивается еще в утробе матери, работает не на полную мощность. По размерам органы у младенцев очень малы и лишь к возрасту 6 месяцев они обретают нормальные габариты.

Зачастую заболевание дает о себе знать в критические периоды развития детского организма. Их всего три:
- Период – от рождения до 3 лет. Это время является самым опасным по отношению развития нарушений мочевыводящих путей. Если родители имели схожие проблемы, как раз именно сейчас начинают появляться врожденные заболевания почек у детей. В данный момент происходит окончательная адаптация детского организма к новым условиям жизни.
- Период – 5-7 лет. Данный момент связан с определенными возрастными изменениями, протекающими в детском пока еще довольно юном организме. По этой причине многие его внутренние системы, включая мочеполовую, не очень устойчивы к атаке патогенных микроорганизмов.
- Период считается подростковым – 14-18 лет. Нарушение функциональности мочевой системы в данное время обусловлено бурным ростом наряду с изменением гормонального фона.
Те дети, у которых родители страдают от пиелонефрита, либо у них явные нарушения эндокринной системы, рискуют большего всего. В этом случаи мамам и папам необходимо особенно пристально наблюдать за состоянием здоровья их ребенка. Это позволит своевременно обнаружить тревожные «звоночки», ведь чем раньше это произойдет, тем успешнее будет лечение.
Симптоматика
В большинстве случаев заболевание почек у ребенка сможет выявить участковый педиатр. Врач, выслушав жалобы юного пациента, выписывает направления на сдачу необходимых анализов, после чего ставится диагноз и выбирается необходимый курс терапии.
Хоть в ряде случаев симптомы заболевания почек у детей протекают скрытно или же все начинается с признаков простуды, имеются характерные признаки, которые сложно не заметить. Заботливые и внимательные родители способны заметить ряд изменений:
- Повышенная температура тела.
- При мочеиспускании ребенок чувствует боль, о чем можно догадаться по его плачу.
- Тошнота, рвота.
- Цвет мочи изменился – стал темного оттенка с хлопьевидными примесями.
- Отечность лица, что особенно заметно утрами после пробуждения ребенка.
- Недержание мочи либо ее задержка.
- Ребенок жалуется на постоянное чувство жажды и сухости во рту.
- «Мешки» под глазами.
И поскольку в некоторых случаях заболевания почек могут протекать скрытно, необходимо более пристально следить за состоянием своего ребенка и на всякий случай не упускать из виду любые изменения в его самочувствии.
Проявление недуга у детей до года
Маленькие дети в силу совсем еще юного возраста не смогут прямо сказать родителям, что их что-то беспокоит. По этой причине взрослым следует быть вдвойне внимательными. Что же должно насторожить мам с папами, и как заподозрить заболевания почек у детей до года?
Прежде всего, при дисфункции почек меняется цвет и запах мочи. Также стоит обратить внимание на увеличение животика крохи. Касательно мальчиков, слабая струя также должна быть поводом для беспокойства. В то же время это характерно и в случае фимоза.
Важно помнить, что любой тревожный признак, связанный с заболеванием почек, не должен оставаться без должного внимания. В противном случае это грозит самыми непредсказуемыми последствиями для здоровья ребенка. К примеру, врожденная патология либо болезни мочевыводящих путей, протекающие в хронической форме, могут привести к существенному отставанию в плане развития ребенка.
Но кроме этого, осложнения после хронических заболеваний могут носить более грозный характер – острая почечная недостаточность. А это явление уже ставит под угрозу не только здоровье крохи, но и его жизнь.
Разновидности болезни почек среди детей
В педиатрии заболевания почек у детей именуются по-своему. В медицинской практике насчитывается более 30 видов разновидности патологий в отношении почек и мочевыводящей системы. И практически большая часть из них возникают у детей разной возрастной категории. В рамках данной статьи коснемся лишь самых распространенных заболеваний.
Проблемы сдерживающего фактора
Здесь речь идет о таких случаях:
- Недержание мочи.
- Неудержание мочи.
- Энурез.
Первые два случая на первый взгляд одинаковы и созвучны между собой, но при этом имеют существенные различия. Такое нарушение, как недержание, заключается в том, что ребенок не может сдерживать жидкость в мочевом пузыре , не испытывая при этом явных позывов. Такое явление доставляет существенный дискомфорт не только ему, но и родителям. Только стоит учитывать, что контроль над мочеиспусканием ребенок приобретает лишь к 1-2 годам. До этой поры такой диагноз не ставится.
В случае неудержания ребенок чувствует позывы, но не способен сдерживать мочу и не успевает добежать до туалета.
В случае такого заболевания почек у детей, как энурез, моча не удерживается ребенком по ночам. То есть в дневное время ребенок при необходимости может ходить в туалет в привычном и нормальном режиме. Однако по утрам его постель обычно мокрая. В отсутствие должной терапии такой вид нарушения может сохраниться на всю жизнь ребенка, что крайне нежелательно.
Расширение лоханок почек
Подразумевается именно патологическое состояние, поскольку есть еще физиологическое состояние. В период внутриутробного развития ребенка почки пока еще не способны полноценно функционировать и все задачи берет на себя плацента. Но в лоханке почек все же собирается небольшое количество мочи, и по этой причине еще до момента рождения ребенка они расширяются. Это нормальная физиология ребенка, состояние проходит как раз к 1,5 годам.
Тем не менее, могут быть случаи патологического расширения лоханок почек, у которых самые разные причины. Речь идет о рефлюксах, в соответствии с которыми моча забрасывается обратно в почку из мочеточника. Также стоит учесть и аномальное развитие этих органов. Это тоже является причиной появления заболеваний почек у детей.
Всем маленьким детям без исключения в течение первого месяца жизни крайне рекомендуется провести УЗИ почек. И в том случае, когда будет выявлено физиологическое расширение лоханок, следует держать ситуацию под контролем. Для этого каждые три месяца нужно проходить повторное обследование. Это позволит своевременно обнаружить какие-либо нарушения и принять необходимые меры.
Инфекционные процессы
Среди всех заболеваний, случаи инфекционного характера встречаются гораздо чаще. Согласно медицинской практике, каждый третий ребенок страдал от такой проблемы. В списке рейтинга по частоте возникновения данные заболевания занимают вторую строчку после респираторных инфекционных заболеваний.
Есть несколько разновидностей инфекций в отношении органов мочевыводящей системы:
- Цистит – воспалительный процесс затрагивает мочевой пузырь.
- Уретрит – воспалению подвергается оболочка мочеиспускательного канала.
- Пиелонефрит – заболевание почек у детей, когда воспаляются ткани органов.
Помимо этого, в мочевыводящих путях могут находиться патогенные микроорганизмы (бактерии), которые ничем себя не проявляют. Причем в мочеиспускательную систему они проникают по восходящему пути. То есть первичная их локация – промежность и половые органы, после чего по уретре бактерии достигают мочевого пузыря, а уже оттуда проникают в почки.
В силу физиологического строения половых органов девочек, они чаще, чем мальчики, подвергаются риску развития инфекционных заболеваний мочевой системы. Обусловлено это тем, что женская уретра шире и короче, что способствует беспрепятственному передвижению бактерий.
Именно по этой причине личная гигиена девочек требует особенного подхода. При этом важно правильно проводить процедуры подмывания – спереди назад во избежание попадание инфекции из анального отверстия на половые органы крохи. Когда девочка достигнет определенного возраста, маме предстоит научить свою дочь проводить подобные манипуляции самостоятельно.
Почечная недостаточность
Признаки заболевания почек у детей могут быть связаны с частичной либо полной утерей их функциональности. Но все зависит от степени тяжести проявления. В результате полной дисфункции почек это грозит более грозным осложнением – острой почечной недостаточностью. Такое состояние ставит жизнь ребенка под угрозу и требует незамедлительной медицинской помощи.
При данной патологии нарушается электролитный баланс, а в плазме накапливается мочевая кислота, причем в довольно большом количестве. Врачами выделяется две формы почечной недостаточности – хроническая и острая. Первый тип является скорее осложнением прочих заболеваний схожей формы (пиелонефрит, сахарный диабет, врожденные аномалии почек и мочевыводящих путей).
Что касается острого состояния, то это, как правило, результат воздействия ядовитых веществ или следствие несоблюдения дозировки медицинских препаратов.
Нефроптоз
Данное заболевание почек у детей связано с подвижностью почки, то есть когда она не зафиксирована в определенном положении. В народе это зовется опущением почки либо блуждающим органом.
Самое опасное при этом – когда почка опускается. Из-за этого существенно повышается риск поворачивания органа вокруг своей оси. Такой перекрут приводит к растяжению и перегибам сосудов, что в свою очередь грозит нарушением кровообращения почек.
В силу опять-таки женской физиологии, девочки подвержены такому риску в большей степени, чем мальчики.
Высокий уровень солей в моче
Когда у ребенка в организме нарушается процесс метаболизма, в большинстве случаев повышается численность солевых кристаллов в моче. Зачастую это фосфаты, ураты и оксалаты. Но, помимо нарушения обмена веществ, этому способствует неправильный рацион ребенка, в ходе чего почки не справляются с растворением соли.
Концентрация оксалатов в моче растет за счет чрезмерного употребления продуктов, богатых витамином C и щавелевой кислотой:
- шпинат;
- свекла;
- сельдерей;
- петрушка;
- кислые яблоки;
- смородина;
- редис;
- какао;
- шоколад;
- творог;
- бульоны.
К повышенному содержанию уратов приводит насыщение пуриновыми основаниями, что также нарушает водно-солевой режим детей с заболеваниями почек. Это достигается посредством употребления печени, бульонов, свинины, жирной рыбы, сардин, томатов, крепкого чая, кислой минеральной воды. Что же касательно фосфатов, то их становится много, если в рационе содержатся такие продукты, которые богаты фосфором:
- сыр;
- рыба;
- икра;
- крупы (перловая, гречневая, овсяная, пшенная);
- горох;
- фасоль;
- щелочная минеральная вода.
Но при этом происходящие изменения временны, и если своевременно скорректировать меню своего ребенка, состав мочи за короткое время нормализуется. В то же время данная проблема ни в коем случае не должна быть проигнорирована!
В том случае, когда ребенок будет продолжать питаться такой пищей, повышается риск образования песка или камней, причем не только в почках, но и мочевом пузыре. А мочекаменное заболевание представляет собой довольно серьезный и неприятный недуг, который требует длительного и сложного курса терапии.
Диагностика заболеваний почек у детей
Чтобы постановить диагноз, проводится визуальный осмотр пациента с изучением его медицинской карточки. После этого врач назначает ряд аппаратных и лабораторных исследований:
- Общий анализ мочи – с его помощью можно определить присутствие осадка солей, частиц крови, эритроцитов. Эти данные ознакомят врача с функционированием мочевой системы больного ребенка. Для достоверности результатов мочу следует собирать в чистую емкость, предварительно тщательно подмыв ребенка. Девочкам подросткового возраста не стоит сдавать мочу во время менструации.
- Общий анализ крови – это исследование покажет, проходят ли в детском организме воспалительные реакции, а также признаки общей интоксикации организма.
- УЗИ почек – позволяет выявить наличие песка и камней, а также врожденные аномалии этих органов.
В некоторых случаях проводится биохимический анализ крови, биопсия, КТ, МРТ. Выслушав жалобы со стороны родителей и самого ребенка, врач ставит диагноз, после чего подбирает соответствующий курс лечения, опираясь на все данные анамнеза и проведенных исследований.
Лечение заболеваний почек у детей
После того, как в ходе диагностики и проведенных исследований поставлен диагноз, начинается терапия. При этом все зависит от того, что именно показывают сданные анализы. Если заболевание протекает в легкой форме, то лечение может проводиться в домашних условиях, иначе – только стационар.
Использование медикаментов полностью зависит от ряда факторов: возраст юного пациента, клиническая картина, степень тяжести патологии. Это могут быть такие препараты:
- При развитии инфекционного заболевания назначаются антибиотики либо уросептики.
- Гипотензивные, а также мочегонные средства позволяет снизить артериальное давление (при необходимости).
- С нефротическим синдромом можно бороться при помощи глюкокортикостероидов.
- В том случае, когда причина проблемы кроется в аномальном строении почек, потребуется оперативное вмешательство.
Стоит учесть, что заболевания почек представляют опасность для ребенка, а лечению хоть и поддаются, но с трудом. В период излечения родителям стоит внимательно отнестись к питанию своего ребенка. Количество потребляемой соли не должно превышать 5 грамм в день.

Кроме того, диетотерапия при заболеваниях почек у детей должна подразумевать следующее. От мяса и продуктов, которые богаты белками, следует отказаться, так как они сильно нагружают почки. Лучше обратить внимание на что-нибудь другое:
- картофель;
- рыбу;
- мясо птицы;
- молочные продукты;
- яйца;
- мясные бульоны.
Правда, их стоит употреблять в ограниченном количестве. Также будут полезны фрукты, овощи, ягоды в свежем виде. От мучных изделий вреда не будет, а ведь это тоже источник углеводов. Запивать еду стоит свежевыжатыми соками, морсами, компотами.
Используемые источники:
- http://doktorsos.com/zabolevaniya/bolezni-pochek/gipoplaziya-pochki.html
- https://prourologia.ru/vrozhdennye-bolezni-mochepolovoj-sistemy/nedorazvitie-pochek/chto-eto-2.html
- https://pochkam.ru/bolezni-pochek/odna-pochka-menshe-drugoj-u-rebenka.html
- http://tvoelechenie.ru/pediatriya/gipoplaziya-pochki-u-rebenka-chto-delat-pri-vyyavlenii-dannoj-patologii.html
- https://fb.ru/article/407430/zabolevaniya-pochek-u-detey-opisanie-prichinyi-simptomyi-i-osobennosti-lecheniya