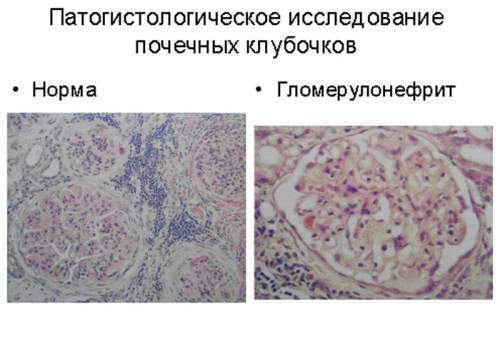
Гломерулонефрит это поражение клубочков в почках, отвечающих за трансформацию плазмы крови в мочу первичного типа. Наиболее распространены острый и хронический виды, протекающие в разных вариантах.
<center> Загрузка …</center>
Причины заболевания и его тяжесть различаются, в одних случаях изменения видны только в поле зрения микроскопа обычного типа, в других случаях необходим электронный, с большим увеличением. Но независимо от морфологии, врач ставят подозрение на гломерулонефрит в случаях повышенного давления, белка и эритроцитов в анализах мочи, а также общей отечности.
Виды гломерулонефрита
В зависимости от степени преобладания тех или иных симптомов и их выраженности, среди разновидностей гломерулонефрита есть несколько клинических вариантов.
Хронический гломерулонефрит с изолированным мочевым синдромом
Хронический гломерулонефрит с изолированным мочевым синдромом встречается чаще прочих вариантов, и, как правило, обнаруживается совершенно случайно. У больного нет жалоб на состояние, нет отёков и повышенного давления, цвет мочи неизмененный и в нормальных пределах. И только при плановой диспансеризации на анализах мочи случайно обнаруживается белок и эритроциты вплоть до 2г в сутки.

Протекание гломерулонефрита такого рода (ХГН) доброкачественное и не требует применения агрессивных схем лечения. Поскольку пациенты не могут обнаружить симптомы, часто начало заболевания пропускают и обращаются к врачу только на стадии развития почечной недостаточности.
Специалисты отмечают, что в некоторых случаях у пациентов отмечается повышенная утомляемость, слабость и утренняя пастозность лица. При обследовании отсутствуют признаки гипертрофии левого желудочка, глазное дно изменениям не подвержено.
Обострение этой формы заболевания происходит при инфицировании, переохлаждении или беременности. Обострение сопровождается возрастанием гематурии и протеинурии в два раза и выше. При этом повреждается клубочковая структура в почках и развивается иммунокомплексная патология. На этой стадии возможно появление отёков и высоких отметок артериального давления.
Рецидивы встречаются довольно редко, но приводят к преобразованию этого вида в гипертонический или нефротический. Гломерулонефрит такого вида длится до 25 лет. Выживаемость пациентов составляет 90%. Дифференциация заболевания происходит с хроническим пиелонефритом, на анализах мочи по методу Нечипоренко заметны лейкоциты в активной форме, неизмененные эритроциты, внеклубочковая микрогематурия.
Нефротический вид
Гломерулонефрит невротического вида бывает в 22% всех случаев заболевания, и пропустить его начало очень сложно. Нефротический синдром характеризуется следующими факторами:
- выделение белка в объеме 3 грамм в сутки вместе с мочой, при этом ставится диагноз протеинурии;
- сильная отечность всего лица и ног, а также внутренних полостей, при этом в легких возникают плевриты, в полости брюшины – асциты, а в сердечной сумке – гидроперикардит;
- белок в плазме крови резко снижается, ставится диагноз гипопротеинемии;
- вместе с мочой теряются альбумины, более лёгкие части белковых клеток, диагноз звучит как гипоальбуминемия;
- обнаружение гиперлипидемии, когда холестерин доходит до отметки 12 г на литр и выше. Липопротеиды с низкой плотностью повышаются и вместе с триглицеридами.
Ещё по теме: Что наблюдается в моче при почечной колике?
Этот вариант гломерулонефрита требует серьезного и длительного лечения, поскольку помимо перечисленных симптомов, у пациента возникают следующие состояния:
- снижается иммунная система и сопротивляемость проникающим инфекциям, поскольку вместе с мочой выводится медь и цинк;
- повышается риск тромбозов, остеопороза, поскольку вместе с белком организм теряет витамин D;
- проявляются симптомы начального гипотериоза, из-за потери тиреотропных гормонов;
- из-за возникшей гиперлипидемии осложняется атеросклероз и возрастает риск инсульта или инфаркта;
- самая опасное из всех осложнений при нефротическом синдроме – гиповолемический шок и отёк мозга.
Гипертонический вид
Самый яркий симптом этого заболевания заключается в повышенном артериальном давлении. На анализах мочи отмечается небольшая по показателям протеинурия и рост эритроцитов. При выявлении болезни нужно начинать лечение как можно скорее, применяя гипотензивные препараты в правильной дозировке.
Систематический прием и соблюдение рекомендаций может нормализовать артериальное давление и стабилизировать состояние на долгий срок. Если проигнорировать симптомы и не начать лечение, почечная недостаточность проходит в ускоренном темпе развития.
Смешанный вид
Гломерулонефрит смешанного варианта заключается в дополнении нефротического синдрома высоким давлением. Таким образом, к симптомам нефротического вида добавляются все опасности для организма при высоком давлении. Дисфункция почек достигается очень быстро, к тому же пациент подвержен различным сосудистым заболеваниям.
Гематурический вид
Чаще всего эта разновидность проявляется у мужчин. Характеризуется отсутствием повышенного давления и отечности, на анализах мочи явных отклонений нет, кроме эритроцитурии и небольшой протеинурии, до 1 грамма в сутки. Многие провоцирующие факторы вызывают макрогематурию, когда моча окрашивается в красный цвет, и не обнаруживается более 100 тел эритроцитов на поле зрения микроскопа.
В отличие от патологии урологического плана и мочекаменной болезни, при гематурическом виде заболевания нет болевых синдромов в пояснице или в области живота. Как ни странно, чем ярче симптоматика заболевания такого типа, тем лучше прогноз на выздоровление, сохранение функции почек.
Ещё по теме: Какая моча при хронической почечной недостаточности?
Острый вид
Острая форма патологии не самый частый вариант, но и не самый хороший. Часто начинается нефротическим синдромом, но после переходит в хронический. Возможен ациклический вариант, когда изменение заметно лишь на анализах мочи и слегка повышенном давлении. В таком случае перехода в хроническую стадию не будет.
Классическое протекание острого гломерулонефрита – циклическое. Через неделю или 2 после проникновения инфекции появляются симптомы нефротического синдрома в виде гематурии, отёков и высокого давления. Возможно появление болевого синдрома в пояснице или животе, но через 2 или 3 дня наступает улучшение.
Быстропрогрессирующий вид
Подострый гломерулонефрит в начальной стадии симптомами напоминает острый. Возникает нефротический синдром, но выздоровления с течением времени не обнаруживается. Усиливаются отёки, появляется диурез и нарастает давление. Буквально через месяц развивается почечная недостаточность.
Диагностика и выбор специалиста для лечения
Лечением гломерулонефрита занимаются неврологи, но диагностика производится терапевтами и педиатрами. При необходимости прибегают к помощи кардиолога, особенно в случаях высокого давления.
Диагностика гломерулонефрита очень разноплановая и состоит из разных компонентов. Обследование пациентов с подозрением на эту болезнь предполагает исследование почек, скорость развития заболевания и множество других факторов.
Традиционными считаются следующие способы обследования:
- общий анализ мочи, где наиболее информативными показателями будут эритроциты, белки и лейкоциты;
- общий анализ крови для выявления СОЭ, биохимия;
- исследование в лаборатории мочи по показателю удельного веса;
- выявление общего уровня белка в крови;
- проведение электрокардиограммы пациенту;
- УЗГД, представляющее собой допплерографию сосудов в почках;
- ультразвуковое исследование почек;
- в некоторых случаях нужна биопсия почек;
- обследование микропрепарата в почках.
Лечение
Гломерулонефрит в хронической форме требует строго соблюдения рекомендаций доктора, что может приостановить распространение болезней и ее обострение.
- Пациент должен придерживаться почечной диеты, ограничивающей острые блюда, соль и алкоголь. Суточная норма белка должна быть увеличена, поскольку большая часть белков выводится вместе с мочой при протеинурии;
- Необходимо исключить повышенную влажность, переутомление и нахождение долгое время в холодном месте;
- Важно избегать заражения вирусными инфекциями, не делать вакцины и не контактировать с аллергенами.
Типовая медикаментозная схема лечения гломерулонефрита заключается в применении и иммуномодулирующих и иммуносупрессивных препаратов, противовоспалительных средств негормонального типа, антикоагулянтов при выявленной гематурии, цитостатиков и глюкокортикостероидов.
Также применяют лекарственные средства для снятия отеков, это диуретическая группа, и снижения давления, гипотензивные препараты. Специалисты рекомендуют во время обострения ложиться в стационар, а при наступлении ремиссии поддерживать терапию в амбулаторных условиях и желательно отправиться на санаторно-курортное лечение.
Ещё по теме: Какая моча при хронической почечной недостаточности?
Прогноз
При заболевании гломерулонефритом прогноз зависит от формы болезни и степени распространения в организме:
№</th>Полезная информация</th></tr>1</td>латентный гломерулонефрит с изолированным мочевым синдромом долгие годы не проявляет себя и прогрессирует достаточно медленно. У 20% больных гематурическая форму можно вылечить сочетанием стероидных препаратами и медикаментов – коагуляторов</td></tr>2</td>воспаления без осложнений, которые выявляются у ребенка школьного возраста, при проведении гормональной терапии щадящего свойства в сочетании с цитостатиками, позволяют добиться успеха в 80% случаев</td></tr>3</td>гипертензивные гломерулонефриты лечатся препаратами различных дозировок, снижающими артериальное давление. Если будет назначена неправильно терапия, может возникнуть сердечная недостаточность, атеросклеротические бляшки и возрастет риск инсульта</td></tr>4</td>при отечной разновидности заболевания прогноз чаще всего неблагоприятный. Нефротические виды являются свидетельством дисфункции почек и отсутствия фильтрации. Развитие почечной недостаточности наступает достаточно быстро</td></tr>5</td>смешанная форма гломерулонефрита отмечается самыми негативными прогнозами</td></tr>

Профилактика
Необходимо проходить профилактические мероприятия, которые помогут не допустит возникновения гломерулонефрита, в частности:
- стараться избегать переохлаждения. Если у человека замерзают ноги или всё тело, это напрямую оказывает влияние на почки, которые могут воспалиться. На этом фоне возможно развитие гломерулонефрита, хронических невритов и пиелонефрита;
- нельзя раздражать почки вредной пищей и алкоголем в избытке, это касается и газированных напитков, поскольку они провоцируют возникновение патологии;
- при гломерулонефрите хронической формы важно регулярно обследоваться у врача и получать рекомендации по излечению;
- стараться вести здоровый образ жизни, спать достаточное количество часов, а при бодрствовании уделять некоторое время спорту. Это способствует укреплению иммунитета и защите от многих видов болезней.
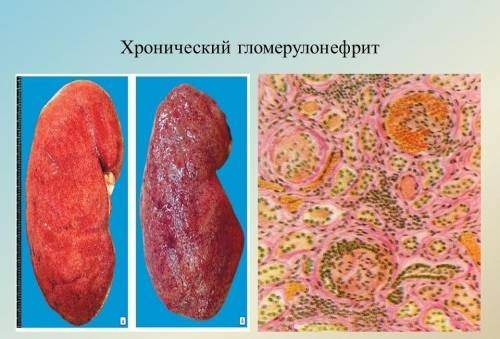
Гломерулонефрит, признаки активности, лечение <iframe> 1:45:53 Заголовок</dt> Гломерулонефрит, признаки активност ...</dd> </dl> 10:41 Заголовок</dt> Гломерулонефрит</dd> </dl> 3:35 Заголовок</dt> Гломерулонефрит. Как лечить гломеру ...</dd> </dl> </p>Длительно существующая патология всегда осложняется развитием хронической почечной недостаточности. О хронизации процесса ведут речь, когда иммунное воспаление в почках существует в течение года. Код по международной классификации болезней МКБ-10: N03 Хронический нефритический синдром
Патогенез
1. В стенках сосудов почечных клубочков происходят следующие изменения: Повышается проницаемость сосудистой стенки почечного клубочка для клеточных элементов. Происходит формирование микротромбов с последующей закупоркой просвета сосудов гломерулярного аппарата. Кровообращение в видоизмененных сосудах нарушается, вплоть до полной ишемии. Происходит оседание эритроцитов на важных почечных структурах нефрона: боумановой капсуле, почечных канальцах. Процесс фильтрации крови и выработка первичной мочи нарушается. Нарушение кровообращения в почечном клубочке влечет за собой запустевание просвета и склеивание стенок, с последующим преобразованием нефрона в соединительную ткань. Постепенная утрата структурных единиц приводит к уменьшению объема фильтруемой крови (одна из причин ХПН). Способных нормально выполнять свою работу нефронов становится все меньше, что приводит к отравлению организма продуктами обмена веществ, при этом необходимые вещества возвращаются в кровь в неполном объеме.
Этиология и провоцирующие факторы
Этиология ХГН следующая: -Инфекционные агенты — бактериальные (Str,Staf, Tbs и др.), вирусные (гепатит В,С, цитомегаловирус, ВИЧ) -Токсические агенты — алкоголь, наркотики, органические растворители, ртуть Причина в большинстве случаев – бета-гемолитический стрептококк группы А. Заболевания, способствующие развитию патологии: • Ангина и хронический тонзиллит, • Скарлатина, • Инфекционные болезни сердца, • Сепсис, • Воспаление легких, • Паротит, • Ревматологические болезни, • Аутоиммунная патология.
Классификация хронического гломерулонефрита
| Форма гломерулонефрита | Активность почечного процесса | Состояние функций почек |
| 1.Острый гломерулонефрит -с нефритическим (гематурическим) синдромом -с нефротическим синдромом -с изолированным мочевым синдромом -с нефротическим синдромом, гематурией и гипертензией | ||
| 2.Хронический гломерулонефрит -гематурическая форма -нефротическая форма -смешанная форма | ||
| 3.Подострый (злокачественный) гломерулонефрит |
Морфологическая классификация ХГН
-Диффузный пролифертивный -С «полулуниями» -Мезангиопролиферативный -Мембрано-пролиферативный (мезангиокапиллярный) -Мембранозный — С минимальными изменениями -Фокально-сегментарный гломерулосклероз -Фибриллярно-иммунотактоидный -Фибропластический Классификация основана на оценке клинико – лабораторных синдромов, патогенеза (первичный, вторичный), функциональной способности почек (с утратой, без утраты, ХПН) и морфологии. Течение ХГ бывает: • Рецидивирующим (ремиссия сменяется обострением). • Персистирующим, (постоянная активность иммунного воспаления в клубочках с сохранением функциональных способностей нефронов длительно). • Прогрессирующим (постоянная активность процесса с тенденцией к почечной недостаточности, и постепенным снижением клубочковой фильтрации). • Быстро прогрессирующим (процесс протекает настолько активно, что уже через небольшой промежуток времени формируется ХПН).
Клинические проявления
В большинстве случаев, для патологии характерно медленное развитие. Многие больные не могут вспомнить, когда было начало и после чего они заболели. Наиболее типичные признаки: •Диурез зависит от степени выраженности хронической почечной недостаточности: уменьшение суточного диуреза (олигоурия) на начальной стадии, при прогрессировании — полиурия (много мочи) с исходом в анурию в терминальной стадии ХПН, в клиническом анализе мочи патологическое содержание белка и эритроцитов. •Преобладает мочеиспускание, преимущественно, в ночные часы: ноктурия. •Отеки: от незначительных до выраженных, локализация различна. •Слабость, утомляемость. •Повышение температурной реакции. •Развитие стойкой гипертензии. •Жажда, запах ацетона в выдыхаемом воздухе, кожный зуд свидетельствуют о запущенности болезни и прогрессе ХПН. Различают несколько форм хронического гломерулонефритаГломерулонефрит с изолированным мочевым синдромомИзолированный мочевой синдром характеризуется следующими признаками: •Бессимптомная гематурия •Бессимптомная протеинурия •Отсутствие жалоб •Отсутствие отеков, АГ Наиболее распространенный вариант, отличается доброкачественностью течения (агрессивного лечения не назначают). Жалоб у пациента при этой форме нет. При обследовании в моче обнаруживается белок в незначительном количестве и эритроциты. Так как заболевание протекает скрытно, а прогрессирование почечной недостаточности медленное, но постоянное, иногда у впервые обратившихся больных обнаруживают все лабораторные и клинические признаки ХПН. Латентная форма хронического гломерулонефрита, несмотря на доброкачественность течения при своевременной диагностики, может быть причиной почечной недостаточности. Нефротическая форма гломерулонефритаЗанимает чуть более 20% случаев. Отличается выраженными клиническими проявлениями, ведущим симптомом является появление значительных отеков. В клиническом анализе мочи потеря белка (преимущественно, альбуминов) более 3 г/сут., из – за чего в плазме белковых субстанций, наоборот, не хватает. Повышение уровня холестерина крови, триглицеридов и липопротеидов низкой плотности. Нефротическая форма гломерулонефрита — показание к экстренной госпитализации пациента, так как состояние его расценивается, как тяжелое, из-за развившегося асцита, плеврита и т.д. на фоне массивных отеков. Помимо этого, больной имеет риск развития вторичной инфекции на фоне сниженного иммунитета, остеопороза, тромбообразования, гипотиреоза, атеросклероза, инфаркта, инсульта. Вся вышеперечисленная патология является следствием нарушения водно–электролитного баланса (потеря с мочой цинка, меди, витамина Д, кальция, тиреотропных гормонов и т.д.). Самыми грозными осложнениями нефротической формы гломерулонефрита является отек мозга и гипволемический шок. Смешанный вариант или гипертоническая форма гломерулонефритаХарактеризуется сочетанием нефротического синдрома и стойкой гипертензии (повышение артериального давления). Типично быстрое прогрессирование с исходом в ХПН, из-за пагубного влияния гипертензии на сосуды почек. Гематурическая форма гломерулонефритаХронический гломерулнефрит у мужчин чаще бывает в гематуричекой форме. Отеки не проявляются, нет повышения артериального давления. Выраженной протеинурии нет (не более 1г/сут.), но есть гематурия (эритроциты в моче). К провоцирующим гематурический хронический гломерулонефрит факторам, относятся: •алкогольная интоксикация, •отравление какими- либо веществами, •простудные заболевания при болезни Берже. Нефрологи отмечают такую закономерность: чем ярче клинические проявления, тем больше шансов на полное восстановление функциональной способности почек. Необходимо помнить, любая форма ХГ, при стечении определенных обстоятельств, может переходить в острую стадию с клиникой, типичной для острого гломерулонефрита. Хронический гломерулонефрит в стадии обострения будет лечиться по схеме, используемой в терапии острого иммунного воспаления почек.
Как диагностировать хронический гломерулонефрит
Важную роль в диагностике ХГ отводят клинико-лабораторным исследованиям. Во время беседы врача с пациентом обращают внимание на наличие инфекционных заболеваний в анамнезе, сопутствующую патологию, в частности, системные заболевания, уточняют урологический анамнез. •Общий клинический анализ мочи Моча при хроническом гломерулонефрите вариабельна, это зависит от морфологии патологического процесса. Типично снижение удельного веса; чем больше количество белка в моче (до 10 г/сут.), тем больше данных за нефротическую форму. Присутствуют эритроциты: макрогематурия или микрогематурия. В осадке мочи обнаруживают гиалиновые и зернистые цилиндры (нефротическая и смешанная форма), фибрин. Для гипертонической формы типично снижение клубочковой фильтрации. •Биохимия крови 1.повышение уровня кретинина, мочевины, 2.гипопротеинемия и диспротеинемия, 3.гиперхолестеринемия. 4.повышение титра антител к стрептококку (АСЛ-О, антигиалуронидаза, антистрептокиназа), 5.снижение уровня С3 и С4, 6.повышение всех иммуноглобулинов М, G, А 7.нарушение электролитного баланса. •Посев мочи на флору и чувствительность к препаратам. •Проба Зимницкого. •Проба Нечипоренко. •проба Реберга. Инструментальная диагностика•УЗИ почек с допплером На начальных этапах ультразвуковая диагностика выраженных изменений не выявляет. Если имеет место прогрессирование хронического гломерулонефрита, возможны склеротические процессы в почках с уменьшением их размеров. •Обзорная и экскреторная урография, радиоизотопная сцинтиграфия позволяют оценить функцию каждой почки по отдельности и общее состояние паренхимы. •ЭКГ Если у пациента стойкая гипертензия, электрокардиография подтвердит гипертрофию (увеличение размеров) левого желудочка. •Осмотр глазного дна Симптомы аналогичны с таковыми при гипертонии: 1.сужение артерий, 2.расширение вен, 3.точечные кровоизлияния, 4.микротромбоз, 5.отечность.
Для определения морфологической составляющей формы ХГ возможно проведение диагностической биопсии. По результатам морфологического заключения выбирается тактика лечения. Процедура считается инвазивной и имеет ряд противопоказаний: •Единственная почка или отсутствие функции коллатеральной почки. •Коагулопатии. •Правожелудочковая недостаточность. •Инфекционные процессы. •Гидронефроз. •Поликистоз. •Тромбоз почечных артерий. •Рак почки. •Инфаркты, инсульт в острой стадии. •Спутанность сознания. Дифференциальную диагностику проводят со следующими заболеваниями: •хроническим пиелонефритом, •геморрагической лихорадкой с почечным синдромом, •нефролитиазом, •гипертонической болезнью, •туберкулезным поражением мочеполовых органов и др.Лечение при хроническом гломерулонефрите
Схема терапии будет зависеть от формы заболевания, клинических проявлений, сопутствующей патологии, присутствием осложненений. Основные аспекты лечения при хроническом гломерулонефрите на нормализацию артериального давления, устранение отеков и максимального удлинения додиализного промежутка времени. Рекомендуется нормализовать режим труда и отдыха, избегать переохлаждения, работ с токсическими веществами. Обращают внимание на своевременную санацию очагов возможной инфекции: кариес, миндалины, горло и т.д.
Диета при хроническом гломерулонефрите
Важное значение придают правильному режиму питания. Хроническая почечная недостаточность приводит к нарушению электролитного баланса крови, самоотравлению организма в результате скопления токсических веществ. Грамотно подобранное питание в состоянии скорректировать неблагоприятное воздействие токсинов на организм на начальной стадии ХПН. Да и на всех прочих стадиях хронической почечной недостаточности без диеты никуда. Что можно кушать при гломерулонефрите — объединяет диета (стол №7). Ее основные тезисы: •Отказ от соли. •Уменьшение количества потребляемой жидкости. •Введение в рацион продуктов питания с повышенным содержанием калия и кальция. •Ограничение потребления животных белков. •Введение в рацион растительных жиров и углеводов. Правильное питание при ХГ позволит дольше обходиться без гемодиализа или трансплантации почки
Лекарства при хроническом гломерулонефрите
Иммуносупрессивные препаратыПрепаратами первой линии являются иммуносупрессивные средства. За счет подавляющего действия на активность иммунитета происходит замедление патологических процессов в клубочковом аппарате почки. СтероидыДозировка преднизолона рассчитывается индивидуально, 1 мк/кг на сутки, в течение 2 месяцев, с постепенным снижением во избежание синдрома отмены. Периодически назначают пульс-терапию (введение кортикостероидных препаратов в высокой дозе краткосрочно). При нерегулярности приема, неправильной дозировке, несвоевременно начатой терапии и при тяжелой степени иммунных нарушений эффективность снижается. Противопоказанием для лечения нестероидными гормонами служат следующие состояния: •туберкулез и сифилис в активной форме, •вирусные офтальмологические заболевания, •инфекционные процессы, •лактация, •пиодермии. С осторожностью стероиды применяют при сахарном диабете, тромбоэмболии, герпесе, системном кандидозе, гипертонии, болезни Иценко-Кушинга, тяжелая форма ХПН. ЦитостатикиПрименяют при прогрессирующих формах хронического пиелонефрита у мужчин и женщин, и во всех случаях, когда имеются противопоказания к назначению стероидных лекарств, либо появлении осложнений, либо при отсутствии эффекта от терапии. Иногда в схему лечения включают одновременно и гормональные препараты и цитостатики. Противопоказания: беременность и активная фаза инфекционных процессов. С осторожностью: выраженные нарушения функции печени и почек, патология крови. Список цитостатиков при хроническом гломерулонефрите у мужчин и женщин: •Циклофосфамид, •Хлорамбуцил, •Циклоспорин, •Азатиоприн. Осложнения: геморрагический цистит, пневмония, агранулоцитоз (патологические изменения в крови, угнетение кроветворения). При развившихся побочных эффектах терапию цитостатиками при хроническом гломерулонефрите у мужчин и женщин отменяют. Нестероидные противовоспалительные средстваСчиталось, что Индометацин, Ибуклин, Ибупрофен способны подавлять аутоиммунный ответ. НПВС назначают не все нефрологи, так как препараты из группы НПВС обладают токсическим влиянием на почки и часто провоцируют развитие лекарственной нефропатии даже без гломерулонефрита. Антиокоагуляны и антиагрегантыСпособствуют улучшению реологических свойств крови. Препятствуют процессам тромбообразования в почечных клубочках и слипанию сосудов. Наиболее часто используют Гепарин курсом от 3 до 10 недель в индивидуальных дозировках, которые зависят от множества факторов, в том числе, и от показателей коагулограммы. Симптоматическая терапия Симптоматическая терапия зависит от клинических проявлений хронического гломерулонефрита и включает в себя: •Гипотензивные препараты. •Мочегонные средства. •Антибиотики. Гипотензивные препаратыНекоторые формы ГМ характеризуются стойким повышением артериального давления, поэтому обосновано назначение гипотензивных средств из группы ингибиторов АПФ: •каптоприл, •эналаприл, •рамиприл. Мочегонные препаратыДля активации тока жидкости в нефроне применяют мочегонные средства: гипотиазид, фуросемид. Антибактериальные препаратыИногда ХГ протекает на фоне каких — либо инфекций, в этом случае назначают антибактериальные препараты для предупреждения вторичного инфицирования. Чаще назначают защищенные пенициллины, так как лекарства обладают меньшей токсичностью и эффективны против бета — гемолитического стрептококка группы А. При непереносимости пенициллинов можно применять антибиотики цефалоспорины. Обосновано применение антибиотиков при доказанной связи развития гломерулонефрита с инфекционным процессом, например, у мужчины или женщины гломерулонефрит после стрептококковой ангины появился спустя 14 дней. Исход хронического диффузного гломерулонефрита – всегда — вторичное сморщивание почек и наступление хронической почечной недостаточности.Если ХПН привела к значительным нарушениям в работе организма, при достижении уровня креатинина от 440 мкмоль/л показано проведение программного гемодиализа. В этом случае обосновано направление пациента для освидетельствования на инвалидность. Сам по себе диагноз ХГ, без нарушения функции почек, права на инвалидность не дает. При гиперхолестеринемии назначают статины, чтобы снизить уровень холестерина. Есть хорошие отзывы от применения плазмофереза при гломерулонефрите.
Хронический гломерулонефрит у детей
В педиатрии гломерулонефрит у детей занимает второе место после инфекций мочевыводящих путей. Чаще заболеванию подвержены дети в возрасте от 3 до 9 лет. Мальчики сталкиваются с иммунным воспалением в почках в 2 раза чаще, чем девочки. В ряде случаев, патология развивается спустя 10-14 дней после перенесенной детской инфекции. Также как и у взрослых мужчин и женщин, хронический гломерулонефрит является исходом острого иммунологического процесса в почках. Клинические проявления, формы, признаки идентичны. Лечение менее агрессивно из-за возраста. Хронический гломерулонефрит у детей лечит врач нефролог. Профилактика обострений при хроническом гломерулонефрите сводится к своевременной санации очагов воспаления, регулярном контроле клинико-лабораторных показателей, соблюдении диеты, избегании переохлаждения, своевременного прохождения терапии. Прогноз при хронических гломерулонефритах в зависимости от морфологического варианта •ГН минимальных изменений — сохранность функции почек через 5 лет — 95%; •Мембранозный ГН — сохранность функции почек через 5 лет — 50-70% •ФСГС — сохранность функции почек через 5 лет — 45 -50% •Мезангиопролиферативный — сохранность функции почек через 5 лет — 80% •Мембранозно-пролиферативный — сохранность функции почек через 5 лет — 45 — 60% Длительность жизни зависит от клинического варианта болезни и особенностей функционального состояния почек. Благоприятный прогноз при латентном варианте (при условии своевременного лечения), сомнительный при гематурическом и гипертоничском вариантах. Прогноз неблагоприятный при нефротической и смешанной форме гломерулонефрита. Дата публикации30.06.2017Запишитесь на приём к врачу в вашем городеКлиники вашего города
Инфекционно-аллергическое, или аутоиммунное, заболевание почек называется гломерулонефрит. Данная патология часто появляется после недавно перенесённой (2-3 недели назад) простудной инфекции, назофарингита, повторной ангины.
Переохлаждение в сочетании с хроническими очагами инфекции, такими как: хронический тонзиллит, кариес, гайморит, в значительной мере (на 60%), повышают риск возникновения острого гломерулонефрита.
При гломерулонефрите наблюдается обширное воспаление почек с поражением главного фильтрационного устройства – гломерул, почечных клубочков. Именно благодаря клубочковому аппарату осуществляется очистка крови, с последующим выделением в мочу «шлаков», то есть не нужных организму веществ. При гломерулонефрите гломерулы страдают сильнее всего, что сразу сказывается на характеристиках и показателях анализа мочи.
Мочевой синдром
Для клинической картины заболеваний характерно наличие совокупности симптомов, то есть синдром.
Мочевой синдром — это признак нарастающей воспалительной реакции гломерул (почечных клубочков), то есть признак нарушения работы почечных клубочков и функций почек соответственно. Для синдрома характерно наличие основной триады симптомов:
- Снижение количества выделяемой мочи (олигоурия). При развитии острого гломерулонефрита, в первые 3 суток, отмечается резкое снижение количества суточного диуреза (до 500 мл/сут). То есть, пациент реже посещает туалет, а во время опорожнения мочевого пузыря, выделяется, относительно, небольшое количество мочи. При проведении исследования мочи (общий анализ), в период олигоурии, отмечается увеличение удельного веса (свыше 1,040). По истечении 3 суток появляется обратный симптом, то есть полиурия (увеличение объёма сточного диуреза). При этом, плотность мочи снижается (ниже 1,010). Длительный период олигоурии, который продолжается более 3-4 суток, является опасным симптомом, говорящим о высокой вероятности развития острой почечной недостаточности (ОПН).
- Появление белка в моче (протеинурия). Подобный симптом говорит о нарушении работы почечных клубочков и канальцев. Спутником протеинурии является появление в анализе мочи гиалиновых цилиндров. При гломерулонефрите, чаще наблюдается незначительное (до 1 г/л) или умеренное (до 3 г/л) количество белка в моче. Однако при тяжёлой, нефротической форме заболевание, может развиться протеинурия массивного типа (свыше 3-4 г/л). Пик повышения белка в урине приходится на первые 2 недели, с момента развития гломерулонефрита. При правильном лечении. наблюдается постепенное снижение уровня протеинурии, а последние следы белка исчезают к 6-8 неделе, с момента заболевания.
- Кровь в моче (гематурия). Эритроциты в моче при гломерулонефрите, присутствуют в единичном, от 5 до 99 в поле зрения, количестве. При этом, видимых изменений цвета урины не происходит. Однако существует вероятность развития макрогематурии, то есть появления большого количества кровяных телец в моче. При этом, урина приобретает характерный цвет «мясных помоев», мутно-красный оттенок — достаточно классический признак острого гломерулонефрита. Появление крови в урине связано с повышением проницаемости и увеличением диаметра пор базальных мембран, гломерул (перегородок и сосудов почечных клубочков). Уровень эритроцитов в моче при гломерулонефрите достигает пика в первые дни заболевания, постепенно снижаясь и полностью исчезая к 2-6 неделе.
Следует отметить, что уровень лейкоцитов в моче при гломерулонефрите, повышается незначительно, достигая 12-25 единиц в поле зрения. Лейкоцитурия является типичным симптомом пиелонефрита, в то время как гематурия – гломерулонефрита.
Мочевой синдром, при типичном протекании патологии, сопровождается отёками и повышением артериального давления (гипертензия). Развитие подобной симптоматики находится в прямой зависимости с собственно мочевым синдромом.
- Отёки, раньше всего, появляются на веках, а кожа приобретает выраженную бледность (типичное лицо «нефротика»). Постепенно, отёки могут захватить всю область лица, перейти на конечности. При тяжёлых формах патологии возможно скопление жидкости в естественных полостях организма (брюшной, плевральной и т.д.).
- Артериальное давление повышается умеренно, реже очень сильно. При своевременном обращении и лечении, отмечается нормализация АД к 10 дню, от начала развития заболевания. Кроме того, возможно кратковременное, одно-, двухдневное или же однократное, повышение артериального давления.
В некоторых случаях, возможно развитие изолированного мочевого синдрома, то есть присутствуют изменения со стороны мочи, которые не сопровождаются появлением отёков и повышением показателей артериального давления.
Уровень креатинина
Креатинин — это продукт, появляющийся вследствие энергетического обмена тканей организма, в том числе мышечной. Норма его содержания в организме зависит от пола, возраста, мышечной массы пациента, физической нагрузки и типа питания. Соответственно, у мужчины, который занимается спортом или работает на производстве, уровень креатинина будет выше, нежели у женщины или ребёнка.
Выводится креатинин почками, то есть, с мочой.
Рис. — Медицинские нормы креатинина в крови
Рис. — Нормы креатинина в суточной моче
Анализ крови или мочи, нередко, назначают для проведения оценки работы почек, в целом и клубочковой фильтрации, в частности. Такого рода исследования позволяют обнаружить даже латентно протекающие патологии почек (хронические процессы и пр.), заболевания мышечной системы.
Определение уровня креатинина имеет важное значение при наличии хронического гломерулонефрита, позволяет выявить развитие ХПН (хронической почечной недостаточности) на ранних сроках.
Для исследования подходит как кровь (биохимический анализ, проба Реберга), так и моча (проба Реберга). Проба Реберга, или клиренс креатинина, необходима для более точного определения уровня креатинина в биологических жидкостях человека.
Креатинин не перерабатывается в организме, а выводится из него с мочой! Поэтому малейшие нарушения в работе фильтрационных систем (почки, печень) приводят к накоплению креатинина, который, по мере концентрирования, усугубляет протекание основного заболевания.
Увеличение уровня креатинина в крови, наблюдается при хроническом протекании гломерулонефрита. Подобная симптоматика может свидетельствовать о развитии ХПН. Очень высокий уровень креатинина (более 180 ммоль/л) говорит о необходимости принудительной очистки организма – процедуре гемодиализа.
Погрешностями, приводящими к недостоверному результату исследования, могут стать:
- Большое количество белка в рационе.
- Возраст.
- Физические нагрузки (в течение суток и/или, непосредственно, в день сдачи анализа).
- Недостаточное употребление жидкости и другое.
В связи с тем, что на достоверность исследования оказывают влияние различные факторы, разрабатываются более совершенные методы обследования. Одним из наиболее точных считается исследование белка Цистатина С (цистатин 3). По уровню данного белка в исследуемом биоматериале, можно с точностью определить нарушения в работе клубочковой фильтрации. На уровень Цистатина С не влияет пол, возраст, объём мышечной массы, наличие воспалительных реакций, тип питания или физической нагрузки, что является значительным преимуществом. Из минусов исследования – достаточно высокая цена.
Изменения в моче
При гломерулонефрите присутствуют видимые невооружённым глазом изменения со стороны урины.
- Прозрачность. Из-за протеинурии в моче появляется муть, осадок, хлопья. Моча теряет прозрачность. Возможно присутствие пены в моче.
- Цвет. Моча при остром гломерулонефрите приобретает характерный «цвет мясных помоев», то есть воды, в которой помыли красное мясо. Это специфический красно-бурый оттенок. При хроническом процессе отмечаются периодические рецидивы, соответственно, моча, в этот период, имеет подобный цвет. Моча может иметь тёмный, насыщенно-жёлтый или мутно-розовый оттенок.
Изменения в лабораторных исследованиях:
- Эритроциты: от 5 до 100 и более единиц, в поле зрения.
- Лейкоциты: от 12-до 25 единиц, в поле зрения (лейкоцитов всегда меньше, чем эритроцитов).
- Белок: от 0, 033 до 3 г/л (в тяжёлых случаях: более 3 г/л).
- Удельный вес: в начале заболевания отмечается увеличение (свыше 1,040), затем — снижение показателей (менее 1,010).
- Цилиндры: гиалиновые, эритроцитарные (острый гломерулонефрит). При хроническом процессе чаще появляются зернистые, восковидные цилиндрические клетки. В норме, содержание цилиндрических клеток единичное, при развитии острого или хронического гломерулонефрита, показатели превышают 20 единиц, в поле зрения.
Результаты исследований зависят от формы гломерулонефрита (острый, хронический), типа клинического синдрома (нефритический, нефротический, смешанный, гематурический), тяжести протекания патологии.
Заключение
Изменения в моче при гломерулонефритах могут быть видны невооружённым взглядом. Однако, более точные данные можно получить только при исследовании биоматериала человека (кровь, моча).
Видео: Жить Здорово! Гломерулонефрит — воспаление почек
Автор
Мустафаева Надежда Леонидовна
Редактор
Дьяченко Елена Владимировна
Дата обновления: 03.04.2019, дата следующего обновления: 03.04.2022
Хронический гломерулонефрит
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Почки – важный орган мочевыделительной системы, отвечающий за регулирование процесса гомеостаза. Благодаря налаженной работе органов, сохраняется баланс электролитов, из организма выводятся токсины и другие вредные вещества. Любые нарушения в работе почек ведут к развитию самых разных заболеваний, оказывающих негативное влияние на работу целого организма. Хронический гломерулонефрит без должного лечения провоцирует развитие почечной недостаточности. Болезнь длительное время может находиться в латентном состоянии, часто протекает без выраженной симптоматики. Лечение хронического гломерулонефрита — это комплекс мероприятий, направленный на сохранение работы почек, который всегда проводится под наблюдением врача-нефролога.
Что такое ХГН
Хронический гломерулонефрит (ХГН) – прогрессирующее диффузное заболевание, при котором происходит поражение клубочкового аппарата почек. При отсутствии правильного лечения или скрытом течении болезнь приводит к развитию нефросклероза и почечной недостаточности, которые опасны для жизни и здоровья человека. Частота встречаемости хронического гломерулонефрита среди населения составляет 1–2 %. О хронической форме болезни говорят, когда после первичной терапии выздоровление не наступает, а на протяжении года чередуются периоды ремиссии и обострения. Хроническая форма гломерулонефрита может развиваться как осложнение после острой формы болезни.
Заболевание относят к аутоиммунным состояниям, которые вызывают в тканях мочевыделительной системы и почках патологические изменения. При хроническом гломерулонефрите на фоне воспалительной реакции в стенках клубочков сосудов образуются микротромбы, замедляется ток крови, развивается некроз. Если не провести лечение хронического гломерулонефрита, осложнения неизбежны: происходит отмирание нефронов, которое может привести к летальному исходу.
ВАЖНО ЗНАТЬ!Единственное средство для избавления от паразитов, рекомендованное врачами! Читать далее…
Причины развития и факторы риска
Спровоцировать болезнь могут патологии инфекционного происхождения, а также неблагоприятные факторы.
- острый гломерулонефрит;
- инфекционные заболевания внутренних органов;
- болезни крови инфекционного генеза;
- системные патологии;
- отравление ядовитыми или токсическими веществами;
- хронический алкоголизм, прием наркотических средств.
При хроническом гломерулонефрите прогноз на выздоровление будет благоприятным, если болезнь была вовремя распознана, проведено необходимое лечение.
Классификация и формы
Выделяют несколько форм болезни, каждая из которых имеет свои клинические признаки.
Латентная форма
Распространенная форма болезни, встречающаяся в 45% случаев. Характеризуется слабовыраженным мочевым синдромом без отеков и повышенного артериального давления. Такая форма болезни может длиться более 10 лет, проявляться незначительными нарушениями в работе мочевыделительной системы. При отсутствии лечения развивается уремия, при которой происходит отравление крови частями урины. Определяют болезнь по результатам анализа крови, в которой отмечается повышенный уровень белка, эритроцитов и лейкоцитов.
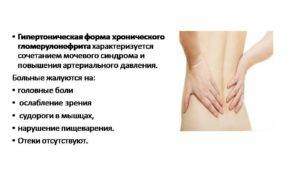
Гипертоническая форма
Частота встречаемости составляет 20% от всех случаев. Болезнь имеет выраженную симптоматику: повышение артериального давления, увеличение объема суточной мочи. Чаще всего является продолжением острой или латентной формы болезни. Показатели АД могут колебаться в течение дня, развивается гипертрофия левого желудочка сердца, что существенно отображается на общем самочувствии больного. При данной форме часто встречается хронический гломерулонефрит с изолированным мочевым синдромом, который может проявиться на фоне острой формы болезни или при постоянных скачках АД.
Гематурическая форма
Достаточно редкая форма, встречающаяся у 5% больных. Характерным признаком является присутствие крови в мочи (гематурия). При правильном и своевременном лечении, тщательной дифференциальной диагностике прогноз благоприятный. Гематурическая форма только у 6% больных вызывает почечную недостаточность.
Нефротический гломерулонефрит
Диагностируется у 25% больных с хроническим гломерулонефритом, имеет выраженную симптоматику. Результаты биохимии крови показывают снижение уровня белка, повышенный уровень холестерина. Больной часто жалуется на отсутствие аппетита, аммиачный запах изо рта, повышенную слабость. Хронический гломерулонефрит нефротической формы способен полностью нарушить работу почек.
Нефротически- гематурическая (смешанная) форма
Тяжелая форма, имеющая стремительное развитие и неблагоприятный прогноз. У больных имеются жалобы на сильные отеки, выраженное нарушение сердечного ритма, повышенное «почечное» давление. Частые обострения являются результатом неправильного лечения и предупреждением, что в скором времени почки перестанут выполнять свои функции. При стремительном развитии возможен летальный исход.
Любые формы хронического гломерулонефрита характеризуются периодами ремиссии и обострения. При рецидивах симптомы напоминают острый приступ, который может длиться несколько дней или недель. В период ремиссии клиника хронического гломерулонефрита менее выражена или вовсе отсутствует. Обострение чаще всего происходит весной или осенью. Рецидив может спровоцировать нарушения питания, отказ от приема ранее назначенных лекарственных препаратов.
Клинические проявления болезни
Хронический диффузный гломерулонефрит, в зависимости от патоморфологических изменений в почечной ткани, формы, проявляется по-разному:
- повышенная усталость;
- снижение аппетита;
- частая тошнота, позывы к рвоте в утреннее время;
- извращение вкуса;
- отеки различной локализации;
- запах аммиака изо рта;
- анемия;
- кожный зуд;
- тремор;
- снижение чувствительности;
- мутная моча, примесь крови;
- повышенное АД;
- нарушение сердечного ритма.
В острый период болезни повышается температура тела, ощущается боль в области поясницы разной интенсивности. Все симптомы выражаются в меньшей или большей степени, но их появление требует назначения полного обследования с последующим лечением.
Как распознать болезнь
Диагностика хронического гломерулонефрита незатруднительна, если в анамнезе больного ранее отмечалась острая форма болезни. При латентном течении распознать хронический диффузный гломерулонефрит бывает затруднительно. При подозрении на данное обследование включает:
- анализ мочи;
- биохимию крови;
- УЗИ почек;
- биопсию клубочков почек.
Полученные результаты позволяют точно диагностировать болезнь, определить форму заболевания, оценить состояние почек. При хроническом гломерулонефрите диагностика может включать дополнительные исследования, консультации у других специалистов. На основе результатов обследования врач подбирает оптимальную схему лечения, которая хотя и не сможет полностью вылечить болезнь, но поможет замедлить некротические изменения в почечных тканях.
Методы лечения
Лечение хронической формы гломерулонефрита напрямую зависит от степени, морфологии, формы болезни, интенсивности проявления симптомов. В острый период больному назначается стационарное лечение, постельный режим, строгая диета, прием лекарственных препаратов.
При хроническом гломерулонефрите симптомы и лечение всегда требуют внимания со стороны нефролога. Проведенная терапия не сможет полностью избавить больного от патологии, но способна сделать периоды ремиссии более длительными. Лечение направлено на снижение интенсивности проявления симптомов, восстановление функций пораженных почечных тканей, улучшение кровообращения и метаболических процессов.
Терапия с приемом лекарственных средств включает:
- Нестероидные противовоспалительные препараты (Нимид, Ортофен, Ибупрофен и другие).
- Глюкокортикостероиды (Преднизолон).
- Цитостатики (Циклоспорин).
- Антикоагулянты (Гепарин).
- Антиагреганты (Курантил).
- Гипотензивные (Эналаприл, Енап, Каптопрес).
- Диуретики (Фуросемид, Индапамид, Лазикс).
- Антибиотики широкого спектра действия (Эмсеф, Аугментин, Сумамед).
Любой лекарственный препарат, используемый для лечения, должен назначаться врачом. Вводят препараты в острый период болезни в условиях стационара, зачастую внутривенно или внутримышечно, что позволяет получить более быстрый эффект от лечения.
В более тяжелых случаях, при запущенных формах может назначаться плазмаферез, который представляет собой процедуру очищения организма от токсических веществ, нарушающих работу почек.
Когда хронический диффузный гломерулонефрит прогрессирует, единственным способом спасти жизнь человеку считается постоянный гемодиализ или пересадка почки.
Усиленная медикаментозная терапия проводится только в период обострения. Как показывает практика, при соблюдении назначенной схемы лечения, применении современных препаратов можно добиться продолжительной ремиссии – от года и больше.
При хроническом гломерулонефрите лечение медикаментами проводится в острой стадии. В период ремиссии больному назначается строгая диета, исключаются факторы, которые могут спровоцировать обострение. В некоторых случаях проводится терапия народными средствами, которые состоит в приеме отваров и настоев лечебных трав.
Лечение народными средствами не может быть основой терапии, а использование любого рецепта нужно обсуждать с лечащим врачом. При отсутствии лечения или запущенных формах болезни синдромы ХГН полностью или частично нарушают работу почек, вызывают некроз тканей с последующим развитием почечной недостаточности.

Диета
Хронический диффузный гломерулонефрит – заболевание, требующее постоянного контроля врача, а также соблюдения строгой диеты и смены образа жизни. Больным, в анамнезе которых присутствует данное заболевание, назначается строгая диета № 7, которая ограничивает употребление соли, жареных, острых продуктов. Рекомендуется уменьшить количество белковой пищи, увеличить объем употребляемой жидкости. При несоблюдении диеты хронический гломерулонефрит и клинические его признаки приведут к развитию почечной недостаточности.
Профилактические меры
Профилактика хронического гломерулонефрита направлена на снижение частоты периодов обострений и их интенсивности.
Меры, предупреждающие развитие заболевания:
- Щадящий режим труда.
- Избегание переохлаждения организма.
- Отсутствие контакта с ядовитыми и токсическими веществами.
- Укрепление иммунитета.
- Правильное и здоровое питание.
- Отказ от курения, употребления алкоголя.
- Соблюдение всех назначений и рекомендаций врача.
- Профилактические осмотры 1 раз в год.
Соблюдение несложных правил поможет не только не допустить развитие хронического гломеролонефрита, но и снизить риск развития обострений, что поможет почкам выполнять свои функции. Больным, в анамнезе которых присутствуют патологии почек, важно понимать, что лечение только народными средствами не поможет справиться с проблемой. Только комплексная терапия под наблюдением врача повысит шансы больного на положительный прогноз.
Развитие волчаночного нефрита на фоне СКВ
16 Май, 2017 Vrach
Системная красная волчанка является тяжелым аутоиммунным заболеванием, которое способно охватывать практически любую систему организма. Нередко на фоне патологии возникает волчаночный нефрит или, как его ещё называют, люпус-нефрит, причем процент поражения почек при СКВ очень высок.
Общая информация
Системная красная волчанка (СКВ) – заболевание с многообразной клинической картиной, при котором происходит поражение некоторых соединительнотканных структур. Воспалительный процесс носит иммуно-обусловленный характер и может наблюдаться в суставах, легких, нервной системе, сердце. Волчаночный нефрит – широко распространенное проявление СКВ, которое развивается на фоне этой патологии. Нефрит присущ 50-70% случаев волчанки, причем у женщин наблюдается в 9 раз чаще, чем у мужчин. У детей патология встречается чрезвычайно редко, обычно она манифестирует после 20 лет.
ВАЖНО ЗНАТЬ!Единственное средство для избавления от паразитов, рекомендованное врачами! Читать далее…
Морфологические изменения в тканях могут быть различными. Они связаны с тем, что в организме больного нарушается процесс распознавания собственных антигенов. В итоге активируется работа В-клеток иммунитета, и стартует выработка аутоантител. Они вместе с белками образуют особые иммунные комплексы, которые циркулируют по крови и могут осесть практически на любом органе. При нефрите страдают почки, ткани которых поражаются собственными аутоантителами.
При отсутствии лечения возникают:
- хронический пиелонефрит;
- хронический гломерулонефрит;
- почечная недостаточность;
- летальный исход.
Причины заболевания
Единого мнения, почему появляется СКВ, пока не существует. Есть разные теории развития этого заболевания:
- Наследственная. Исследования подтверждают, что близкие родственники больных чаще страдают от системной красной волчанки. Также доказано, что у людей с темным цветом кожи заболевание передается детям с большей степенью вероятности.
- Гормонозависимая. Согласно такой теории, пусковым фактором к появлению волчанки служит повышение гормонов эстрогенов в крови женщины. Обычно патология возникает у дам в репродуктивном периоде, у мужчин она довольно редка. Манифестация болезни чаще всего случается при беременности, что также говорит в пользу данной теории.
- Инфекционная. Ученые полагают, что перенесенные вирусные болезни могут спровоцировать возникновение волчанки. Опасными считают вирусы кори, парамиксовирусы, ретровирусы.
Факторами риска также являются чрезмерная инсоляция, прием некоторых препаратов (например, от артериальной гипертензии), воздействие ионизирующей радиации, злокачественная гипертония.
Разновидности патологии
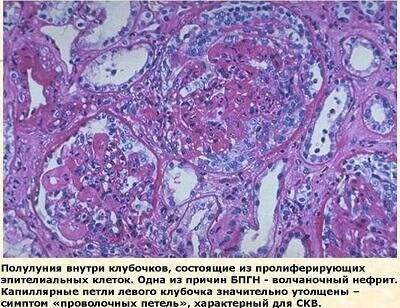
Классификаций нефрита при СКВ несколько. Так, по исследованию микропрепарата выделяют такие классы поражения почек:
- Клубочки почек не изменены.
- Наблюдается минимальная степень гломерулонефрита с разрастанием мезангиальных клеток.
- Люпус нефрит прогрессирует, происходит формирование фибриновых тромбов в мелких сосудах и некроз клеток почечных клубочков. В процесс вовлечено менее 50% клубочков.
- Картина аналогична предыдущему классу, но поражено уже более 50% почечных клубочков.
- Происходит диффузное отмирание капилляров и почечных клубочков, развивается терминальная почечная недостаточность.
Волчаночный нефрит также делится на следующие формы:
- Быстропрогрессирующий со скорым развитием почечной недостаточности.
- Люпус нефрит с гиперпротеинурией, отеками, гипертонией.
- Нефрит с минимальным мочевым синдромом. Поражение почек происходит в невысокой степени.
- Субклиническая протеинурия. Благоприятная форма, хорошо поддается лечению, изменения в почках минимальны.
Клиническая картина
Симптомы заболевания разнообразны и наслаиваются на специфические признаки системной красной волчанки. Также они будут зависеть от формы нефрита и скорости его прогрессирования. Активные формы СКВ вызывают накопление белка в моче, нарушение жирового обмена, скопление жидкости в брюшине, перикарде, грудной клетке. При неактивных формах нефрита белок в моче отсутствует, либо появляется в небольших количествах.
Медленно прогрессирующие формы заболевания (около 40%) проявляются такими признаками:
- протеинурия;
- развитие артериальной гипертензии;
- небольшие отеки;
- иногда появление крови в моче.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Гипертония при такой форме заболевания обычно легко контролируется путем приема препаратов. Тем не менее повышенное давление рано или поздно приводит к развитию хронической почечной недостаточности. Часто возникает хронический пиелонефрит. Быстро прогрессирующий нефрит носит злокачественное течение, так как недостаточность функции почек развивается в сжатые сроки. Артериальная гипертония в этом случае почти не поддается контролю. Часто смерть наступает от ДВС-синдрома с массивным свертыванием крови.
Прочие симптомы болезни таковы:
- субфебрилитет или лихорадка;
- эритема в форме бабочки на лице;
- артриты, деформация суставов;
- аутоиммунное воспаление капилляров;
- поражение легких;
- поражение ЦНС с судорогами, психическими отклонениями;
- миокардит;
- похудение;
- выпадение волос;
- увеличение лимфоузлов.
Диагностика
Характерные высыпания на лице свойственны большинству больных и помогают предположить диагноз. Обычно заболевание начинается с резкого обострения, после которого выявляется белок в моче. Также в моче имеется некоторое количество эритроцитов, в крови падает содержание лейкоцитов при росте СОЭ. Достоверным показателем для постановки диагноза служит наличие в крови специфических аутоантител.
Как лечить патологию?
Полное излечение невозможно, как и при ряде других аутоиммунных заболеваний. Поэтому целями терапии являются:
- снижение скорости развития болезни;
- достижение стойкой ремиссии.
Лечение нужно начинать незамедлительно, ведь ткани почек ежедневно страдают, утрачивая свои функции. Обычно успех обеспечивается сочетанием ряда медикаментозных и немедикаментозных методов терапии. Обязательно следует соблюдать эмоциональный покой (стресс провоцирует обострение нефрита), меньше находиться на солнце. Диета призвана снизить нагрузку на почки, поэтому в ней уменьшается количество белка, соли.
Препараты, которые хорошо зарекомендовали себя при СКВ, следующие:
- Глюкокортикостероиды – Преднизолон, Дексаметазон, Метипред.
- Цитостатики – Циклоспорин, Азатиоприн.
- Препараты кальция и витамина Д3 – Кальцемин, Кальций Д3 Никомед.
- Иммунные препараты – Ритуксимаб (Мабтера).
При быстропрогрессирующем заболевании применяется пульс-терапия с максимальными дозами лекарств на 2-3 суток, после чего через несколько месяцев лечение повторяется. Если почечная недостаточность достигает терминальной стадии, назначается гемодиализ. По мере снижения аутоиммунного воспаления показана пересадка почки. В ремиссии всем больным назначается санаторно-курортное лечение. При правильной и своевременной терапии 60% людей живут более 10 лет с СКВ, но при быстропрогрессирующей форме только 30% выживают более 5 лет.
</ul></ul>Используемые источники:
- https://onefr.ru/organy/pochki/hronicheskij-glomerulonefrit-s-izolirovannym-mochevym-sindromom.html
- https://genitalhealth.ru/261/khronicheskiy-glomerulonefrit-formy—simptomy—diagnostika—lechenie-i—prognoz/
- https://uran.help/diseases/glomerulonephritis/mochevoj-sindrom-uroven-kreatinina-izmeneniya-v-moche.html
- https://dieta.pochke-med.ru/pochki/ostryj-glomerulonefrit-s-izolirovannym-mochevym-sindromom/
</ul></ol>