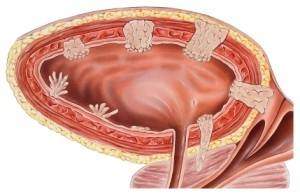
Рак мочевого пузыря — это противоестественный процесс неконтролируемого размножения и развития клеток мочевого пузыря. Рак мочевого пузыря, как и всякое недоброкачественное новообразование, может прорастать (метастазировать) в иные органы, к примеру, легкие, кости и печень.
Он признан одним из самых популярных злокачественных новообразований. Сильная половина человечества страдает данным заболеванием в четыре раза чаще, чем дамы. В основном этот вид опухоли выявляется у людей, чей возраст от сорока до шестидесяти лет.
Скрыть содержание
Стадии рака мочевого пузыря
Через какие стадии проходит рак мочевого пузыря и что происходит в это время с организмом?
0 стадия
0 стадия – выявление недоброкачественных клеток мочевого пузыря. В стадии 0а злокачественная опухоль возникает без прорастания в оболочку пузыря.
Стадия 0is отличается от стадии 0a тем, что новообразование не растет за пределы оболочки мочевого пузыря и не вырастает в его просвете.
1 стадия
Рак мочевого пузыря 1 степени (стадии) обозначается присутствием одного или нескольких новообразований. Пока они не прорастают в мышцы и дотягиваются лишь до слизистой оболочки, однако это не значит, что данная опухоль не может быть инвазионной, ведь она предрасположена к разрастанию.
Примерно половина всех злокачественных новообразований на этой стадии продемонстрирована высокоинтегрированными клетками, что определяет стремительный рост и высокую степень недоброкачественности.
2 стадия
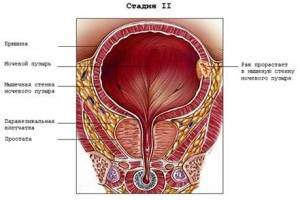 Рак мочевого пузыря 2 степени расширяется в мышечный пласт. Если затронут лишь внутренний отдел мышечного пласта, и если эта опухоль выражена низкоинтегрированными клетками, то есть возможность, что рак мочевого пузыря 2 степени еще не разросся в лимфатическую систему.
Рак мочевого пузыря 2 степени расширяется в мышечный пласт. Если затронут лишь внутренний отдел мышечного пласта, и если эта опухоль выражена низкоинтегрированными клетками, то есть возможность, что рак мочевого пузыря 2 степени еще не разросся в лимфатическую систему.
Тогда в будущем вероятен благоприятный прогноз и отсутствие повторного развития. Рак мочевого пузыря 2 стадии разделяется на две стадии A и B.
Стадия 2А подразумевает, что опухоль разрослась во внутренний мышечный пласт, но еще не вышла за его пределы.
Стадия 2В – это разрастание рака во внешний отдел мышечного пласта.
3 стадия
На 3 стадии рак добирается до жира, который прилегает к мочевому пузырю, и может разрастись на простату у мужчин. Эта стадия имеет 2 подстадии.
В стадии 3А рак пророс внешнюю стенку пузыря, но не виден. Присутствие недоброкачественных клеток в околопузырной клетчатке возможно установить только при помощи микроскопа.
Стадия 3В ставится, если новообразование визуализируется на внешней оболочке мочевого пузыря.
4 стадия
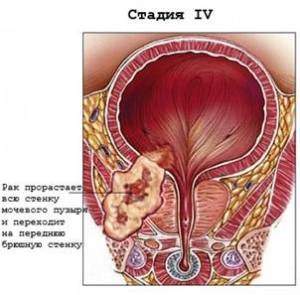 При четвертой стадии опухоль передается на лимфоузлы. 4 стадия рака мочевого пузыря – это окончательная стадия. Она не поддается излечению. Рак настолько распространился, что перекинулся на ткани близлежащих органов.
При четвертой стадии опухоль передается на лимфоузлы. 4 стадия рака мочевого пузыря – это окончательная стадия. Она не поддается излечению. Рак настолько распространился, что перекинулся на ткани близлежащих органов.
Рак мочевого пузыря 4 степени разрастается в брюшную полость, кости таза. На этом этапе заболевания возникают выраженная гематурия и сильная боль.
Химиотерапия и радиотерапия на данном этапе неэффективны, операция невозможна. При данной стадии болезни часто используется паллиативное лечение, облегчающее боль пациенту.
TNM-классификация
TNM-систему разработали в 1997 году. Она более подробно описывает состояние больного и расшифровывается так:
- Т — зачаточная опухоль:
- Тх — нет возможности оценить зачаточную опухоль.
- Т0 —зачаточная опухоль не визуализируется.
- Та — неинвазивная папиллярная опухоль.
- Тis — плоская опухоль мочевого пузыря.
- Т1 — рак пробирается в слизистую оболочку.
- Т2 — рак прорастает в мышечный пласт мочевого пузыря.
- Т2а — рак прорастает во внутренний мышечный пласт мочевого пузыря.
- Т2b — рак прорастает во внешний мышечный пласт мочевого пузыря.
- Т3 — рак прорастает в жировой слой, окружающий мочевой пузырь.
- Т3а — изменения видны лишь при помощи микроскопа.
- T3b — новообразование визуализируется на внешней части мочевого пузыря.
- Т4 — рак поражает окружающие органы.
- N — Регионарные лимфоузлы:
- Nx — нет возможности оценить лимфоузлы.
- N0 — изменения лимфоузлов не визуализируются.
- N1 — метастаз в одном лимфоузле, величиной не более двух см.
- N2 — метастазы в одном лимфоузле размерами от двух до пяти см, или в нескольких лимфоузлах величиной не более пяти см.
- N3 — наличие в лимфоузлах метастазов величиной пять см и более.
- М — Отдаленные метастазы:
- Мх — нет возможности оценить отдаленные метастазы.
- М0 — отдаленные метастазы не визуализируются.
- М1 — визуализируются отдаленные метастазы.
Больным с опухолью T0 стадии не требуется осмотра для диагностирования степени рака, так как шанс эволюции метастазов незначителен.
Та — папиллярная, неинвазивная стадия рака
Та-стадия имеет вид сосочковых выростов розоватого цвета.
Рак Та стадии ограничен слизистой мочевого пузыря и не затрагивает подслизистую пластинку.
Тis — карцинома in situ (плоская, преинвазивная стадия рака)
Преинвазивная опухоль выявляется нечасто. Раньше карциному in situ считали причиной высокой смертности, так как ее редко получалось определить.
Карцинома in situ — плоская преинвазивная опухоль, так как не затрагивает подслизистую пластинку. При цитологическом анализе мочи клетки карциномы похожи на недозрелые клетки переходного эпителия.
У мужчин среднего возраста карцинома in situ имеет симптомы, сходные с циститом без гематурии. Окончательное заключение ставится после биопсии слизистой мочевого пузыря.
Т1 — стадия рака: поражение подслизистой оболочки
При клиническом исследовании Т1 стадия похожа на Та стадию опухоли. Она может быть выражена одной или несколькими опухолями. Основная особенность Т1 стадии заключается в том, что она затрагивает только подслизистую мочевого пузыря, не поражая при этом мышечный пласт.
Медики думают, что Т1 стадия не относится к поверхностному раку, так как такая опухоль может развиваться и проникать в глубинные слои мочевого пузыря. Прогрессия Т1 стадии достигает 30%.
Т2 — стадия рака: опухоль затрагивает мышечный пласт
Т2 — стадия поражает мышечный пласт мочевого пузыря. Если затронут лишь внутренний мышечный пласт (Т2а стадия) и раковые клетки дифференцированы, возможно, рак не добрался до лимфатической системы.
Но если рак поразил внешний мышечный пласт мочевого пузыря (Т2b стадия) и клетки рака хорошо интегрированы, шанс излечения уменьшается.
Т3 — стадия рака: поражение околопузырной клетчатки
Когда опухоль достигает околопузырной жировой ткани или брюшины, это расценивается как Т3 стадия. Если инвазия только началась и видна только под микроскопом, то стадия опухоли классифицируется как Т3а.
Если новообразование визуализируется на внешней оболочке мочевого пузыря, ее расценивают как Т3b стадию.
Т4 — стадия: рак разрастается на близлежащие органы
Если опухоль достигла окружающих органов — таких, как предстательная железа (об этом раке), влагалище, матка, брюшина или тазовые кости, то рак классифицируется как Т4 стадия.
Т4 — стадия опухоли неоперабельна, то есть она не удаляется оперативным путем. На данном этапе существует возможность воспаления раковых клеток. Хирургические методы на стадии Т4 могут лишь облегчить самочувствие пациента.
Диагностика и лечение
Главными приемами диагностирования этой патологии являются биопсия и цистоскопия. Как узнать, что пора к врачу? На какие симптомы обращать внимание?
Долгое время рак может никак не проявлять себя. Затем могут появиться кровь в моче, учащенное и болезненное мочеиспускание, может болеть зона малого таза, происходит ухудшение общего самочувствия.
Лечение рака мочевого пузыря — комплексное и предлагает такие способы, как операция, облучение, биорезонансная терапия и химиотерапия. При начальной степени рака производится удаление пораженных зон мочевого пузыря и прижигание язв.
Трансуретральная резекция осуществляется без кожных надрезов, что делает возможным извлечь новообразование с минимальными потерями крови. При наличии небольших папиллярных производится лазерная коагуляция.
Извлечение мочевого пузыря рекомендовано при наличии большого новообразования (рак 2 и 3 стадии) или присутствии в мочевом пузыре нескольких опухолей (рак 1 степени). При этом из толстой кишки создают новый мочевой пузырь.
По прошествии данной операции процент выживших равен девяноста в течение пяти лет.
Из старых методов лечения используется введение вакцины БЦЖ в мочевой пузырь. Этот прием обеспечивает хорошее терапевтическое действие: отсутствие рецидивов на срок до пяти лет – семьдесят процентов, в течение десяти лет – тридцать процентов.
При наличии у пациента туберкулеза и гематурии использование данного метода не рекомендуется.
Внутрипузырная химиотерапия применяется и на ранних стадиях опухоли, и после проведенной операции. В сравнении с вакциной БЦЖ химиотерапия дает худший результат. Если недоброкачественная опухоль разрослась на другие органы (дала метастазы), то рекомендуется облучение. Облучение используется в совокупности с химиотерапией.
Профилактика
Предпочтительный рацион при данном заболевании составляют овощи, ягоды и фрукты. Все продукты, в составе которых присутствуют красители и канцерогены, следует исключить.
Иногда разрешается позволить себе грибы и мясо. Необходимо полностью отказаться от алкогольных и газированных напитков. Рекомендуется сократить до минимума употребление жареной, жирной, пряной и соленой еды.
Предупреждение рака мочевого пузыря заключается в отказе от курения, отказе от занятости в анилиновом, резиновом, бумажном и химическом производствах. Постарайтесь отказаться от принятия в пищу канцерогенных продуктов.
Хронический цистит, при лечении которого используется введение мочевого катетера, повышает шансы зарождения рака мочевого пузыря. Желательно ежегодно проверять свой организм. Это обезопасит человека не только от рака, но и от других болезней.
Частенько прогноз выздоровления при раке мочевого пузыря обусловлен размерами новообразования и стадией болезни. В случае обнаружения рака на нулевой стадии и применении соответствующей терапии шанс полного излечения — сто процентов.
При первой и второй стадии шанс прожить примерно пять лет имеют от пятидесяти до восьмидесяти процентов пациентов, а при третьей и четвертой – от двадцати до тридцати процентов.
Подводим итоги статьи: пациентом онкологической клиники рискует стать каждый, поэтому нельзя безответственно относиться к своему здоровью. Чем раньше будет диагностирован рак, тем выше у человека шансы на выздоровление и нормальную жизнь.
Ком и жжение в горле? Голос превратился в хрипоту? Осмотрите горло и сравните его с фото начальной стадии рака гортани, чтобы знать наверняка, не пора ли идти к онкологу.
Больше о признаках и симптомах рака гортани читайте в этом материале.
Каково лечение рака гортани и можно ли помочь народными средствами? Ответ здесь: https://man-up.ru/bolezni/onkologiya/rak-gortani/sposoby-lecheniya.html
Видео по теме — что представляет собой рак мочевого пузыря:
Материалы из раздела Рак мочевого пузыря Все стадии и классификация рака мочевого пузыря по TNM-системеЭффективное лечение рака мочевого пузыря: есть ли надежда на спасение?Общий прогноз при раке мочевого пузыряРак мочевого пузыря: первые признаки и дальнейшие симптомыОбсуждения
Автор: · Опубликовано 2015/08/06 · Обновлено 2017/12/19
Опухоли мочевого пузыря составляют 3-4% всех новообразований и уступают по частоте только опухолям желудка, пищевода, легких и гортани. У мужчин опухоли развиваются чаще (4:1), преимущественно после 50 лет.опухоли мочевого пузыря
» data-medium-file=»https://i2.wp.com/optimusmedicus.com/wp-content/uploads/2015/08/simptomy_raka_mochev.jpg?fit=300%2C196&ssl=1″ data-large-file=»https://i2.wp.com/optimusmedicus.com/wp-content/uploads/2015/08/simptomy_raka_mochev.jpg?fit=429%2C280&ssl=1″ class=»aligncenter size-medium wp-image-11869″ src=»https://optimusmedicus.com/data:image/gif;base64,R0lGODlhAQABAIAAAAAAAP///yH5BAEAAAAALAAAAAABAAEAAAIBRAA7″ data-src=»https://i1.wp.com/optimusmedicus.com/wp-content/uploads/2015/08/simptomy_raka_mochev-300×196.jpg?resize=300%2C196″ alt=»опухоли мочевого пузыря» data-srcset=»https://i2.wp.com/optimusmedicus.com/wp-content/uploads/2015/08/simptomy_raka_mochev.jpg?resize=300%2C196&ssl=1 300w, https://i2.wp.com/optimusmedicus.com/wp-content/uploads/2015/08/simptomy_raka_mochev.jpg?w=429&ssl=1 429w» data-sizes=»(max-width: 300px) 100vw, 300px» data-tcjp-recalc-dims=»1″ />
Классификация опухолей мочевого пузыря
- Первичные и вторичные (прорастание из соседних органов в мочевой пузырь).
- Эпителиальные (95%)
а) папиллома (доброкачественная, пограничная или переходная);
б) рак (переходно – клеточный, плоскоклеточный, аденокарцинома).
- Неэпителиальные
а) доброкачественные – фиброма, миома, фибромиксома, гемангиома;
б) мзлокачественные – саркома.
Этиология и патогенез
В происхождении эпителиальных опухолей признана химическая теория.
Конечные метаболиты ароматических аминов (ортаминофенолы), таких как в-нафтиламин, бензидин обладают канцерогенным действием и вызывают образование опухолей мочевого пузыря.
Группой риска являются рабочие определенных отраслей промышленности:
</ol></ol>
- печать,
- литейное производство,
- алюминевое плавление,
- лакокрасочные предприятия,
- газовое хозяйство,
- производство смолы.
Кроме того, канцерогенными свойствами обладают некоторые эндогенные метаболиты (скатол, индол), имеющие сходство с дериватами ароматических аминов и в норме постоянно выделяющиеся с мочой.
Поэтому наиболее чаще возникают опухоли мочевого пузыря, чем лоханки и мочеточника, так как моча дольше пребывает в мочевом пузыре. Задержка мочи имеет значение особенно у мужчин пожилого возраста с урологическими заболеваниями, сопровождающимися инфравезикальной обструкцией.
Курение табака ведет к повышенному выделению с мочой продуктов горения, которые являются канцерогенами, что приводит к высокой частоте заболеваемости раком мочевого пузыря. Выведение с мочой радионуклидов (актуально вследствие аварии на ЧАЭС), некоторых лекарственных препаратов (фосфамид, анальгетические смеси и др.) также является факторами риска развития опухоли мочевого пузыря.
Кроме того, жители крупных промышленных городов подвержены влиянию канцерогенных факторов окружающей среды (дым производственных предприятий, сброс отработанных отходов со сточными водами, вдыхание выхлопных газов автотранспорта).
Классификация TNM
Т – первичная опухоль мочевого пузыря
Та – неинвазивная папиллярная карцинома
Тis – внутриэпителиальный рак
Т1 – опухоль распространяется на субэпителиальную соединительную ткань
Т2- опухоль распространяется на мышечный слой:
Т2а – поверхностные слои;
Т2b – глубокий мышечный слой
Т3- опухоль прорастает в паравезикальную клетчатку:
Т3а – микроскопические очаги;
Т3b – макроскопические.
Т4 – опухоль прорастает в соседние органы:
Т4а – в предстательную железу, матку, влагалище;
Т4b – в стенки малого таза или переднюю брюшную стенку.
N- лимфатические узлы
N1 – одиночный метастаз
N2 – множественные метастазы
М – отдаленные метастазы.
Клиника опухоли мочевого пузыря
Основные симптомы – периодически возникающая безболевая гематурия и позже дизурия. Гематурия возникает на ранних стадиях, из-за травматизирования опухоли. Иногда гематурия кратковременная, повторяется с длительными интервалами, иногда – продолжительная и повторяется часто. При запущенных опухолях гематурия постоянная. Интенсивность ее колеблется от небольшой эритроцитурии до выраженной гематурии со сгустками, вплоть до тампонады мочевого пузыря.
Дизурия, поллакиурия, странгурия и императивные позывы характерны для инфильтративных, внутриэпителиальных форм рака мочевого пузыря и опухоли шейки мочевого пузыря. При присоединении инфекции жалобы усиливаются.
При распространении опухоли на устья мочеточников и их сдавлении нарушается пассаж мочи, что приводит к появлению болей в поясничной области и развитию уретерогидронефрозов, пиелонефрита и ХПН с соответствующей этим заболеваниям симптоматикой.
Диагностика опухоли мочевого пузыря
Сложности в диагностике РМП (рака мочевого пузыря) возникают вследствие малосимптомного течения заболевания на ранних стадиях.
Основной метод диагностики РМП и рака верхних мочевых путей – эндоскопический метод – цистоскопия, уретеропиелоскопия с последующей биопсией ткани опухоли и других участков слизистой оболочки.
С помощью цистоскопии определяют локализацию, размеры, количество опухолей, направление роста, расположение по отношению к устьям мочеточников и шейки мочевого пузыря, другие изменения слизистой оболочки.
Биопсия опухоли и стенок мочевого пузыря является единственным методом верификации опухолевого процесса, с помощью которого можно оценить гистологическую структуру опухоли и определить степень дифференцировки опухоли.
Вторым этапом является ТУР (трансуретральная резекция), во время которой кроме удаления опухоли определяется глубина инвазии и истинная стадию опухолевого процесса, что необходимо для разработки тактики дальнейшего лечения.
Фотодинамическая диагностика
В последние годы в практическую урологию внедрен новый метод диагностики поверхностного РМП – фотодинамическая диагностика (ФДД). Данный метод диагностики основан на введении в мочевой пузырь (за 2-4 часа до исследования) 5-аминолевулиновой кислоты (5-АЛК), которая превращается в протопорфирин IX, избирательно накапливающийся в опухолевых тканях и вызывающий флюоресценцию опухоли при воздействии поляризованного синего цвета.
ТУР с использованием ФДД имеет бесспорные преимущества перед стандартной цистоскопией. Применение ФДД позволяет получать биопсийный материал из всех заинтересованных участков мочевого пузыря и производить их резекцию.
Цитологическое исследование мочи
Если при цистоскопии не найдено типичной папиллярной опухоли, а найдены аномалии слизистой, подозрительные на рак, то применяется цитологическое исследование мочи. Для диагностики низкодифференцированных форм и внутриэпителиального рака, а также в определении резидуальной опухоли после ТУР эффективность цитологического исследования равна 95%.
Инструментальные методы исследования
Специфичность и чувствительность различных методик УЗИ (трансабдоминальное, трансректальное, трансуретральное УЗИ) в диагностике РМП составляет 50-70%. Данный метод уступает КТ и МРТ, прежде всего при определении глубины инвазии опухоли.
УЗИ картина опухоли разнообразная, но чаще всего опухоль определяется в виде экзофитного образования разных размеров, на ножке, в просвете мочевого пузыря. Полипозиционное исследование и другие признаки позволяют отличить её от камней и сгустка крови.
При УЗИ с трудом распознаются опухоли, располагающиеся в области шейки, передней стенки, верхушки мочевого пузыря, простатического отдела уретры, а также опухоли небольших размеров, в трабекулярной стенке и при микроцисте.
КТ является одним из точных и специфичных методов диагностики при РМП. Особенно информативен этот метод в определении экстравезикального распространения опухоли (T3b, T4), поражения метастазами регионарных лимфоузлов (если лимфоузлы более 1,5 см.) и определении наличии отдаленных метастазов.
Однако наиболее точным методом распознавания регионарных метастазов является лимфодиссекция при открытом оперативном доступе или при лапароскопии. Ограничениями метода являются опухоли менее 1 см. и невозможность отличить опухоль Та и Т1 от инвазии в стенку мочевого пузыря.
РМП распознается по дефекту наполнения контрастного вещества на нисходящей цистограмме. При поражении опухолью мочеточника и ЧЛС выявляется соответствующий дефект наполнения при экскреторной урографии и ретроградной уретеропиелографии, а при прорастании опухоли в устье мочеточника выявляется уретерогидронефроз и снижение функции почки со стороны поражения.
МРТ превосходит по диагностической ценности КТ и УЗИ в определении стадии рака мочевого пузыря, нет лучевой нагрузки и лучше визуализирует труднодоступные области и поражение лимфоузлов метастазами.
Дифференциальная диагностика
РМП дифференцируют от туберкулезных или сифилитических опухолеподобных грануляций, туберкулезных и простых язв, эндометриоза, хронического геморрагического цистита, гранулематозного цистита. При этом обычно требуется проведение курса инстилляций мочевого пузыря и противовоспалительную терапию, после чего проводится повторный осмотр и биопсия мочевого пузыря.
Цистоскопическая картина при прорастающих в пузырь опухолях матки и придатков, простаты, прямой кишки практически не отличается от таковой при РМП. Требуется консультация соответствующих специалистов.
Лечение опухоли мочевого пузыря
При доброкачественной папилломе проводится ТУР.
Лечение РМП достаточно сложная проблема и хотя уже давно разработаны принципы и определены наиболее эффективные методы лечения, не везде они применяются по тем или иным причинам.
На выбор метода лечения РМП влияет анатомические и физиологические особенности мочевого пузыря, биологические свойства опухоли, стадия и степень злокачественности, склонность к рецидивированию, множественность поражения слизистой мочевого пузыря, возраст, наличие регионарных и отдаленных метастазов и сопутствующие заболевания больных. При лечении РМП необходимо помнить, что в большинстве случаев злокачественный процесс имеет эпителиальную природу, является не локальным процессом, а поражается вся слизистая мочевого пузыря.
Чаще выявляется поверхностный, неинвазивный РМП. Лечение поверхностного и инвазивного рака мочевого пузыря в корне различается: при поверхностном РМП преимущественно производят органосохраняющие операции и ТУР, а при инвазии опухолью глубоких слоев удаляют весь орган, обеспечивают деривацию мочи, проводят лучевую и химиотерапию.
Лечение поверхностного РМП
Трансуретральная коагуляция поверхностного РМП в настоящее время используется только для остановки кровотечения.
Основной метод лечения поверхностного РМП – ТУР током высокой частоты. В последнее время Тур выполняется одновременно с ФДД, которая позволяет оптимизировать выполнение эндоскопической операции за счет четкого определения границ резекции.
Учитывая высокую частоту рецидивирования РМП (в первый год 40-70%), необходима профилактика рецидива заболевания. Противорецидивная терапия проводится в основном в послеоперационном периоде. Применяются инстилляции противоопухолевых препаратов (тиоТЭФ, адриамицин, митомицин С) в мочевой пузырь. Количество рецидивов после ТУР снижается до 40-50%. Более эффективна иммунопрофилактика рецидива РМП вакциной БЦЖ, направленная на стимуляцию собственного клеточного иммунитета. Рецидив возникает в 15-50% случаев в различные сроки после такого комплексного лечения. На сегодняшний день используются различные схемы лечения в виде пролонгированных амбулаторных курсов лечения.
Лечение инвазивного РМП
Классификация методов лечения:
</ul>
- оперативное
а) эндоскопические методы (ТУР);
б) открытая операция (резекция мочевого пузыря, радикальная цистэктомия с последующим отведением мочи);
в) паллиативные операции (эпицистостомия, уретерокутанеостомия, нефростомия.
- консервативное (лучевая терапия, химиотерапия);
- комбинированное и комплексное лечение.
Трансуретральная резекция
Трансуретральная резекция – используется при РМП при небольших одиночных, преимущественно экзофитных РМП стадии Т2а. Показаниями является остановка кровотечения из распадающейся опухоли, тяжелое соматическое состояние пациента, отказ больного от выполнения радикальной цистэктомии. При операции обязательно выполнение биопсии основания удаленной опухоли, чтобы в дальнейшем судить о радикальности выполненной операции. При обнаружении опухоли с стадии Т2b показано в последующем выполнение радикальной цистэктомии. Такая ТУР является паллиативной операцией.
Открытая резекция мочевого пузыря
Открытая резекция мочевого пузыря – относится к органосохраняющим операциям при опухоли мочевого пузыря и применяется в основном в СНГ.
Показаниями к ней также является остановка кровотечения из распадающейся опухоли, тяжелое соматическое состояние пациента, отказ больного от выполнения радикальной цистэктомии. За рубежом показания к этой операции значительно сужены из-за неудовлетворительных отдаленных результатов лечения, высокой частоты рецидива заболевания с прогрессированием, развитием отдаленных метастазов и большим послеоперационным периодом.
Допускается проведение резекции мочевого пузыря при одиночной опухоли мочевого пузыря, располагающейся в области верхушки или боковых стенок, размеров не более 3 см. и минимум умеренной степени дифференцировки. Различаю простую, гемирезекцию, субтотальную резекцию в пределах здоровых тканей, отступя от края опухоли 1,5-2 см. При опухоли мочевого пузыря в области устья мочеточника необходима резекция дистального отдела мочеточника и выполнения уретеронеоцистоанастомоза. В остальных случаях показана радикальная цистэктомия.
Радикальная цистэктомия
Радикальным методом при лечении опухоли мочевого пузыря является только радикальная цистэктомия с последующим отведением мочи, остальные методы – паллиативные. Она подразумевает у мужчин удаление мочевого пузыря, предстательной железы и семенных пузырьков единым блоком, тазовую лимфаденэктомию (в стадии Т4а удаление уретры).
У женщин удаляют мочевой пузырь, матку с придатками, производят тазовую лимфаденэктомию, резекцию передней стенки влагалища и удаление уретры. В стадии Т4b из-за распространенности процесса выполняются только паллиативные операции отведения мочи, коагуляция и перевязка кровоточащих сосудов, паллиативные лучевая терапия и химиотерапия.
Ограничение показаний к цистэктомии, стремление сохранить хотя бы часть пузыря связаны с большой сложностью операции последующей деривации мочи. Методы отведения мочи, применяемые в настоящее время, разнообразны. Все они имеют свои преимущества и недостатки, но, к сожалению, идеального способа нет. Производится (см. рис.) уретерокутанеостомия или уретероуретероанастомоз с односторонней нефростомией.
Другими методами являются пересадка мочеточников в изолированный сегмент подвздошной кишки, один конец которого выводится на кожу (операция Брикера, илеумкондуит); пересадка мочеточников в сигмовидную кишку – уретеросигмоанастомоз; формирование гетеротопического кишечного резервуара с сухой кожной стомой для катетеризации и наиболее совершенный метод отведения мочи – ортотопическая пластика мочевого пузыря с мочеиспусканием по уретре, при этом из сегмента подвздошной или сигмовидной кишки формируется мочевой резервуар, в который пересаживаются мочеточники, накладывается анастомоз между резервуаром и оставшейся частью уретры.
После такого вида пластики больные мочатся самостоятельно, используя повышение внутрибрюшного давления за счет напряжения мышц передней брюшной стенки и надавливания руками на живот, что позволят добиться улучшения качества жизни.
Паллиативные операции
У некоторых больных в связи с возникновением осложнений основного заболевания требуется выполнение эпицистостомии при прорастании шейки мочевого пузыря и полной задержке мочеиспускания, при распадающейся опухоли и тампонаде мочевого пузыря сгустками. При выраженных гидронефрозах из-за сдавления устьев мочеточников опухолью, присоединения гнойного пиелонефрита. Уросепсиса, высокой азотемии показана нефростомия или уретерокутанеостомия.
Лучевая терапия
Применяется в виде дистанционной, внутриполостной, внутритканевой терапии. При наличии современного оборудования используется как самостоятельный метод лечения для воздействия на саму опухоль, паравезикальную клетчатку, так и на пути регионарного метастазирования. В некоторых странах Европы лучевая терапия является альтернативой оперативному лечению. В 40-55% возникают частичные и полные регрессии опухоли. При отсутствии регрессии опухоли остается возможность цистэктомии или других видов лечения. Отдаленные результаты хуже чем после радикальной цистэктомии.
Она также может сочетаться с операцией и /или химиотерапией. Показанием к лучевой терапии является невозможность радикального оперативного вмешательства из-за местной распространенности опухолевого процесса, наличии тяжелой соматической патологии, отказа больных от операции. Осложнениями лучевой терапии являются лучевые реакции общего и местного характера (острые и хронические лучевые циститы, проктиты), угнетение кроветворения, нарушения иммунной системы и др…
Лучевая терапия опухоли мочевого пузыря является одним из компонентов комбинированного и комплексного лечения. Применение ЛТ в предоперационном периоде позволяет уменьшить размеры опухоли и перевести неоперабельную опухоль в операбельную, повышается абластичность операции. В целом принято считать что применение современных методик предоперационной ЛТ в 2-3 раза снижает число местных рецидивов по сравнению с чисто оперативным лечением. ЛТ применяется и в послеоперационном периоде, в сроки до 4 нед., комбинируется с химиотерапией.
Химиотерапия
На современном этапе химиотерапия используется перед оперативным или лучевым лечением (неоадьювантная) или после (адьювантная), а также в сочетании с ЛТ. Основные задачи неоадьювантной ХТ является уменьшение опухоли, воздействие на микрометастазы, повышение абластичности и резектабельности опухоли.
Адьювантная ХТ применяется при недостаточной радикальности проведенной операции и при выявлении неблагоприятных факторов прогноза течения заболевания. Как самостоятельный метод при лечении инвазивного РМП ХТ применяется лишь с паллиативной целью Регрессия опухоли наступает в 20-70% случаев. Наиболее эффективны препараты платины, адриабластин (доксорубицин), фарморубицин, винбластин, гемзар, метотрексат, циклофосфан или в сочетании.
Учитывая все вышеизложенное благоприятные результаты лечения инвазивного РМП могут быть получены только при комбинированном и комплексном воздействии на опухоль. После такого лечения прогноз обычно благоприятный. Важным условием благоприятного исхода после органосохраняющих операций по поводу поверхностного РМП является систематическое диспансерное наблюдение за больными и регулярный цистоскопический контроль для выявления рецидивной опухоли мочевого пузыря и своевременной её ликвидации.
После радикальной цистэктомии при опухоли мочевого пузыря больные должны находиться постоянно под диспансерным наблюдением. Регулярно проводится б/х анализ крови и УЗИ – для исключения нарушения оттока мочи из почек, УЗИ и КТ брюшной полости, рентгенография легких для исключения рецидива заболевания. Проводится ОАМ и посевы мочи на микрофлору для своевременной санации мочевыводящих путей.
</ol></ol></h2>
Указанная патология на сегодняшний день составляет около 4% от всех разновидностей онкозаболеваний. С каждым годом эта цифра увеличивается. В зоне риска пребывают, в первую очередь, мужчины пожилого возраста. У женщин это заболевание диагностируется в 4 раза реже, а у детей – в 60 раз реже, чем у мужчин.
Симптоматика данной болезни зависит от типа новообразования, места его локализации, стадии развития.
Содержание статьи:
Все виды доброкачественных опухолей мочевого пузыря у женщин и мужчин – симптомы патологии
По своему морфологическому признаку рассматриваемый недуг делится на два вида:
- Злокачественные новообразования
- Доброкачественные новообразования. Данный тип опухоли мочевого пузыря имеет тенденцию разрастаться — и, при отсутствии своевременного лечения, может трансформироваться в рак.
К доброкачественным эпителиальным новообразованиям мочевого пузыря относят:
- Полипы
Представляют собой дефектное разрастание клеток соединительной ткани, которые крепятся к слизистой оболочке мочевого пузыря при помощи тонкой ножки.
Внешне по своей форме они напоминают гриб, ножка которого направлена в полость пузыря. Они имеют гладкую поверхность, мягкие по своей структуре и достаточно хрупкие.
Выявляют указанную патологию зачастую случайно, при проведении планового УЗИ: полипы на ранних стадиях развития обычно никак себя не проявляют. Исключением являются те случаи, когда новообразование локализируется в зоне мочеточника или мочеиспускательного канала: со временем может возникнуть задержка мочи, а в процессе опорожнения струя разбрызгивается и меняет свое направление. Показания к установке цистостомы
Если же полипы располагаются непосредственно в зоне мочевого пузыря без сопутствующих обострений, заболевание будет протекать бессимптомно.
Однако, при нарушении целостности тканей патологического образования; при присоединении осложнений, а также при увеличении параметров образования будут иметь место такие жалобы со стороны больного:</p></ul>
- Окрас мочи в розовый/красный цвет. Свидетельствует о разрушении стенок полипа и открытии кровотечения.
- <ng>Болевые ощущения при мочеиспускании. Является признаком отмирания тканей указанного новообразования. Аналогичные симптомы присутствуют при воспалительных явлениях.</ng>
</h3></ol>
Международная классификация TNM рака мочевого пузыря с расшифровкой значений представлена ниже.
Где развивается рак мочевого пузыря
Первичная опухоль мочевого пузыря (T)
| Обозначение | Расшифровка |
|---|---|
| TX | Оценка первичной опухоли невозможна |
| T0 | Признаки первичной опухоли не выявлены |
| Ta | Неинвазивное папиллярное злокачественное новообразование |
| Tis | Внутриэпителиальное злокачественное новообразование: «плоская опухоль» |
| T1 | Злокачественное новообразование затрагивает субэпителиальную соединительную ткань |
| T2 | Опухоль проникает в мышечный слой |
| pT2a | Опухоль затрагивает поверхностный слой мышечной ткани (внутренняя половина) |
| pT2b | Рак поражает глубокий слой мышечной ткани (внешняя половина) |
| T3 | Рак поражает паравезикальную клетчатку: |
| pT3a | Микроскопически |
| pT3b | Макроскопически (экстравезикальный конгломерат) |
| T4 | Опухоль поражает любые из перечисленных органов и тканей: основная ткань предстательной железы, семенные пузырьки, матка, влагалище, стенка таза, брюшная стенка |
| T4a | Опухоль поражает основную ткань предстательной железы, матку, влагалище |
| T4b | Рак поражает стенку таза, брюшную стенку |
Состояние регионарных лимфатических узлов (N) мочевого пузыря
Регионарные лимфатические узлы включают как первичные, так и вторичные области лимфооттока. Все прочие узлы выше бифуркации аорты считаются отдалёнными лимфоузлами.
| Обозначение | Расшифровка |
|---|---|
| NX | Состояние регионарных лимфоузлов не поддаётся оценке |
| N0 | Метастазы в лимфоузлах отсутствуют |
| N1 | Метастаз присутствует в одном регионарном лимфоузле в области малого таза (подчревный, обтураторный, наружный подвздошный, пресакральный лимфатический узел) |
| N2 | Множественные метастазы присутствуют в регионарных лимфоузлах в области малого таза (метастазы в подчревных, обтураторных, наружных подвздошных, пресакральных лимфатических узлах) |
| N3 | Метастазы обнаружены в общих подвздошных лимфоузлах |
Отдаленные метастазы (M) при раке мочевого пузыря
| Обозначение | Расшифровка |
|---|---|
| M0 | Отдалённые метастазы не выявлены |
| M1 | Отдалённые метастазы присутствуют |
Стадии рака мочевого пузыря
| Стадия | T | N | M |
|---|---|---|---|
| Стадия 0a | Ta | N0 | M0 |
| Стадия 0is | Tis | N0 | M0 |
| Стадия I | T1 | N0 | M0 |
| Стадия II | T2a | N0 | M0 |
| T2b | N0 | M0 | |
| Стадия III | T3a | N0 | M0 |
| T3b | N0 | M0 | |
| T4a | N0 | M0 | |
| Стадия IV | T4b | N0 | M0 |
| Любое T | N1-3 | M0 | |
| Любое T | Любое N | M1 |
Современная диагностика и современные методы лечения рака мочевого пузыря в Израиле позволяют эффективно лечить данное заболевание!
Клиническая классификация онкоопухоли по системе TNM
Данная систематизация злокачественных новообразований, поражающих моченакопительный орган, предложена противораковыми организациями, и в частности МПРС (Международный противораковый союз). TNM классификация, являющаяся наиболее современной, основывается на выявлении места расположения опухолевых структур в стенках мочевика и прорастание аномальных клеток за его пределы. Она включает в себя общепринятые стандартные обозначения, отражающие степень распространенности онкопроцесса. Клиническая классификация, характеризующая опухоль мочевого пузыря, необходима для выбора адекватных методов лечения рака мочевого пузыря. Она проводится перед назначением терапевтического курса на основании результатов физикальных, инструментальных и лабораторных методов диагностики.
Классификация опухоли
В современной онкологии применяется TNM-классификация, утвержденная МПРС в 2002 г. Она основывается на трех компонентах — T (первичная опухоль), N (региональный лимфоузел) и М (метастазы во внутренних органах).
К ним добавляют цифровые индексы, указывающие на степень распространенности онкопроцесса:
Т – первичная опухоль:
- Тх – невозможно определить размеры и локализацию материнского злокачественного очага;
- Т0 – материнская злокачественная структура не выявлена;
- Tis – преинвазивная (внутриэпителиальная) карцинома in situ;
- Т1 – новообразование начинает врастать в эпителиальную ткань;
- Т2 – злокачественное образование врастает в мышечный слой, вариантов поворота событий много, благодаря этому стадия подразделяется на: Т2а – носит поверхностный характер (поражен слой, расположенный внутри), Т2b – носит глубокий характер (поражен слой, расположенный снаружи);
- Т3 – образование поражает паравезикальную клетчатку, где также происходит подразделение на: Т3а – прорастание носит микроскопические размеры, Т3b – прорастание носит макроскопические размеры;
- Т4 – распространение новообразование на другие виды органов, такие как: Т4а – предстательную железу, матку или влагалище, Т4b – стенку таза или брюшную стенку.
N – лимфатические узлы:
- N – сведения о регионарных лимфоузлах;
- Nx – данных для оценки недостаточно;
- N0 – регионарные поражения отсутствуют;
- N1 – появление вторичного очага поражения в одном лимфатическом узле в малом тазу, а именно в подвздошном, запирательном, наружном подвздошном или пресакральном;
- N2 – присутствуют вторичные очаги поражения в нескольких лимфатических узлах в малом тазу, а именно в подвздошных, запирательных или пресакральных;
- N3 – наличие нескольких очагов вторичного поражения в первом общем подвздошном лимфатическом узле.
М – отдаленное метастазирование:
- Мх – данных для их определения недостаточно;
- М0 – признаки отдаленного метастатического процесса отсутствуют;
- M1 – обнаружены отдаленные метастазы.
Категория M практически всегда дополняется символами, являющимися пояснением места локализации вторичных злокачественных очагов: PER – брюшная полость, HEP – печень, PUL – лёгкие, OSS – костные структуры, ОТН – другие.
Стоит знать! Прямое распространение материнской опухолевой структуры в лимфоузлы характеризуется онкологами как их метастатическое поражение. Мутировавшие клетки, проросшие в лимфоузлы, не являющихся для первичной онкооухоли регионарными, определяются как отдаленные.
Морфологическая классификация
Такая систематизация раковых опухолей, поразивших моченакопительный орган, базируется на особенностях строения клеток злокачественной структуры, места её локализации и степени злокачественности. Морфологически рак мочевого пузыря подразделяют на поверхностный (эпителиальный или карцинома) и соединительнотканный, мышечный (саркома).
В подавляющем большинстве случаев (более 90%) диагностируются эпителиальные опухоли мочевого пузыря:
- Переходноклеточный рак. Самая частая разновидность патологического состояния. Такой диагноз ставят 80-90 % пациентов.
- Плоскоклеточные карциномы. Его диагностируют не чаще, чем в 2-3 % случаев. Данные об этой разновидности рака мочевого пузыря противоречивы, так как её выделяют исключительно в морфологической классификации. По гистологическим критериям этот вид онкоопухоли эпителия мочевого пузыря расценивается как особо злокачественная степень уротелиальных новообразований и в отдельную категорию не выделяется.
- Папиллярный. В «чистом» виде встречается очень редко, не чаще 1 % от всех эпителиальных злокачественных структур моченакопительного органа. Обычно диагностируется в симбиозе с другими разновидностями поверхностных карцином мочевого пузыря.
Из железистых клеток мочевика развивается аденокарцинома. Это очень редкий вид онкоопухоли, выявляемый не более чем в 0,5-2% случаев рака мочевого пузыря. Она зарождается в слизистом слое и при микроскопическом исследовании имеет железистую структуру.
Достаточно редко диагностируются и саркомы различного происхождения (рабдомиосаркома и т.д.). Такие диагнозы ставят приблизительно 3 % онкобольных.
Патоморфологическая классификация рака мочевого пузыря
Существует и постхирургическая морфологическая классификация, которая в онкологической практике обозначается pTNM. Она основывается на результатах долечебной диагностики, дополненных или измененных сведениями, полученными при проведении трансуретальной резекции, которые дала гистология (исследование послеоперационного биопсийного материала). Во врачебном заключении онкоурологи проставляют значения рТ (степень распространения), pN (состояние регионарных лимфоузлов после их удаления) и рМ (наличие отдалённых метастазов). К ним добавляют цифровые индексы, характеризующие выраженность критерия.
При такой систематизации онкоопухоли моченакопительного органа необходима её оценка с использованием следующих параметров:
- гистологическое изучение краёв резекции, а именно состояния радиальных, окружающих злокачественную структуру в пределах 0,5-1 см, здоровых тканей;
- глубина прорастания аномальных клеток в подслизистый и мышечный слои стенок мочевого пузыря;
- описание регионарных лимфоузлов (доказательным считается изучение не менее 9 лимфоузлов).
Необязательной, но желательной является оценка инвазии аномальных структур в кровеносные сосуды, пронизывающие стенки мочевика.
Стадирование раковых новообразований
После определения категорий pTNM/TNM, онкоопухоли мочевого пузыря объединяют в стадии, имеющие непосредственную связь с глубиной их проникновения в ткани органа. По такому признаку принято выделять две группы злокачественных структур: инвазивный (проросший в стенки мочевика) и неинвазивный (локализующийся только на поверхности его эпителия). Поверхностные стадии рака мочевого пузыря, когда он находится в пределах слизистого слоя эпителия, менее опасны, чем инвазивные. Это объясняется их меньшей агрессивностью и отсутствием склонности к регионарному и отдалённому метастазированию.
При выборе терапевтических тактик онкоурологи опираются на следующие этапы развития рака мочевого пузыря:
- 0 стадия рака мочевого пузыря это неинвазивное паппилярное новообразование, локализованное только на поверхности эпителия основного органа мочевыделительной системы. Проникновение его в слизистый слой или какие-либо метастатические поражения полностью отсутствуют.
- 1 стадия рака мочевого пузыря — это опухоль чётко ограничена уротелием (слизистой оболочкой), но не исключается её проникновение в подслизистый слой мочевого пузыря. Метастазов на этом этапе развития не бывает.
- Рак мочевого пузыря 2 стадии характеризуется началом проникновения в мышечные структуры стенок мочевика, то есть становится инвазивным. Отсутствуют поражения околопузырной жировой клетчатки и процесс метастазирования.
- 3 стадия рака мочевого пузыря. Онкоопухоль достигает жировой клетчатки и репродуктивных органов, расположенных в области малого таза. На данном этапе начинается прорастание аномальных структур в регионарные лимфоузлы.
- Рак мочевого пузыря 4 стадии. Такое злокачественное новообразование считается неизлечимым. Оно характеризуется поражениями стенок брюшины, распространением практически на все лимфатические узлы, кости и отдалённые внутренние органы.
Степени рака мочевого пузыря имеют большую прогностическую ценность, так как от того, на каком именно этапе развития начато лечение, зависят шансы пациента на выздоровление. Самый неблагоприятный прогноз отмечается на 4 стадии, но даже в этом случае адекватно подобранный курс паллиативного лечения способен продлить жизнь онкобольного.
Гистопатологическая дифференцировка
Совместно со стадированием, клинической и морфологической классификациями, обязательными перед началом терапевтического курса борьбы с раковыми новообразованиями, МПРС предложил использовать патогистологическую градацию онкоопухоли. Она базируется на результатах, полученных после исследования под микроскопом полученного во время ТУР биопсийного материала, то есть основой для данной систематизации злокачественных опухолей мочевого пузыря служит степень зрелости аномальных клеток.
Такая гистологическая классификация при раке мочевого пузыря позволяет практикующим онкоурологам правильно оценить агрессивность удалённой из моченакопительного органа опухолевой структуры, и в случае необходимости внести корректировки в протокол проводимого лечения.
В зависимости от того, как выглядят под микроскопом клеточные структуры, злокачественное новообразование условно подразделяется специалистами на следующие типы:
- Высокодифференцированный рак мочевого пузыря. В исследуемом биоматериале не наблюдается значительных клеточных и тканевых атипичных изменений. Большинство этих структур сохранили нормальные черты и практически неотличимы от здоровых. Прорастание в подслизистый и мышечный слои, а также поражение регионарных лимфоузлов, не отмечается.
- Умеренно дифференцированный рак мочевого пузыря. При проведении гистологии онко-диагност отмечает наличие большого количества клеток с изменённой структурой – множественными, различными по размерам, ядрами и скудной цитоплазмой. Их форма и размеры также приобретают значительные отличия. Обнаруживается такая мутация не только в поверхностном, но и мышечном слое, а также одном или нескольких регионарных лимфоузлах, что говорит о значительном повышении агрессии онкоопухоли.
- Низкодифференцированный рак мочевого пузыря. В исследуемом биоматериале клеток, сохранивших нормальное строение, практически не осталось. Атипичные изменения обнаруживаются в окружающих мочевой пузырь органах, а также отмечаются клинические признаки поражения вторичными злокачественными очагами, проросшими из клеток с низкой дифференцировкой, отдалённых участков организма.
- Недифференцированный рак мочевого пузыря. Гистологическая картина взятого во время ТУР биопсийного материала показывает настолько сильные отличия клеточного строения, что специалист не видит в нём каких-либо связи с нормальными клетками моченакопительного органа. Это свидетельствует об очень высокой степени агрессии онкоопухоли и переводит её в разряд неизлечимых.
В том случае, когда в первичном очаге злокачественности присутствуют клетки с разной степенью дифференцировки, его классифицируют по наименее благоприятной и, соответственно, назначают наиболее агрессивный курс терапии. На данных гистологического исследования базируется гистопатологическая классификация раковых новообразований, предложенная ВОЗ в 1973 г. и редактированная с большими поправками в 2004 г.
Стоит знать! Практикующие онкологи и патологоанатомы используют в своей работе обе градации, так как и та, и другая подтвердили на практике свою прогностическую ценность. Но в связи с тем, что их критерии имеют значительные различия, а также у каждой классификации присутствуют свои преимущества и недостатки, для более правильного установления диагноза и назначения лечебного курса специалисты должны знать все нюансы этих градаций.
Специфики гистопатологических градаций ВОЗ 1973 и 2004 гг.
Большинство клинических исследований по онкоопухолям мочевого пузыря в современной онкологии выполняется с применением классификационных критериев ВОЗ 1973 г. Степень дифференцировки первичной опухоли, имеющая непосредственную связь с гистопатологией, по данной классификации подразделяется следующим образом: GX – дифференцирование аномальных структур не подлежит установлению, G 1 – высокая, G 2 – умеренная, G 3 – низкая, G 4 – недифференцированная онкоопухоль.
Уротелиальный рак, имеющий GЗ и G4 степени, практикующие онкоурологи в некоторых клинических случаях комбинируют и отмечают в медицинских документах как «G3-4 (малодифференцированный или недифференцированный рак мочевого пузыря».
В 2004 г. ВОЗ была предложена и принята новая гистопатологическая градация, главным достижением которой стало детальное морфологическое описание всех структурных различий онкоопухолей. Для более точного определения входящих в неё критериев применяются результаты гистологических исследований.
В соответствии с этой классификацией выделяются следующие виды онкоопухоли моченакопительного органа:
- Папиллома. Патологическое эпителиальное образование, растущее в полость мочевого тпузыря, и покрытое нормальным эпителием.
- Папиллярная уротелиальная структура, имеющая заниженный потенциал злокачественности. Такая разновидность новообразования характеризуется наличием поверхностного слоя чрезмерно разросшегося переходноклеточного эпителия, достаточно низким риском прогрессирования и выраженной склонностью к частым рецидивам.
- Эпителиальное раковое новообразование со средней степенью злокачественности, относящееся по классификации, принятой в 1973 г. к G1, а в некоторых случаях, когда цитологические (внутриклеточные) изменения становятся заметны при сильном увеличении микроскопа, и G2 степеням.
Такая градация злокачественного новообразования моченакопительного органа позволяет при онкоопухолях стандартизировать диагноз и разграничить локализовавшиеся в мочевом пузере опухолевые структуры в соответствии с имеющимся у них потенциалом риска.
Классификация CIS
Когда специалисты выявляют поверхностную, не прорастающую в мышечные структуры и полностью удаляемую с помощью ТУР разновидность злокачественного новообразования, а именно онкоопухоли Та, Т1 и Tis, его разделяют по следующим критериям:
- Первичное. Изолированное новообразование, развитию которого не предшествовали папилломы или их развитие до определённого момента было доброкачественным.
- Вторичное. CIS (карцинома in situ) развилась на фоне первичной папиллярной опухоли.
- Конкурентное. Данный тип злокачественной структуры присутствует на стенках моченакопительного органа одновременно с другой разновидностью онкоопухоли.
- Рецидивное. Появление вторичного очага на месте удалённого.
Современная классификация аномальных структур, локализующихся в мочевике, имеет непосредственную связь с гистогенетикой, морфологией и клиникой ракового новообразования. Они дают онкоурологам возможность на основании диагностической картины онкоопухоли вывести определённые заключения, помогающие составить рациональный протокол лечения патологического состояния и спрогнозировать характер его развития. По мере накопления данных об особенностях злокачественного процесса, протекающего в моченакопительном органе, в существующие классификации вносят некоторые дополнения и изменения. Это позволяет оптимизировать и усовершенствовать применяемые в клинической практике лечебно-диагностические мероприятия.
Информативное видео
Будьте здоровы!
Автор: Иванов Александр Андреевич, врач общей практики (терапевт), медицинский обозреватель.
Используемые источники:
- https://man-up.ru/bolezni/onkologiya/rak-mochevogo-puzyrya/kakie-stadii.html
- https://optimusmedicus.com/xirurgiya/opukholi-mochevogo-puzyria/
- https://www.operabelno.ru/vidy-opuxolej-mochevogo-puzyrya-kak-otlichit-dobrokachestvennye-novoobrazovaniya-ot-raka-mochevogo-puzyrya/
- https://hospital-israel.ru/onkologiya/mezhdunarodnaya-tnm-klassifikaciya-onkologicheskix-opuxolej/stadii-raka-mochevogo-puzyrya-klassifikaciya-tnm/
- http://onkolog-24.ru/klassifikaciya-raka-mochevogo-puzyrya.html







