03 июня 2019
Если обратиться к статистическим данным ВОЗ, то можно заметить, что среди всех почечных заболеваний пиелонефрит занимает доминирующее положение. Практически у каждого второго человека диагностирован скрытый хронический пиелонефрит. Прямая опасность данного заболевания в том, что оно может привести к почечной недостаточности. Последняя значительно снижает качество жизни и порой приводит к летальному исходу.
В статье мы представим основную классификацию пиелонефрита, принятую ВОЗ (Всемирной организацией здравоохранения). Рассмотрим характеристику заболевания, статистические данные. Опишем формы болезни, выделяемые в классификации.
Что это?
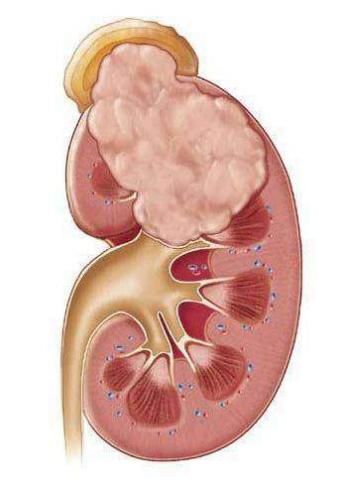
Перед тем как рассмотреть классификацию пиелонефрита, представим описание этого заболевания. Так называется воспалительный процесс инфекционной природы, развивающийся в интерстициальных тканях и канальцах почек. Одновременно или в дальнейшем он может также поразить паренхиму и лоханку почки. На своей конечной стадии болезнь распространяется на клубочки и кровеносные сосуды органа.
Также пиелонефрит нередко называют бактериальной разновидностью интерстициального нефрита.
Данные статистики
Далее мы представим классификацию пиелонефрита по ВОЗ. Но сначала озвучим статистические данные Всемирной организации здравоохранения по этой болезни:
- Самое частое почечное заболевание, причем во всех возрастных группах. Что касается детей, пиелонефриты занимают 2-3-е место по частоте распространения, уступая лишь респираторным заболеваниям.
- Среди взрослого населения пиелонефрит диагностируется у 100 человек из 100 тысяч. Среди детей — у 480-560 человек из 100 тысяч.
- 60-75 % заболевших — это люди молодого, среднего возраста (30-40 лет). Заболевание нередко развивается у них после дефлорации, беременности, в послеродовой период.
- У детей пик заболеваемости пиелонефритом приходится на возраст 2-3 лет.
- Что касается «пола» болезни, то он в основном женский. Пиелонефрит диагностируется чаще у девочек, чем у мальчиков. Эта тенденция сохраняется и с возрастом. Женщины молодого возраста страдают от болезни в 4-5 раз чаще, чем мужчины. Объясняется это анатомическими особенностями мочеполовой системы.
- Провоцирует пиелонефрит в основном мочекаменная болезнь, стриктура мочеиспускательного канала, хронический простатит, аномальное развитие почек и мочевых путей. Что касается пожилых мужчин, у них болезнь может спровоцировать увеличение предстательной железы, которая затрудняет отток мочи как от почек, так и от мочевого пузыря.
Международный классификатор болезней
Если обратиться к классификации пиелонефрита в МКБ-10, то мы заметим, что эта болезнь не выделяется в справочнике как отдельное заболевание. Она относится к подклассу патологий тубулоинтерстициального почечного аппарата. Пиелонефрит в МКБ-10 можно найти под кодами N10-N13.
Представим частные случаи:
- N10. Тубулоинтерстициальные острые нефриты. Выделяются инфекционные интерстициальные нефриты, пиелонефриты и пиелиты.
- N11. Тубулоинтерстициальные хронические нефриты. В категории представлены те же интерстициальные нефриты, пиелонефриты и пиелиты. Имеются и дополнительные подкатегории перечисленных болезней: N11.0 — необструктивного происхождения, связанные с рефлюксами, N11.1 — обструктивные формы (кроме пиелонефритов, что связаны с мочекаменной болезнью), N11.2 — другие формы заболеваний, N11.3 — нешуточные формы данных хронических патологий.
- N12. Тубулоинтерстициальное заболевание, в случае которого невозможно уточнить его форму — острую или хроническую.
- N13. Ряд обструктивных нарушений, среди которые выделяются как обструктивные пиелонефриты, так и мочекаменная болезнь.
Клиническая классификация пиелонефрита
Для данной болезни характерно несколько путей заражения, форм, характеров течения и прочих важных для специалистов особенностей. Поэтому нефрологами было принято решение ввести единую градацию. Она была озвучена в 1974 году на Первом Всесоюзном съезде нефрологов.
Это классификация пиелонефрита по Лопаткину Н. А., Родману В. Е. Выделяются следующие разновидности болезни:
- Односторонняя и двусторонняя.
- Острая и хроническая.
- Первичная и вторичная.
- Серозная и гнойная.
- Гематогенная и уриногенная.
- Обструктивная и без обструкции.
Есть отдельная классификация острого пиелонефрита:
- Первичный острый.
- Вторичный острый.
- Острый пиелонефрит у беременных.
- Апостематозный пиелонефрит.
- Карбункул почки.
- Абсцесс почки.
Классификация хронического пиелонефрита выглядит следующим образом:
- Собственно хроническая форма.
- Пионефроз.
- Паранефрит.
- Некроз почечных сосочков.
Познакомимся с представленными категориями болезни подробно.
Количество пораженных почек
По числу пораженных почек классификация пиелонефрита следующая:
- Односторонний.
- Двусторонний.
В первом случае поражена одна почка, во втором — две. Такая градация характерна и для острой, и для хронической формы пиелонефрита.
Конечно, при одностороннем течении болезни ее прогноз более благоприятный, так как одна здоровая почка способна обеспечить сравнительно качественную очистку организма от токсинов на время болезни. В противном случае пиелонефрит нередко оборачивается осложнениями.
Условия возникновения
Классификация пиелонефрита по условиям возникновения:
- Первичный.
- Вторичный.
При первичной форме патогенный фактор оказывает негативное воздействие на почечную систему сразу после своего попадания в организм. В случае со вторичным пиелонефритом в какой-либо локации организма уже развивался инфекционный воспалительный процесс. Следовательно, возбудители из него путем миграции попали в бывшие здоровыми почки, спровоцировали их воспаление.
Путь проникновения инфекции
По данной классификации пути проникновения инфекции, вызывающей пиелонефрит, могут быть следующие:
- Уриногенные.
- Гомогенные.
Важно отметить, что гомогенный (через кровь) путь заражения более характерен для острого пиелонефрита. В данном случае воспалительный процесс будет локализоваться в корковом веществе, в соседстве с внутридольковыми сосудами.
Уриногенное (через мочу) заражение характерно, соответственно, для пиелонефрита в хронической форме. Патогенная микрофлора здесь мигрирует из нижних мочевых путей, двигаясь по стенке или просвету мочеточника.
В таком случае локации воспаления будут расположены уже веерообразно. Они имеют вид клиньев, расположенных острием в сторону лоханки, а основанием — к внешней поверхности почки. Обычно при уриногенном пиелонефрите ему предшествует цистит либо уретрит.
Проходимость мочевых путей
Здесь заболевание также представлено в классификации двумя формами:
- Обструктивная.
- Без обструкции.
В большинстве случаев обструкция (непроходимость) диагностируется, когда возбудители инфекции мигрировали в почку по стенкам мочеточника. Это ведет к воспалению последних, что выливается в сужение данных стенок, уменьшение просвета мочеточника.
Соответственно, при обструктивной форме пиелонефрит развивается быстрее и тяжелее. Болезнь может сопровождаться более выраженной интоксикацией организма, так как нормальный отток мочи затруднен. Надо сказать, что мочестаз (застой мочи) создает благоприятные условия для размножения патогенной микрофлоры. А отравление организма продуктами обмена угнетает иммунитет.
Разновидность воспаления
В данной подкатегории выделяется два вида пиелонефрита:
- Серозный.
- Гнойный. К этому типу относится апостематозная форма, почечные абсцессы и карбункулы.
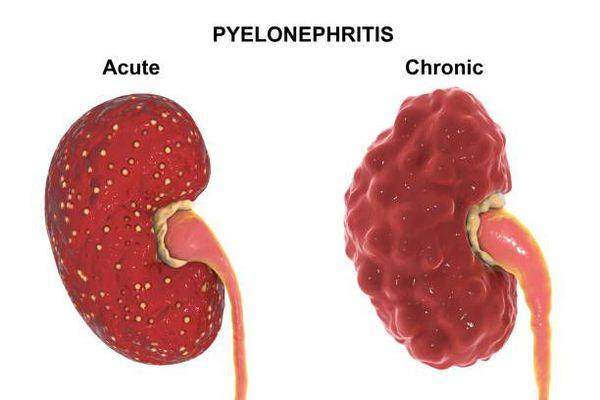
Что касается статистики, то первая категория болезни считается более распространенной. Серозных пиелонефритов — 70 % от всех случаев заболевания, гнойных — оставшиеся 30 %. При серозном воспалении отмечается утолщение, отечность почки. Орган заметно напряжен. В паренхиме развиваются очаги инфильтрации вокруг сосудов. Важно отметить, что серозная форма может переходить со временем в гнойную.
Для гнойного пиелонефрита характерно апостематозное течение, при котором развиваются множественные нагноения. В инфильтратах отмечены лейкоциты, нейтрофилы, погибшие клетки. Данная патологическая масса сдавливает собой почечные канальцы.
Карбункул здесь — одна из разновидностей апостематозного пиелонефрита. Точнее, это его естественная конечная стадия. Представляет собой увеличивающийся в размерах гнойный очаг. Даже при полном выздоровлении пациента такая степень пиелонефрита чревата негативными последствиями, ведь погибшие почечные клетки замещаются соединительной тканью. А это провоцирует в дальнейшем почечную недостаточность.
Классификация острой формы
Классификацию хронического пиелонефрита у взрослых мы представим далее. Сейчас рассмотрим градацию острой формы болезни:
- Первичный острый. Так в медицинской среде называют пиелонефрит, который развился без предшествующего заболевания почечной или мочеполовой системы. При данной форме болезни патогенная микрофлора проникает в почку гематогенным путем (иными словами, через кровь) от каких-либо инфекционно-воспалительных очагов, локализующихся в организме.
- Вторичный острый. Этой форме пиелонефрита может предшествовать следующее: аномалии мочевых путей, камни в мочевом пузыре, беременность, стриктуры как мочевыводящего канала, так и мочеточника, увеличение предстательной железы. У детей дополнительно выделяется нарушение гемодинамики.
- Острый пиелонефрит у беременных. Развивается примерно во второй половине периода вынашивания плода. Болезнь провоцирует давление увеличивающейся матки на мочеточники, асимптоматическая бактериурия, снижение тонуса верхних мочевых путей, как следствие нейрогуморальных изменений в организме.
- Апостематозная форма. Это воспаление гнойной природы. Образуются многочисленные гнойнички в почечной коре. Это стадия или осложнение острого вторичного пиелонефрита. Следствие метастатического (распространяющегося) заражения гноеродной инфекцией.
- Карбункул почки. Гнойно-некротическое поражение органа. В коре почки образуется ограниченный инфильтрат. Может быть и первичным заболеванием, следствием массивной бактериальной миграции из очага воспаления.
- Абсцесс почки. Довольно редкая форма.
Классификация хронической формы
Представим классификацию хронического пиелонефрита:
- Собственно хроническая форма. Следствие острого пиелонефрита. Этому способствуют вовремя не устраненные причины помех оттоку мочи, неправильное, недостаточное лечение острой формы болезни, иммунодефицит, серьезные общие заболевания, заражение бактериями, которые устойчивы к лечению, находясь в неактивной форме.
- Пионефроз. Термальная стадия гнойно-деструктивной формы болезни, как специфической, так и неспецифической.
- Паранефрит. Распространение воспаления на околопочечную жировую клетчатку.
- Некроз почечных сосочков. Следствие обострения хронического пиелонефрита. Следствие или эмболии кровеносных сосудов патогенной микрофлорой, или результат сдавливания этих сосудов инфильтратом.
Стадии болезни
Вы знакомы с классификацией по ВОЗ хронического пиелонефрита. По своему течению это заболевание проходит в три стадии:
- Острая.
- Период латентного воспаления.
- Ремиссия (может быть полной и неполной).
Фазу заболевания признают острой на основе анализа крови и мочи пациента, диагностировании ярко выраженных симптомов. Что касается латентной фазы, то в ее продолжение болезнь никак не заявляет о себе. Клинические симптомы неярко выражены, что позволяет судить о вялотекущих воспалительных процессах.
Варианты завершения болезни следующие:
- Выздоровление пациента.
- Переход острой формы в хроническую.
- Развитие вторичной нефропатии.
- Диагностирование вторичного сморщивания почки.
Возможные последствия заболевания следующие:
- Уросепсис.
- Острое возникновение почечной недостаточности.
- Хроническое возникновение почечной недостаточности.
Классификация в отношении детей
Здесь никаких отличий нет. Классификация пиелонефрита у детей схожа со взрослой. Болезнь разделяется на те же категории:
- Первичная и вторичная.
- Острая и хроническая.
- Обструктивная и необструктивная.
С характеристиками перечисленных разновидностей пиелонефрита вы уже знакомы.
Пиелонефрит — серьезное распространенное почечное заболевание. Вы знаете основные его разновидности, имеющие свои характерные особенности.
Источник
<index>
Пиелонефрит – неспецифическое воспалительное заболевание, в основном, поражающее почечные канальцы, как правило, вследствие бактериального заражения. При этом могут поражаться почечные лоханки (пиелит), чашечки и межуточные ткани паренхимы. Это наиболее частое заболевание почек у людей любого возраста, однако, в 6 раз чаще это заболевание встречается у молодых и среднего возраста женщин и девочек (ввиду анатомического расположение мочеточника и половых органов). Заболевание пиелонефрит, классификация которого имеет свои разночтения, требует детального разбора, для назначения эффективного лечения.
Как возникает пиелонефрит
Наиболее частой причиной воспалительного процесса в почках является бактериальное поражение кишечной палочкой, протей, энтерококками, стафилококками, синегнойной палочкой. При остром пиелонефрите, возбудитель проникает в почку из любого другого очага инфекции через кровоток (вследствие бактериемии). Чуть реже, проникновение происходит через мочевыводящие пути (мочевой пузырь, мочеточник) и начинается с уретрита или цистита. Если движение патогенной флоры идет по просвету мочеточника, то вследствие пузырно-мочеточникового рефлюкса.
Классификация пиелонефрита
Современная медицина классифицирует пиелонефрит по:
- Наличию органических причин:
- Первично-хронический пиелонефрит. В данном случае для нарушения уродинамики органических причин нет, а воспалительный процесс развивается на относительно здоровых почках и носит двусторонний характер;
- Вторичный пиелонефрит. Развивается на фоне предыдущего воспаления мочевыводящих путей;
Важно! Наличие органической причины заболевания очень важно для назначения адекватного лечения. При обструкции необходимо, в том числе оперативно, восстановить отток мочи.
- Месту возникновения воспаления:
- Амбулаторный, внебольничный пиелонефрит;
- Нозокомиальный, внутрибольничный. Если воспаление развивается через 48 асов и более в условиях пребывания в стационаре, то ставится этот диагноз. Это важно потому, что штаммы микроорганизмов в стенах больниц обладают очень высокой устойчивостью ко многим антибактериальным препаратам. И только врач данного стационара знает, какие именно лекарственные препараты на сегодняшний день способны справиться с данным бактериальным поражением;
- По месту локализации воспаления:
- Односторонний (встречается редко);
- Двусторонний (встречается чаще, чем односторонний);
- Согласно фаз воспалительного процесса:
- Фаза активного воспаления. Выявляется по симптомам и лабораторным отклонениям;
- Латентное воспаление. Случай, когда реакции наблюдается только в некоторых лабораторных тестах, а симптомы со стороны жалоб больного отсутствуют. Может также наблюдаться зябкость конечностей, быстрая утомляемость, озноб, субфебрильная температура тела по ночам;
Внимание! Хронический пиелонефрит, в 50-60% случаев, не имеет клинических проявлений.
- Период ремиссии. В случаях, когда на протяжении пяти лет, после острой формы пиелонефрита, у больного не наблюдается рецидивов, то можно говорить о полном выздоровлении;
- Тяжесть течения заболевания:
- Пиелонефрит без осложнений. Наблюдается, в основном у амбулаторных больных с первично-хронической формой;
- Осложненный. Сюда относятся: нозокомиальная инфекция, хронический вторичный пиелонефрит (камни в почках, анатомические врожденные особенности, затрудняющие мочеиспускание, гиперплазия предстательной железы у мужчин и др.). Также сюда относят хроническую форму заболевания, которая развилась после установки катетеров, дренажей, в вследствие нарушений обмена веществ и гормональных нарушений (сахарный диабет, беременность, хроническая почечная недостаточность), как следствие нарушений работы иммунной системы организма (ВИЧ, нейтропения) и др.;
Обратите внимание! Пациентам с сахарным диабетом и хроническим пиелонефритом ставится диагноз «осложненная инфекция мочевыводящих путей». Все инфекционные заболевания у мужчин, как правило, являются осложненными.
- Наличию проявлений экстраренального характера:
- Вторичная артериальная гипертония рено-паренхиматозная;
- Анемия;
- Стадиям хронической недостаточности почек, степени нарушения функции органов.
Методы исследования поражения почек

Лабораторно-инструментальные тесты позволяют более детально изучить состояние почек. Диагностика острого воспаления, в частности, базируется на следующих методах:
Рекомендуем к прочтению:Симптомы лекарственного поражения почек и лечение
- Общий анализ мочи;
- Посев мочи;
- Анализ мочи по Нечипоренко;
- Экскреторная урография;
- УЗИ почек;
- КТ и МРТ.
Посев мочи на стерильность, или бактериологическое исследование, является решающим методом диагностики при хроническом воспалении почек. Его проводят с целью распознания возбудителя и определения его чувствительности к тем или иным антибиотикам.
В результате ультразвукового исследования может выявить:
- Изменение плотности паренхимы (ее истончение или уплотнение);
- Наличие или отсутствие обструкции мочевых путей (гидронефроз, камни);
- Ассиметрию в размерах почек (как правило, пораженная почка имеет меньшие размеры, в сравнении со здоровым органом);
- Деформацию или расширение чашечно-лоханочной системы почек.
Экскреторная урография – делается после УЗИ, если в ходе него была выявлена патология. Данный метод инструментальной диагностики имеет преимущество перед ультразвуковым исследованием в случае выявления обструктивной уропатии и других. В данном исследовании, признаки хронического пиелонефрита проявляются:
- в запаздывании выделения и снижении интенсивности контрастирования;
- неровных контурах и уменьшении размеров больной почки;
- симптомом Ходсона (более тонкая паренхима на полюсах, в сравнении с ее толщиной в средней части);
- уплотнении и деформации чашечно-лоханочной системы;
- нарушении тонуса чашечно-лоханочной системы.
Рекомендации при пиелонефрите

- С целью механической санации мочевыводящих путей и дезинтоксикации организма, больному необходимо увеличить употребление жидкости;
- По показаниям, для снятия болевых симптомов рекомендуется назначение спазмолитиков, а также антикоагулянтов (гепарин) и дезагрегантов (тиклопидин, пентоксифиллин);
- Антибактериальная терапия (является базовой, при лечении воспаления). Это ключевой шаг, так как от него зависит исход заболевания;
- В комплексном лечении назначается фитотерапия. Как правило, это лечение применяется в период ремиссии заболевания профилактическими курсами 2 раза в год;
- Физиотерапевтические процедуры (включая лечебную физкультуру) и санаторно-курортное лечение под наблюдением медицинского персонала.
Наиболее распространенные методы классификации
К настоящему времени хронический пиелонефрит, классификация которого еще не имеет общепринятых критериев, в нашей стране классифицируется по двум самым распространенным методикам.
Классификация пиелонефрита по А. Я. Пытелю и С. Д. Голигорскому (1977)
По течению заболевания:
Рекомендуем к прочтению:Причины опущенной почки: симптомы и лечение
- Рецидивирующий;
- Острый;
- Хронический.
По путям проникновения в почки инфекции:
- Урогенный (восходящий);
- Гематогенный.
По особенностям течения заболевания:
- У новорожденных;
- У пожилых людей;
- У больных сахарным диабетом;
- У беременных женщин.
Классификация пиелонефрита по Н. А. Лопаткину (1992)
- Двусторонний или односторонний;
- Первичный или вторичный;
- Хронический или острый.
Острый пиелонефрит делится на:
- гнойный;
- серозный;
- некротический папиллит.
Хроническая форма заболевания делится на:
- фазу активного воспалительного процесса;
- латентного воспаления;
- период ремиссии.
Данной методикой отдельно выделяется пионефроз, карбункул почки, абсцесс почки, апостематозный пиелонефрит, сморщивание почки.
</index>07 Августа в 9:56 —> 7966Хронический пиелонефрит, как правило, является следствием перенесенного острого пиелонефрита. Наиболее важные причины перехода острого инфекционно-воспалительного процесса в почке в хронический следующие: 1.Своевременно не распознанные и не устраненные причины нарушений оттока мочи, в их числе мочекаменная болезнь, стриктуры мочевых путей, доброкачественная гиперплазия (аденома) предстательной железы, пузырно-мочеточниковые рефлюксы, нефроптоз и др. 2.Неправильное или недостаточное по длительности лечение острого пиелонефрита, а также отсутствие систематического диспансерного наблюдения за больными, перенесшими острый пиелонефрит. 3.Образование L-форм бактерий и протопластов при пиелонефрите, которые способны длительное время находиться в межуточной ткани почки в неактивном состоянии, а при снижении защитных иммунных сил организма переходить в исходное состояние и вызывать обострение заболевания. 4.Хронические сопутствующие заболевания (сахарный диабет, ожирение, болезни желудочно-кишечного тракта, тонзиллит и др.), ослабляющие организм и являющиеся постоянным источником инфицирования почек. 5.Иммунодефицитные состояния. Хронический пиелонефрит нередко начинается в детском возрасте, чаще у девочек, после атаки острого пиелонефрита. Во время или после перенесенных острых инфекционных и вирусных заболеваний (грипп, ангина, пневмония, отит, энтероколит и др.) наступают новые обострения хронического пиелонефрита. которые нередко маскируются указанными заболеваниями и проходят незамеченными. Ослабление организма перенесенным инфекционным процессом и недостаточное антибактериальное лечение способствуют прогрессированию хронического пиелонефрита. В последующие сроки течение его у ребенка имеет волнообразный характер. Фаза ремиссии заболевания сменяется латентной фазой воспалительного процесса, а затем и активной. У детей различают два типа клинического течения хронического пиелонефрита: латентный и волнообразный. Латентный тип характеризуется скудной симптоматикой. У большинства детей это заболевание выявляется при диспансерном осмотре или при обследовании в связи с интеркуррентными заболеваниями, значительно реже — при наличии жалоб на периодическую утомляемость, плохой аппетит, неясный субфебрилитет и крайне редко — на боли в животе. Волнообразный тип характеризуется периодами ремиссии и обострений. Чаще он регистрируется у детей с пузырно-мочеточниковым рефлюксом и выраженной гидронефротической трансформацией, обусловленной различными, пороками развития почек и мочевых путей. Хронический пиелонефрит классифицируют по активности воспалительного процесса в почке: I.Фаза активного воспалительного процесса: а)лейкоцитурия 25 000 и более в 1 мл мочи; б)бактериурия 100 000 и более в 1 мл мочи; в)«активные» лейкоциты 30% и более в моче у всех больных; г)клетки Штернгеймера—Мальбина в моче у 25—50% больных; д)титр антибактериальных антител в реакции пассивной гемагглютинации (РПГА) повышен у 60—70% больных; е)СОЭ выше 12 мм/ч у 50—70% больных; ж)повышение в крови количества средних молекул в 2—3 раза. II.Фаза латентного воспалительного процесса: а)лейкоцитурия до 2500 в 1 мл мочи; б)бактериурия отсутствует либо не превышает 10 000 в 1 мл мочи; в)«активные» лейкоциты в моче 15—30% у 50—70% больных;г)клетки Штернгеймера—Мальбина отсутствуют (исключение составляют больные со сниженной концентрационной способностью почек); д)титр антибактериальных антител в РПГА нормальный (исключение составляют больные, у которых обострение заболевания было менее 1,5 мес назад); е)СОЭ не выше 12 мм/ч; ж)повышение в крови средних молекул в 1,5—2 раза. III.Фаза ремиссии, или клинического выздоровления: а)лейкоцитурия отсутствует; б)бактериурия отсутствует; в)активные лейкоциты отсутствуют; г)клетки Штернгеймера—Мальбина отсутствуют; д)титр антибактериальных антител в РПГА нормальный; е)СОЭ ниже 12 мм/ч; ж)уровень средних молекул в пределах нормы. Активная фаза в результате лечения или без него переходит в латентную фазу хронического пиелонефрита, которая может продолжаться длительное время (иногда несколько месяцев), сменяясь ремиссией или активной фазой. Для фазы ремиссии характерно отсутствие каких-либо клинических признаков заболевания и изменений в моче. Атака острого пиелонефрита у молодых женщин часто возникает во время беременности или после родов. Длительное снижение тонуса мочевых путей, вызванное беременностью, затрудняет лечение пиелонефрита, и он долго может оставаться в активной фазе воспаления. Повторная беременность и роды в большинстве случаев приводят к обострению хронического пиелонефрита. Каждое очередное обострение хронического пиелонефрита сопровождается вовлечением в воспалительный процесс все новых участков функционирующей почечной паренхимы, которые затем замешаются рубцовой соединительной тканью. В итоге это приводит к сморщиванию почки, а при двустороннем процессе — к хронической почечной недостаточности, уремии и летальному исходу. Нередко рубцово-склеротический процесс в почке является причиной развития нефрогенной артериальной гипертензии, трудно поддающейся консервативной терапии.Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. и др.УрологияПохожие статьи
- 05 Августа в 13:51 24452—> Патогенез пиелонефрита
Инфекция может проникать в почку тремя путями: 1) гематогенным; 2) восходящим, или уриногенным, путем; 3) восходящим по стенке мочевых путей. Основной путь — гематогенный. Ранее считали, что инфекция в почку может попасть по лимфатическим путям, например из кишечника.
Пиелонефрит
- 07 Августа в 10:17 11979—> Диагностика хронического пиелонефрита
В диагностике хронического пиелонефрита существенную помощь оказывает правильно собранный анамнез. Необходимо с настойчивостью выяснить, имелись ли у больных в детстве заболевания почек и мочевых путей. У женщин следует обращать внимание на отмечавшиеся во время беременности или вскоре после родов а…
Пиелонефрит
КатегорииВидеоматериалы —> Новости Кишечная палочка – основной возбудитель пиелонефрита
По количеству пораженных почек:
- односторонние;
- двусторонние.
Важно понимать, что односторонний процесс имеет более благоприятный прогноз и течение, так как одна здоровая почка может обеспечить очистку организма на время болезни. Двустороннее поражение протекает тяжелее, и чаще сопровождается осложнениями.
По условиям возникновения:
- первичные;
- вторичные.
При первичных формах болезни патогенный фактор причиняет патологию сразу после своего попадания в организм. О вторичной патологии говорят тогда, когда в организме уже существовал очаг инфекционного воспаления, возбудители из которого мигрировали по организму и попали в ранее здоровый орган, вызвав его патологию.
По характеру течения:
- остро протекающий;
- хронические формы.
Хронический пиелонефрит часто становится причиной хронической почечной недостаточности
В зависимости от пути проникновения:
- гематогенный;
- уриногенный (восходящий): через просвет мочеточников; по ходу стенки мочеточника.
Гематогенный путь более характерен для острых процессов, очаги поражения расположены в основном в корковом веществе, близко к внутридольковым сосудам. Урогенное восхождение инфекции характеризуют хронические виды болезни, когда микроорганизмы попадают из нижних мочевых путей по стенке или просвету мочеточника. Тогда области воспаления расположены веерообразно, имеют вид клиньев, острием ориентированных в сторону лохани, а основанием – к внешней поверхности. В таких случаях заболеванию предшествует цистит или уретрит.
По проходимости мочевых путей:
- обструктивный;
- без обструкции.
Мочекаменная болезнь часто осложняется вторичным обструктивным пиелонефритом
Обычно обструкция происходит, когда бактерии поднимались в почку по стенкам мочеточников, что сопровождается их воспалением, и, как следствие, отеком и сужением просвета. При обструктивных формах изменяется клиника заболевание, оно протекает быстрее и тяжелее, сопровождается более выраженной интоксикацией вследствие нарушения выведения мочи. Мочестаз также создает благоприятные условия для размножения бактерий, а интоксикация продуктами метаболизма снижает иммунитет.
Соответственно виду воспаления:
- Серозный.
- Гнойный – апостематозный, почечный карбункул, почечный абсцесс.
Частота серозных форм выше, она составляет около 70%, гнойные пиелонефриты встречаются примерно у 30% больных. Серозное воспаление характеризуется отечностью и утолщением почки, ее значительным напряжением. В паренхиме множественные очаги инфильтрации вокруг сосудов. Иногда она может перейти в гнойную форму. Он чаще всего имеет апостематозное течение, при котором происходят множественные нагноения. Инфильтраты богаты лейкоцитами, мертвыми клетками и нейтрофилами. Вся эта масса сдавливает почечные канальцы.
Карбункул является одним из исходов апостематозного процесса. По сути, он является его результатом и представляет собой гнойный очаг с четкой локализацией, который растет. При выздоровлении они замещаются соединительной тканью, что приводит к недостаточности почечной функции.
Гнойные формы острого пиелонефрита несут прямую угрозу для жизни человека
По фазе течения:
- острый период;
- период латентного воспаления;
- фаза ремиссии (полной и неполной).
Эта часть классификации касается хронизированного течения. Острая фаза определяется по наличию симптомов и выраженных изменений в анализах крови и мочи. Латентная фаза характеризуется отсутствием клинических симптомов и слабовыраженными изменениями, указывающими на вялотекущий воспалительный процесс.
Исход процесса:
- выздоровление;
- переход в хроническую форму;
- развитие нефропатии;
- вторичное сморщивание почки.
Осложнения:
- уросепсис;
- остро возникшая почечная недостаточность;
- хронически прогрессирующая почечная недостаточность.
После перенесенного острого пиелонефрита нужно периодически сдавать контрольные анализы мочи, чтобы вовремя выявить переход болезни в хроническую форму
При своевременной диагностике и правильном лечении можно добиться полного излечения. Однако существует вероятность того, что процесс глубоко засядет в почках и хронизируется. Это представляет собой большую опасность, так как может привести к ряду осложнений и потере почечной функции.
Поскольку процесс может иметь смазанное течение без выраженных клинических симптомов, хронические процессы могут течь годами, уничтожая большую часть почечной паренхимы.
В таком случае почки уже не смогут выполнять свои функции, разовьется почечная недостаточность, которая считается неизлечимой болезнью. Пациенту грозит смерть от интоксикации продуктами распада белков.
Особенно опасно развитие пиелонефритов у детей, так как почки – очень чувствительный орган, и перенесенное заболевание может снизить их функцию на всю оставшуюся жизнь.
Выделяют несколько стадий почечной недостаточности:
| Название стадии | Характеристика | Скорость фильтрации в клубочках (СКФ) мл/мин |
| 1 | Начальная нефропатия, СКФ не изменен | >89,9 |
| 2 | Начальная нефропатия, легкое снижение СКФ | 61-89 |
| 3А | Среднее снижение СКФ | 44-60 |
| 3Б | Значительное снижение СКФ | 31-43 |
| 4 | Пограничное снижение СКФ | 14-30 |
| 5 | Необратимое поражение, анурия | <14 |
В случае если бактерии повредят сосуды почек, может развиться уросепсис. Это означает, что почки уже не выполняют своей функции, в результате чего в крови увеличивается содержание уремических продуктов, а истощенный организм не может бороться с возбудителем, который попадает в общий кровоток.
Там он размножается и разносится по другим органам, вызывая их поражение. Это состояние сопровождается тяжелой интоксикацией, нарушением сознания, расстройствами электролитного баланса и выраженными гемодинамическими нарушениями.
Если вовремя не оказать медицинскую помощь пациенту с сепсисом, то риск летального исхода очень высокий
Отдельным пунктом в классификации можно выделить воспаление, которое возникает у беременных женщин, потому что пиелонефрит вызван нормальными изменениями, которые происходят в организме матери, вынашивающей ребенка. Ее матка значительно увеличивается в размерах и начинает сдавливать мочевые пути, вызывая стаз, который и становится причиной пиелонефрита. Также у них происходит значительное изменение гормонального баланса, способствующее снижению иммунитета и ослаблению защитных систем организма.
Это важно, потому что при беременности врач должен быть очень осторожным с лечением, так как нельзя навредить плоду.
Пиелонефрит при беременности угрожает не только здоровью женщины, но и ее будущему ребенку
МКБ-10 не рассматривает пиелонефрит как отдельное заболевание, а относит его к подклассу патологии тубулоинтерстициального аппарата почек. Поэтому его классификация выглядит так.
Тубулоинтерстициальная патология:
- N10 Острые тубулоинтерстицельные нефриты (интерстицеальный нефриты инфекционные, пиелиты, пиелонефриты).
- N11 Хронические тубулоинтерстицельные нефриты (пиелиты, пиелонефриты, интерстицеальные нефриты).
- N11/0 необструктивной природы, связанные с рефлюксами.
- N11/1 обструктивной природы, кроме пиелонефритов связанных с мочекаменной болезнью.
- N11/2 другие формы.
- N11/3 неуточненные формы.
- N12 Тубулоинтерстициальная патология неуточненная как острая или хроническая форма.
- N13 Обструктивные нарушения, в том числе мочекаменная болезнь и связанные с ней пиелонефриты.
Таким образом, понятие «пиелонефрит» объединяет в себе целую группу инфекционно-токсических заболеваний, общей чертой которых является поражение почечной паренхимы. Поскольку почки отвечают за очищение организма от токсических продуктов метаболизма, то любые нарушения их функций влияют на общее состояние. Пиелонефриты же опасны и своими далеко идущими последствиями, такими как снижение функциональной способности почек и развитие их недостаточности.
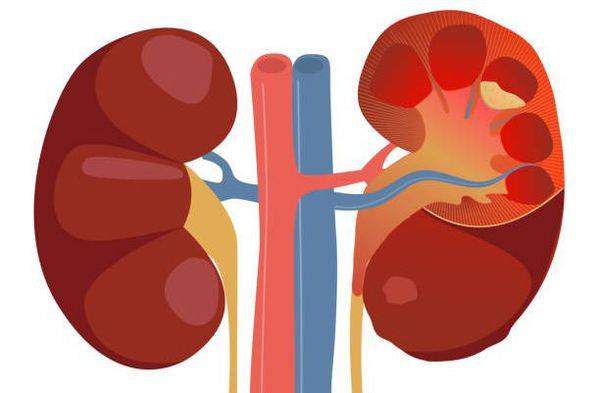
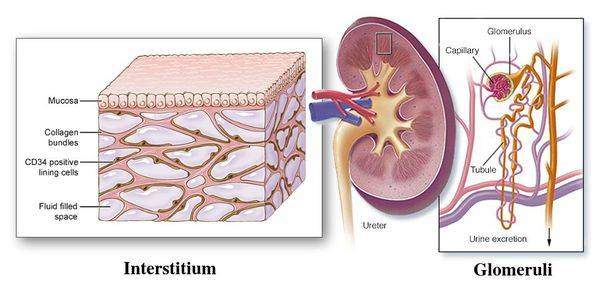
Пиелонефрит следует отличать от гломерулонефрита. Обе формы нефрита характеризуются воспалением паренхимы почек, но при пиелонефрите поражается межуточная ткань, а при гломерулонефрите — клубочки почек. Поэтому пиелонефрит называют «интерстициальным нефритом», от слова «интерстиций» — межуточная ткань, а гломерулонефрит можно назвать «клубочковым нефритом», от слова «гломерула» — почечный клубочек.[2]
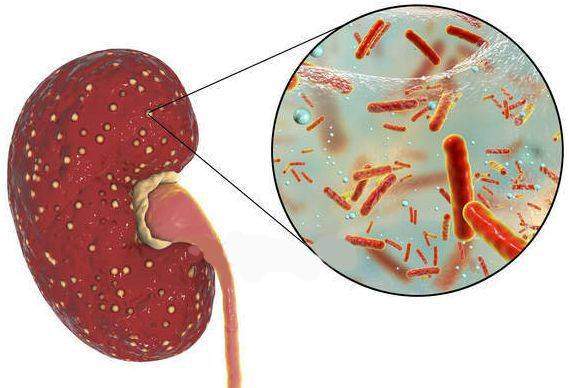
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк.[4]
Особую опасность представляют БЛРС+ бактериями. Аббревиатура «БЛРС» расшифровывается как «бета-лактамазы расширенного спектра действия». БЛРС — это группа бактериальных ферментов, которые позволяют бактериям игнорировать антибиотики. Благодаря БЛРС бактерии расщепляют и нейтрализуют несколько групп антибактериальных препаратов, включая пенициллины и цефалоспорины. Продуцировать подобные ферменты могут далеко не все микробы, довольно часто эта способность наблюдалась у кишечной палочки и клебсиеллы пневмонии. Современные микробиологические лаборатории всегда отмечают подобные микробы либо русской аббревиатурой БЛРС+, либо английским аналогом ESBL+. Согласно европейским данным, БЛРС, продуцируемые кишечной палочкой, встречаются в 10% случаев, а клебсиелла пневмонии продуцирует БЛРС в 20% случаев. Таким образом, проблема БЛРС+ бактерий имеет важное клиническое значение.[8]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
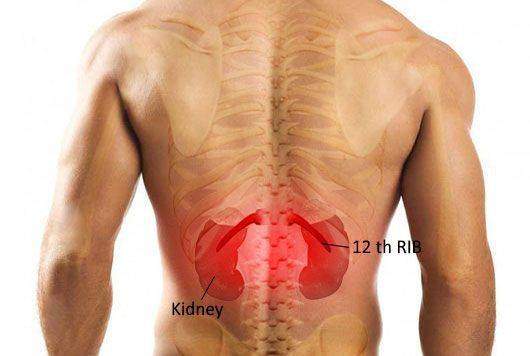
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Общая симптоматика при пиелонефрите характеризуется повышение температуры. Как правило, температура достигает 38-40 градусов. Повышение температуры сопровождается ознобом. Также характерно максимальное повышение температуры в вечернее время с резким падением температуры в утренние часы. Кроме повышения температуры могут быть и другие проявления общего отравления организма в виде слабости, вялости, усталости и отсутствия аппетита.
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря.[1][4]
Патогенез острого пиелонефрита
Бактерия попадает в почку либо с кровью, либо с мочой. Кровяной занос бактериальной инфекции получил название «гематогенного» пути передачи. Иногда врачи говорят о нисходящем пути развития острого пиелонефрита. Например, тот же нелеченный бронхит может осложниться развитием пиелонефрита за счёт обильного поступления бактерий в кровь. Нужно понимать, что почки фильтруют кровь со всего организма, поэтому пиелонефрит может осложнить любой несвоевременно пролеченный гнойник, даже расположенный в ногах или руках.
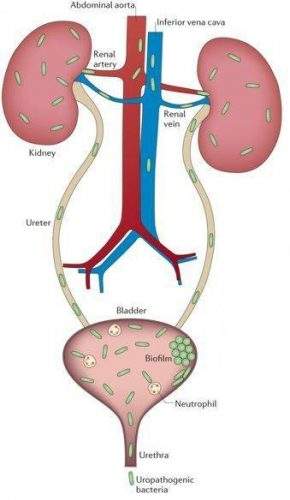
Альтернативой кровяному пути попаданию бактерий является мочевой путь распространения микробов. В научной литературе такой путь передачи возбудителя именуется «уриногенным», от слова «урина» — моча. Раньше такой путь заражения называли «восходящим», так как инфекция фактически «карабкается» вверх из мочевого пузыря. Вот почему очень важно своевременно пролечивать воспаление мочевого пузыря в виде цистита, не дожидаясь распространения бактерий вверх в почку.
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь.[8]
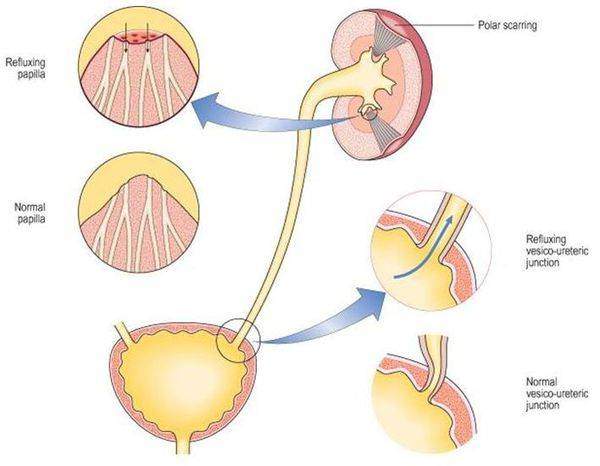
Классификация и стадии развития острого пиелонефрита
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
- апостематозный пиелонефрит;
- абсцесс почки;
- карбункул почки;
- некротический папиллит;
- эмфизематозный пиелонефрит.
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
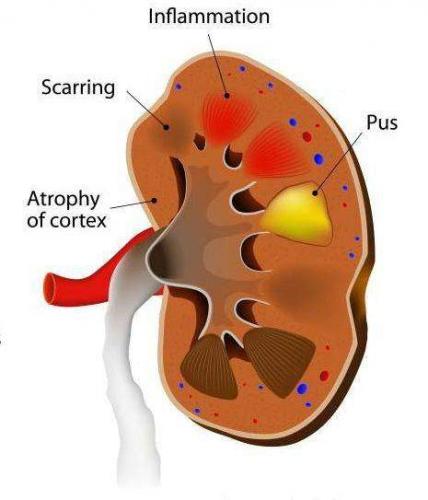
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.
Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек.[4]
Также пиелонефрит можно подразделить на первичную и вторичную форму. Первичный острый пиелонефрит развивается в интактной почке, то есть без аномалий развития, камней и значимых нарушений оттока мочи. Вторичный острый пиелонефрит возникает на фоне заболеваний, которые нарушают пассаж мочи. Между вторичной формой острого пиелонефрита и первичным обострением хронического пиелонефрита очень тонкая грань, поэтому в МКБ-10 введён код № 12 «Тубулоинтерстициальный нефрит, не уточнённый как острый или хронический».[3]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита.[10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки.[7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита.[4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
Важным осложнением острого пиелонефрита является хроническая форма этого заболевания. Именно поэтому очень важно диспансерное наблюдение после удачного излечения острого пиелонефрита. Словосочетание «диспансерное наблюдение» немного пугает своей бюрократической составляющей, но по сути это означает необходимость контролировать анализы мочи в течение минимум трёх месяцев после перенесённого острого пиелонефрита.
Диагностика острого пиелонефрита
Минимальный объём обследований:
- общий анализ мочи;
- посев мочи на флору с определением чувствительности к антибиотикам;
- клинический анализ крови;
- анализ крови на креатинин;
- УЗИ почек и мочевого пузыря.
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом.[2][4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Основу лечения острого пиелонефрита составляют антибиотики и нестероидные противовоспалительные средства. НПВС уменьшают болевой синдром, ослабляют симптомы интоксикации и помогают справиться с высокой температурой. Антибактериальная терапия острого пиелонефрита требует отдельного разбора.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения.[4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов. Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов.[6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях. В целом выбор антибиотика — на усмотрение лечащего врача.[9]
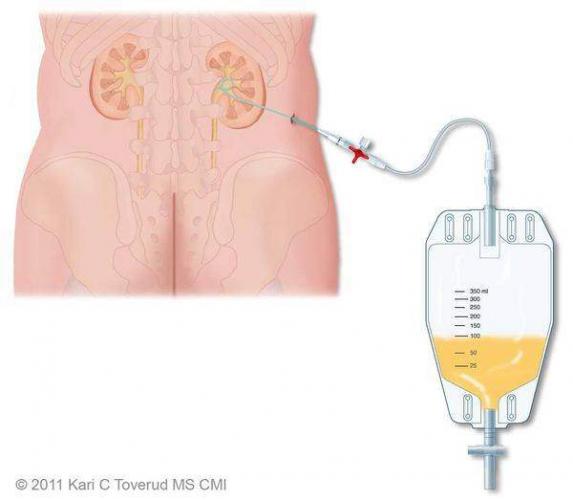
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки.[4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета.[5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения.[4]
Список литературы
- Кухтевич А.В. Гордовская Н.Б. Острый пиелонефрит // РМЖ. Мать и дитя. — 2018. —№ 23. — С. 5.
- Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. Урология. — М.: Медицина, 2002. — 348 с.
- Международная классификация болезней от 2010 года // ICD-10 Version:2010. [Электронный ресурс]. Дата обращения: 04.10.2018.
- Российские клинические рекомендации. Урология // Российская ассоциация урологов. — М., 2016. — С. 429.
- Chung V.Y., Tai C.K., Fan C.W., Tang C.N. Severe acute pyelonephritis: a review of clinical outcome and risk factors for mortality // Hong. Kong. Med. J. — 2014. — Vol. 20, № 4. — P. 285-9.
- FDA updates warnings for fluoroquinolone antibiotics // FDA News Release. [Электронный ресурс]. Дата обращения: 07.10.2018.
- Lu Y.C., Chiang B.J., Pong Y.H., et al. Emphysematous pyelonephritis: clinical characteristics and prognostic factors // Int. J. Urol. — 2014. — Vol. 21, № 3. — P. 277-82.
- Mc Lellan L.K., Hunstad D.A. Urinary Tract Infection: Pathogenesis and Outlook // Trends. Mol. Med. — 2016. — Vol. 22, № 11. — Р. 946-57.
- Neumann I., Moore P. Pyelonephritis (acute) in non-pregnant women // Clinical Evidence. — 2014. — Vol 11. — P. 807.
- Shields J., Maxwell A.P. Acute pyelonephritis can have serious complications // Practitioner. — 2010. — Vol. 254, № 4. — P. 285.
Клинические cлучаи «Пиелонефрит острый»
1.Случай эмфизематозного пиелонефрита у пациентки с сахарным диабетом, потребовавший нефрэктомииОпределение болезни. Причины заболеванияСимптомы острого пиелонефритаПатогенез острого пиелонефритаКлассификация и стадии развития острого пиелонефритаОсложнения острого пиелонефритаДиагностика острого пиелонефритаЛечение острого пиелонефритаПрогноз. ПрофилактикаИсточникиКлинические случаиИспользуемые источники:
- https://formulazdorovya.com/1699336339990251894/pielonefrit-klassifikatsiya-hronicheskoj-i-ostroj-formy-bolezni/
- https://lecheniepochki.ru/zabolevaniya/pielonefrit/pielonefrit-klassifikaciya.html
- https://medbe.ru/materials/pielonefrit/klassifikatsiya-khronicheskogo-pielonefrita/
- https://sochi-mebel.ru/prochee/klassifikaciya-pielonefrita
- https://probolezny.ru/pielonefrit-ostryy/







