 Экстрофия мочевого пузыря – тяжелая врожденная патология формирования нижних мочевыводящих путей у детей.
Экстрофия мочевого пузыря – тяжелая врожденная патология формирования нижних мочевыводящих путей у детей.
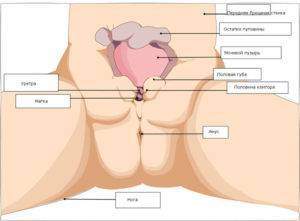
Заболевание характеризуется частичным отсутствием брюшной стенки, передней стенки мочевого пузыря, расхождением лонного сочленения.
Из-за данного дефекта слизистая оболочка мочевика выпячивает наружу, то есть, орган находится не внутри, а снаружи тела.
Данная патология довольно редкая, может встречаться у обоих полов. По статистике у мальчиков болезнь наблюдается чаще, чем у девочек. В прошлом медицина относила экстрофию в категорию заболеваний несовместимых с жизнью, но в настоящее время разработаны специальные методики для ее успешного лечения.
Виды и степени тяжести заболевания
Экстрофия делится на 2 вида:
- частичная;
- клоакальная.
Помимо этого, выделяют маленькую аномалию, достигающую размера 4 см и большую – от 4 см и более.
Выделяют 3 степени патологии мочевого пузыря. В зависимости от степени тяжести врачом определяется наиболее подходящая схема лечения.
Степени тяжести экстрофии мочевого пузыря:
- 1 степень. Участок расщепления стенки живота до 4 см, костей (лобковых) до 4 см, незначительный сбой в работе анального отверстия, мочеточников.
- 2 степень. Внешний дефект составляет 5-7 см, лобковые кости 5-8 см, нарушения в функционировании мочевыделительных путей, органов половой системы.
- 3 степень. Характеризуется осложненными пороками мочеполовой системы, расщепление костей лобка достигает 9 см и больше, отмечаются явные нарушения в работе анального сфинктера и отверстий мочеточников, ведущих к расширению почечных лоханок (пиелоэктазия) и почек (гидронефроз).
Причины, ведущие к развитию патологии
По нынешнее время врачами проводятся исследования данной патологии, причины ее развития остаются неизвестны. Однако выявлены факторы, которые могут привести к данному заболеванию:
- Наследственность. Учеными было выявлено, что у детей, страдающих врожденным пороком мочевика, присутствует сбой в структуре определенных генов.
- Употреблениеспиртных напитков, сигарет, наркотических веществ до зачатия ребенка, а также в первые 3 месяца беременности.
- Неблагоприятная экология, например, радиация, ядовитые выбросы в воздушное пространство.
- Облучение рентгеновскими лучами в первый триместр беременности.
- Прием препаратов во время вынашивания ребенка, способных вызвать сбои в развитии, формировать пороки, например, некоторые разновидности антибиотиков.
- Прием гормона прогестерона в первые 3 месяца беременности в дозировках выше положенного.
Развитие экстрофии формируется, начиная с 4-6 недели беременности, в результате негативных внешних факторов, либо вследствие наследственности. На этом этапе происходит сбой в обратном развитии клоакальной перегородки. Такое нарушение не позволяет сформировать замкнутый пузырь, а также переднюю стенку брюшины.
Симптомы болезни
Заболевание экстрофии мочевика можно распознать при рождении по следующим симптомам, которые можно увидеть на фото:
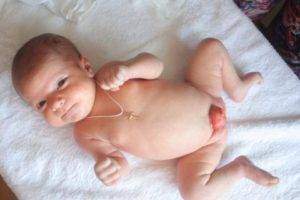 В нижней области живота присутствует явный дефект брюшины, за счет этого явно просматривается красная поверхность мочевыводящего органа.
В нижней области живота присутствует явный дефект брюшины, за счет этого явно просматривается красная поверхность мочевыводящего органа.- Из мочевыводящих путей, расположенных в нижней области мочевика, не прекращаясь, выделяется моча. В результате таких выделений появляются опрелости, размягчение и набухание кожи в зоне бедер, интимных мест.
- Отсутствие пупочного рубца (чаще всего).
- Анальное отверстие расположено близко к мочевыводящему органу.
- Недостаточная обеспеченность мочевика, близлежащих тканей нервными клетками (иннервация). В результате нарушается работа данного органа после операции.
- Возникновение просвета (до 12 см) между лонных костей.
Диагностика заболевания
Обнаружить первые признаки описываемого заболевания можно в период развития ребенка в утробе матери. Заподозрить болезнь на ультразвуковом исследовании возможно, если:
- мочевик виден при исследовании, начиная с 13 недель беременности.
- распознается явственный изъян передней стенки брюшины по средней линии под пупком.
После родов заключение ставят, основываясь на визуальном осмотре, выясняют состояние прочих систем организма и внутренних органов. Поскольку патология характеризуется конкретными симптомами, то постановка диагноза не составляет труда.
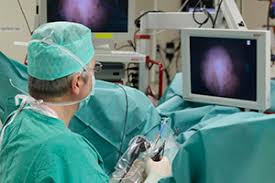 Дополнительное исследование назначается в случае, если требуется подтвердить, что патологическое состояние выходит не в полость брюшины, а в мочевик. Диагностика дает возможность увидеть полную клиническую картину с параллельными нарушениями.
Дополнительное исследование назначается в случае, если требуется подтвердить, что патологическое состояние выходит не в полость брюшины, а в мочевик. Диагностика дает возможность увидеть полную клиническую картину с параллельными нарушениями.
Вначале для анализа берут выделения из дефектной части. При экстрофии в результатах анализа будет обнаружена урина.
Наиболее результативным методом диагностирования является цистоскопия мочевого пузыря. Такой метод позволяет обнаружить величину аномалии и другие дефекты мочевыделительной системы, гениталий.
Также могут быть назначены в качестве диагностики следующие процедуры:
- УЗИ. С его помощью можно детально внутренние органы.
- Компьютерная томография – определение степени тяжести заболевания.
- Анализы на генетические заболевания.
Как проводится лечение патологии?
Как правило, ребенку необходимо несколько оперативных вмешательств во время первых лет его жизни. План лечение будет зависеть от общего состояния организма и степени серьезности экстрофии. Главная задача лечения – сформировать орган мочевыделительной системы необходимого объема, пластика стенки брюшины, восстановить уродинамику.
При экстрофии легкой формы можно реанимировать стенки пузыря и брюшное пространство тканями больного.
Если такая операция невозможна, то недостающую оболочку пузыря заменяют частью стенки кишечного тракта, а стенку брюшной полости создают с помощью синтетического материала.
По прошествии времени вживляемый материал (имплантат) из брюшины извлекают и заращивают просвет кожными, мышечными тканями пациента.
При создании полости пузыря посредством специальных катетеров мочеточники выводятся в верное положение, чтоб не дать нарушиться оттоку урины. После комплексного оперативного вмешательства проводится пластика половых органов.
Лечение заболевания возможно лишь хирургическим способом в условиях специальной клиники. Родителям будущего малыша лучше заранее подыскать больницу, договориться об операции и приехать сразу же после выписки из родильного дома.
Реабилитационный период после болезни
Человек, родившийся с описываемым пороком, должен регулярно проходить профилактическую терапию мочевыделительной системы в течение всей жизни. Полезным будет каждый год посещать курорты, специализирующиеся на лечении болезней минеральными источниками. Время от времени пациенту необходимо обследоваться у врача уролога, поскольку после хирургического вмешательства могут развиться осложнения.
Образ жизни при наличии патологии
Людям с экстрофией необходимо придерживаться некоторых правил в повседневном образе жизни. Касаемо питания:
- Исключить из меню соленую, острую, перченую, жирную пищу и слишком горячую.
- Умеренное питье, так как излишняя жидкость может спровоцировать осложнение почек.
Касаемо повседневной жизни:
- После установления имплантов ребенку необходимо быть очень аккуратным, не травмировать себя, избегать физических нагрузок на тело.
- Родителям надо научить ребенка заменять катетер самому, каждый день проводить осмотр брюшной полости, обращать внимание на общее самочувствие ребенка, при любых отклонениях идти на прием к врачу.
Возможные осложнения
Порой пациенты могут подвергнуться следующим осложнениям:
- Воспаление брюшины (перитонит). Незащищенный орган подвержен проникновению болезнетворных микроорганизмов, вызывающих инфекцию.
- Заражение крови вредоносными бактериями, проникнувшими в кровоток.
- Энурез, недержание каловых масс. Данные процессы могут появиться вследствие деформирования мочевика, расположения кишечного тракта.
- Спаечная болезнь – появляется после операционного вмешательства, сопровождается болевым синдромом, нарушением процессов в кишечнике (кишечной непроходимостью).
- Потеря тепла (гипотермия).
- Болезни желудочно-кишечного тракта – проявляют себя в будущем из-за неправильного расположения кишечника, аномального состояния мочевого пузыря.
Меры предосторожности
В целях профилактических мер для предотвращения заболевания необходимо придерживаться некоторых рекомендаций:
- Во время вынашивания ребенка исключить курение, наркотические вещества, спиртное.
- Регулярно проверяться на наличие токсоплазмоза, вирусов, инфекций, особенно перед зачатием ребенка.
- Проконсультироваться у квалифицированного врача, если имеется генетическая предрасположенность к данному заболеванию.
Во время протекания беременности патологию можно распознать при прохождении УЗИ. Такая возможность позволит женщине принять серьезное решение, оставить ребенка либо нет.
Родившись с экстрофией мочевика, человек должен регулярно посещать уролога для наблюдения за заболеванием. Помимо этого, необходимо соблюдать специальную диету, предусматривающую исключение острой пищи, соленой, перченое, алкогольных напитков, а также ограничить потребление жидкости в слишком большом количестве.
Экстрофия мочевого пузыря – это тяжелая врожденная аномалия развития, при которой отмечается дефект передней брюшной стенки и выпадение слизистой оболочки мочевого пузыря наружу.
Причины экстрофии мочевого пузыря
Экстрофия мочевого пузыря – это не самое частое заболевание в урологии, но так как оно дает очень серьезные осложнения, его изучение в клинике урологических заболеваний является обязательным. Единственного причинного фактора экстрофии мочевого пузыря нет. В развитии заболевания принимает участие множество внутренних и внешних причин, которые могут реализовываться далеко не у каждого человека.
Прежде всего, у беременных женщин необходимо определить уровень гормонов, так как именно дисгормональные нарушения довольно часто становятся причинами развития врожденных аномалий. Сахарный диабет, опухоль гипофизарной железы, гиперплазия надпочечников, тиреотоксикоз – далеко не все заболевания, которые могут быть причинами развития экстрофии мочевого пузыря.
Среди внешних факторов необходимо выделить курение, употребление алкогольных напитков, эмбриотоксические инфекции, действие некоторых химических веществ и медицинских препаратов. Кроме этого, с целью предупреждения развития экстрофии мочевого пузыря беременным женщинам рекомендуется избегать воздействия радиоактивного излучения.
Большое значение в развитии экстрофии мочевого пузыря ученые отводят травматическим повреждениям. По их мнению, травма – это наиболее частый причинный фактор развития не только экстрофии, но и множества других врожденных аномалий мочевой системы.
Симптомы экстрофии мочевого пузыря
Экстрофия мочевого пузыря – это заболевание с яркой выраженной клинической симптоматикой. В первую очередь, оно характеризуется отсутствием передней брюшной стенки в нижнем отделе живота и отсутствием передней стенки мочевого пузыря. Таким образом, на поверхность выпадает сразу слизистая оболочка задней стенки мочевого пузыря. Естественно, что при этом моча, которая поступает из почек, выделяется не по мочеиспускательному каналу, а через дефект попадает наружу.
Экстрофия мочевого пузыря
Постоянное раздражение кожи вокруг дефекта мочевого пузыря сразу же вызывает ее воспаление. Клинически это характеризуется покраснением и сильным зудом. Но поскольку ребенок очень маленький, зуд его кожи проявляется ухудшением общего состояния, раздражительностью, отказом от груди и плохим набором веса.
Говорить о необходимости обращения к урологу при такой патологии глупо, поскольку она в 100 процентов случаев диагностируется в родильном отделении, откуда малыш направляется на хирургическое лечение в урологический стационар.
Диагностика экстрофии мочевого пузыря
В связи с характерной клинической картиной заболевания, диагностика патологии не составляет особых трудностей. Правда, чтобы переубедится в том, что дефект ведет именно в полость мочевого пузыря, а не, скажем, в живот, необходимо провести некоторые дополнительные исследования. Начать необходимо с исследования выделяемого из дефекта передней брюшной стенки. При экстрофии мочевого пузыря в анализах выделяется моча, в том время как при других патологиях может быть найдена перитонеальная жидкость или серозный экссудат.
Очень информативным методов в данной ситуации необходимо считать цистоскопию. Аппарат в данном случае вводится не через мочеиспускательный канал, а непосредственно в дефект стенки мочевого пузыря. Это позволяет оценить размеры дефекта, а также определить его расположение по отношению к другим важным анатомическим образованиям, типа отверстия мочеточника или уретры.
Поскольку экстрофия мочевого пузыря может ассоциироваться с другими серьезными патологиями внутренних органов, ребенку необходимо провести ряд дополнительных исследований на выявление последних. К примеру, с помощью УЗИ можно выявить патологию таких органов как почки, печень и селезенка. Помимо этого, используется компьютерная томография и эндоскопическое исследование.
Обязательно необходимо проводить генетическое обследование ребенка, поскольку экстрофия мочевого пузыря довольно часто может быть симптомом какого-то генетического заболевания, типа синдрома Дауна или Эдвардса. Конечно лучше, если этот генетический анализ будет проведен еще во время беременности.
Лечение экстрофии мочевого пузыря
Естественно, что подобная аномалия развития поддается исключительно хирургической коррекции. Пластическая операция, выполняемая при экстрофии мочевого пузыря, всегда очень сложная и грозит летальным исходом пациенту. Необходимо отметить, что для того, чтобы закрыть дефект передней брюшной стенки у ребенка, не всегда хватает собственных тканей, поэтому необходимо применять разнообразные оперативные методики.
Классически первый этап оперативного лечения заключается в ликвидации дефекта стенки мочевого пузыря. После этого, если хватает собственных тканей брюшной стенки, закрывается и дефект последней. Если отверстие в животе оказывается слишком большим и невозможно так натянуть ткани, чтобы закрыть его, временно применяется стерильная полиэтиленовая пленка.
Оперативное лечение экстрофии
Спустя некоторое время, когда передняя брюшная стенка начнет немного покрывать полиэтиленовую пленку, проводится повторное оперативное вмешательство. В ходе последнего выполняется удаление синтетического материала и натягивание кожи и тканей на дефект передней брюшной стенки. Необходимо отметить, что не всегда можно провести операцию в два этапа. Обычно их бывает намного больше.
После операции и во время жизни с синтетическим имплантом необходимо проводить активную антибактериальную терапию, поскольку существует очень высокий риск вторичного инфицирования. Как правило, детям назначается сразу три группы антибактериальных средств. Чаще всего специалисты советуют использовать комбинацию цефалоспоринов и фторхинолонов с аминогликозидами. Ни отпускаются в аптеке по назначению врача, а детям вводятся в условиях стационара внутривенно или внутримышечно.
Реабилитация после болезни
Люди, родившиеся с подобным пороком развития, нуждаются в профилактическом лечении мочеполовой системы на протяжении всей жизни. Им рекомендуется ежегодно посещать такие минеральные курорты как Моршин или Поляна. Кроме этого, крайне важно периодически проходить полный инструментальный осмотр у уролога, так как даже после успешно проведенного оперативного вмешательства, может отмечается множество отдаленных осложнений.
Особенности питания и образ жизни
Пожизненное профилактическое лечение касается и питания человека. Таким людям запрещается употреблять соленые, острые или перченые продукты. Кроме этого, они обязаны контролировать свой водный режим, так как излишнее употребление жидкости грозит развитием почечных осложнений.
Что касается образа жизни, то он, прежде всего, касается того момента, когда ребенок обязан жить с полиэтиленовой пленкой вместо передней брюшной стенки. В это время родителей необходимо научить правильно ухаживать за ребенком. Сам имплант, как таковой, в особом уходе не нуждается, но необходимо предупреждать его механические повреждения. Если ребенок беспокойный, то ему необходимо прикрыть животик мягким одеялом, чтобы он не смог сам себе навредить. Ежедневно необходимо тщательно осматривать переднюю брюшную стенку на предмет пропускания жидкости. При выявлении малейшей негерметичности, необходимо немедленно обращаться к урологу. Как правило, дефект удается устранить без оперативного вмешательства, хотя довольно часто он становится причиной внеплановой операции.
Лечение народными средствами
Поскольку дети с экстрофией мочевого пузыря с самого рождения не покидают медицинские учреждения, они просто физически не могут попасть в руки народных целителей. Это идет только им на пользу, поскольку страшно даже представить, что могло бы случиться с ребенком, нуждающемся в немедленной операции, который попал в руки знахаря.
Осложнения экстрофии мочевого пузыря
Количество осложнений данного заболевания зависит от момента проведения оперативного вмешательства. В первую очередь, врачам необходимо опасаться гипотермии, то есть излишней потери тепла. Это происходит, в первую очередь, из-за того, что дефект передней брюшной стенки, лишенный кожи, является очень хорошим проводником тепла. Чтобы предупредить гипотермию в первые часы после операции, ребенка необходимо немедленно переложить в кувез. Это прибор, который являет собой стеклянный колпак, способен поддерживать необходимую для ребенка температуру и влажность воздуха.
Второй опасностью, которая подстерегает малыша с экстрофией мочевого пузыря сразу после рождения, являются септические осложнения. Дефект передней брюшной стенки – это входные ворота для патогенной инфекции, которой просто полно в роддоме, первом месте обитания маленького пациента. Поэтому всем больным необходимо в первый же день после рождения начать курс антибактериальной профилактики, для того, чтобы избежать развития, сначала перитонита, а потом и сепсиса.
Кроме этого, выделяют и вторичные осложнения, которые развиваются уже после операции. В первую очередь, это спаечная болезнь. Из-за большого количества травматических операций, в брюшную полость выпадает огромное количество фибрина, который со временем превращается в фиброзные спаечные тяжи. Это может приводить к сильному болевому синдрому и кишечной непроходимости в будущем.
Профилактика экстрофии мочевого пузыря
Профилактикой данного заболевания необходимо заниматься еще до момента рождения ребенка. В первую очередь, это должна быть медико-генетическая консультация, которая дает возможность определить такие хромосомные патологии, как синдром Дауна или Эдвардса. Естественно, что при вынесении подобного диагноза, наиболее сложная задача предстоит родителям. Они обязаны решить, оставлять ребенка или нет.
Кроме этого, необходимо обследоваться на все эмбриотоксические инфекции. К ним относится герпес, краснуха, сифилис, токсоплазмоз и цитомегаловирус. Если подобные заболевания выявлены во время беременности, то женщине необходимо прописать курс соответственного лечения. Вместе с этим, необходимо следить за тем, чтобы во время беременности не поддаваться таким патологическим воздействиям, как курение, употребление алкоголя и наркотических веществ.
Ред. врач уролог, сексолог-андролог Плотников А.Н.
Быстро найти причину недуга
Формирование мочевого пузыря иногда не обходится без аномалий.
Это приводит к серьезным заболеваниям.
Экстрофия мочевого пузыря является серьезной врожденной болезнью, от которой страдают в большей степени мальчики, чем девочки.
—>
Содержание:
Что это такое?
Экстрофия мочевого пузыря — врожденное заболевание, при котором мочевой пузырь оказывается снаружи.
Передняя стенка у органа отсутствует. Участка брюшной стенки также не наблюдается. Моча льется наружу с помощью отверстий мочеточников. В большинстве случаев данное заболевание сочетается с недугами органов половой системы.
Мочевой пузырь при болезни бывает крайне маленьким, бывает расхождение лонных костей. Заболевание встречается у одного ребенка из 50 тысяч. У мужского пола недуг наблюдается в 4 раза чаще, чем у женского.
Причинами возникновения болезни являются:
- Генетическая предрасположенность. Если у родителей, родственников наблюдается это заболевание, оно с большой степенью вероятности появится у ребенка.
- Курение матери во время беременности, употребление алкоголя. Сказывается негативно на развитии плода, приводит к подобным аномалиям.
- Инфекционные заболевания женщины во время вынашивания ребенка. Могут приводить к серьезным осложнениям, отражаться негативно на многих системах органов малыша, в том числе и на мочевом пузыре.
- Сахарный диабет у матери, гормональный дисбаланс. Во время беременности эти болезни могут привести к неправильному формированию органов ребенка.
- Неблагоприятная окружающая среда. Очень важно беременной женщине находиться на свежем воздухе, употреблять здоровую пищу и воздерживаться от переживаний. Неблагоприятная среда приводит к возникновению болезней у плода.
- Длительный прием определенных лекарств во время беременности. Приводит к аномалиям. Очень важно перед употреблением медикаментов консультироваться с врачом, не превышать рекомендуемую специалистом дозировку.
Симптомы
—>
В сфере педиатрии и хирургии самым часто наблюдаемым недостатком развития мочеполовой системы у детей, частота которого составляет один случай на сорок тысяч малышей, является экстрофия мочевого пузыря. Чаще всего данной аномалии подвержены мальчики. Это заболевание очень трудно вылечить, несмотря на то что первые процедуры для устранения недостатка стали проводить еще в шестидесятых годах прошлого столетия.
Качество жизни детей, страдающих этим недугом, очень плохое, так как на протяжении ее сохраняется проблема недержания мочи и кала, а также частое появление инфекций, приводящих к почечной недостаточности. Более подробно о симптомах и методах лечения мы поговорим далее.
Описание
Экстрофия мочевого пузыря у детей представляет собой недостаток развития мочеполовой системы, когда в проекции создание мочевого пузыря, а также брюшной передней стенки не завершено. При рождении ребенка можно увидеть открытую слизистую оболочку задней стенки мочевого пузыря, которая вывернута наружу. При этом в нижней части пузыря через протоки мочеточников происходит постоянное выделение мочи. Эта аномалия сопровождается пороками половых органов, как внешних, так и внутренних, почек и мочеточников.
Аномалии
Следующими аномалиями характеризуется экстрофия мочевого пузыря:
- эписпадия, что представлена у мальчиков в виде расщепления до дорсальной плоскости головки полового члена и мочеиспускательного канала, а у девочек не закончено формирование уретры, выход ее находится между клитором, что расщеплен, и малыми половыми губами;
- лонные кости расходятся в стороны, что приводит к укорочению кавернозных тел;
- мочевой пузырь не имеет шейки и сфинктера, объем его уменьшен;
- мочеточники неправильно расположены;
- неправильное расположение пупка и ануса.
Если выявляется у ребёнка экстрофия мочевого пузыря, тотальная эписпадия (полное расщепление мочевого пузыря) или неполная эписпадия (расщепление только кончика) может наблюдаться как сопутствующая патология.
Причины
Принято считать, что данная аномалия развивается под влиянием генетических и экзогенных факторов. Научно обоснована генетическая наследственность некоторых пороков органов брюшной полости, где присутствует и экстрофия мочевого пузыря.
Помимо этого, воздействие разных инфекций и токсинов во время беременности женщины увеличивает риск развития порока. Это может быть курение, прием некоторых медикаментов, алкоголя и так далее. Сюда же относят и травмы плода, рентгенологическую диагностику на двенадцатой неделе беременности, употребление прогестерона в больших дозах.
Также обращают внимание на наличие у женщины сахарного диабета, гиперплазии надпочечников, тиреотоксикоза или опухоли гипофизарной железы. Экстрофия появляется во время развития плода (примерно на пятой неделе). В это время начинают образовываться ткани и органы организма из клеток, что делятся, разъединяются и соединяются.
Проявление
Экстрофия мочевого пузыря у детей (фото представлены в статье) имеет ярко выраженные симптомы. Внизу живота недостает передней брюшной стенки и передней стенки мочевого пузыря, задняя стенка выпадает наружу. Моча, что идет из почек, выходит через этот дефект наружу. Вокруг аномалии наблюдается непрекращающееся раздражение кожи, которая сразу же воспаляется, что проявляется покраснением и зудом.
У новорожденных детей зуд проявляется ухудшением состояния, медленным набором веса, отказом от груди. При такой аномалии может наблюдаться и паховая грыжа, крипторхизм. Если на протяжении долгого времени наблюдается экстрофия, то вскоре может развиться опасная инфекция или образоваться пиелонефрит. Также возможно изменение слизистой мочевого пузыря, образуются папилломы или возникает эпидермизация. Слизистая начинает кровоточить.
Все это требует хирургического вмешательства. Обычно экстрофия мочевого пузыря у детей диагностируется в родильном доме, оттуда же ребенка отправляют на лечение в стационар.
Диагностика
Благодаря проведению УЗИ можно обнаружить образование экстрофии у плода. Трудности при диагностике возникают тогда, когда мягкие ткани вывернуты наружу и располагаются внизу брюшной стенки.
Чтобы убедиться, что патология имеет отношение к сумке мочевого пузыря, нужно сделать вспомогательную диагностику. Начинается она с анализа жидкости из брюшной стенки. Экстрофия мочевого пузыря, фото которой прилагается в статье, предполагает в анализах присутствие мочи, а не перитонеальной жидкости или экссудата.
Очень эффективной считается цистоскопия. При этом аппарат вводится в дефект мочевого пузыря, что дает возможность оценивать его размеры и расположение относительно мочеточника и уретры. Врачами проводится также исследование других патологий, что сопровождают экстрофию. УЗИ помогает выявить патологию селезенки, печени и почек. Применяется также томография и эндоскопия.
Часто экстрофия мочевого пузыря является симптомом синдрома Дауна или Эдвардса. Поэтому проводят обследование человека на генетическом уровне, лучше всего, если данный анализ будет сделан, когда женщина еще беременна.
Признаки экстрофии на УЗИ
Заподозрить экстрофию врач может после результатов проведения УЗИ беременной женщины. Признакам наличия пороков может выступать следующее:
- в ходе УЗИ не видна тень мочевого пузыря;
- выпуклость под пуповиной на передней брюшной стенке;
- пуповина расположена низко;
- анус расположен высоко;
- лонные кости не различаются;
- гениталии деформированы.
Положительной стороной проведения УЗИ является возможность родителей узнать о наличии порока у ребенка, морально настроиться на проведение операций у малыша в будущем.
Профилактика
Сегодня не существует методов профилактики данного недуга. Чтобы экстрофия мочевого пузыря не образовалась, рекомендуется придерживаться советов врачей во время беременности, избегать появления травм, не проводить рентгенологические исследования и прочее.
Хотя нет гарантии того, что ребенок родится без патологии. Рекомендуется проведение медико-генетической консультации, чтобы выявить хромосомные патологии, эмбриотоксические инфекции (краснуха, токсоплазмоз, герпес и прочие).
Лечение
Лечение экстрофии мочевого пузыря проводится только хирургическим путем. Его необходимо начинать не позже достижения ребенком трехмесячного возраста. При этом проведение пластической операции грозит пациенту смертельным исходом.
Врачами используются различные методики, поскольку в некоторых случаях не всегда хватает тканей, чтобы закрыть дефект у ребенка. Если он незначительный, то хирург из тканей пациента формирует переднюю стенку пузыря и ушивает кость лобкового симфиза.
Ранний период проведения операции обусловлен тем, что пока кости лона ребенка пластичны, их можно свести без пересечения подвздошных костей. Результат в этом случае достигается позитивный, поскольку моча тогда лучше удерживается. Часто в процессе лечения не устраняется проблема недержания мочи. Для этого в сигмовидную кишку пересаживаются мочеточники. Данный метод лечения является эффективным. В случае невозможности создания антирефлюксного механизма наблюдается обратный заброс мочи, в результате чего появляется пиелонефрит, мочекаменная болезнь или почечная недостаточность.
Не должна быть оставлена без внимания экстрофия мочевого пузыря, операция должна проводиться незамедлительно. В поздние сроки операции проводят вместе с остеотомией, а это вызывает множество травм, период восстановления необходим более длительный.
Весь процесс лечения заболевания осуществляется в несколько этапов. Рассмотрим более детально каждый из них.
Первый этап лечения
Сначала хирурги ликвидируют аномалию стенки мочевого пузыря, он закрывается с помощью тканей пациента. Если отверстие довольно большое и тканей не хватает, используют на некоторое время полиэтиленовую пленку. Так пациент будет жить, пока брюшная стенка не станет покрывать эту пленку.
Второй этап лечения
Когда на полиэтиленовую пленку будет распространяться брюшная стенка, проводят вторую операцию. Здесь удаляют синтетический материал и натягивают ткань и кожу на дефект. Но не всегда на этом этапе удается закрыть дефект. Возможно, потребуется проводить несколько оперативных вмешательств.
Антибактериальная терапия
Во время проведения операций, а также когда пациент живет с синтетическим материалом, нужно обязательно проводить терапию антибактериальными препаратами, чтобы избежать вторичного инфицирования. Пациентам назначают три группы препаратов: цефалоспорины, фторхинолоны и аминогликозиды. Детям их вводят внутривенно. Экстрофия мочевого пузыря (фото после операции можно отыскать в медицинских справочниках) может после оперативного вмешательства вызвать ряд осложнений.
Лечение экстрофии мочевого пузыря у взрослых
В данном случае используется методика урогенитальной реконструкции. Она является безопасной и оправданной. Централизация мочеиспускательного канала дает возможность снизить частоту появления осложнений, которые могут наблюдаться при применении иного метода лечения. Он позволяет в максимальном количестве применять пластический материал, что обеспечивает позитивный функциональный и косметический результат.
После проведения лечения пациентам необходима социальная и сексуальная адаптация, поэтому, помимо реконструктивной хирургии, уместна здесь будет психологическая реабилитация. Применение фармакологической и психической терапии дает возможность за непродолжительное время добиться адаптации людей, страдающих данным пороком.
Профилактическое лечение
Люди, что имеют данный порок, на протяжении всей жизни нуждаются в профилактическом лечении. Они должны проходить периодически полный осмотр у уролога, поскольку после операций возможны осложнения. Стоит обращать внимание и на питание больных, особенно на водный режим.
Жизнь ребенка после экстрофии мочевого пузыря
Особенно важен момент, когда ребенок живет с полиэтиленовой пленкой вместо брюшной стенки. В этот период за ним должен проводиться правильный уход. Нужно следить за тем, чтобы имплант не повредился, проверять ежедневно брюшную стенку, чтобы исключить протекание жидкости. Если повреждения имеются, необходимо обратиться к врачу, так как в некоторых случаях возможно проведение внеплановой операции.
Осложнения
То, насколько много будет осложнений заболевания, зависит от проведения операций. Прежде всего, нужно предотвращать гипотермию. Для этого ребенка после операции перекладывают в кувез — стеклянный колпак, что поддерживает нужную температуру и влажность. Возможно появление после рождения ребенка с экстрофией сепсиса. В этом случае в первый после рождения день назначают малышу антибактериальную терапию во избежание развития перитонита и сепсиса. Выделяют также осложнения вторичные, которые появляются после оперативного вмешательства. Сюда относят спаечную болезнь, что приводит к возникновению сильных болей и кишечной непроходимости.
Экстрофия мочевого пузыря на сегодняшний день является не распространенным заболеванием, но наиболее тяжелым порок развития в урологии. Только один из сорока тысяч детей может иметь такую аномалию развития, как экстрофия. Плановое проведение УЗИ обеспечивает выявление порока на ранних стадиях развития эмбриона. Профилактические мероприятия снижают риск развития аномалий у плода. Правильный подход к планированию беременности поможет сохранить жизнь и здоровье будущего ребенка.
Похожие статьи
Экстрофия мочевого пузыря (EK-strh-fee) является редким врожденным дефектом, при котором мочевой пузырь развивается вне плода. Состояние чаще встречается у мужчин, чем у женщин. Обнаженный мочевой пузырь и мочеиспускательный канал – трубка, изгоняя мочу – приводят к тому, что мочевой пузырь не может хранить мочу.
Экстрофия мочевого пузыря является наиболее распространенной из более крупных групп врожденных дефектов, называемых комплексом экстрофии эпителия мочевого пузыря (EK-strh-fee-ep-ih-SPAY-dee-us) (BEEC). Дефекты, возникающие в результате этого комплекса, варьируются от легкой до тяжелой. Экстрофия мочевого пузыря также имеет ряд серьезности и, помимо аномалий мочевого пузыря, половых органов и тазовых костей, может включать дефекты в кишечнике и репродуктивных органах.
Часто врачи идентифицируют экстрофию мочевого пузыря на УЗИ во время беременности. Иногда, однако, дефект не виден только после рождения ребенка.
Хирурги лечат экстрофию мочевого пузыря после рождения. Хирургический ремонт обычно проводится в возрасте 3 месяцев или позже. Иногда требуются две или более процедуры. Некоторым детям требуется дополнительная операция около 4 лет.
С хирургией, а иногда и с медикаментами, многие дети достигают контроля над мочевым пузырем (воздержание).
симптомы
Экстрофия мочевого пузыря является наиболее распространенной из более крупных групп врожденных дефектов, называемых комплексом экстрофий пузыря-эписпадии (BEEC). По мере роста плода структура, называемая клоакой (klo-AY-kuh), где размножаются репродуктивные, мочевые и пищеварительные отверстия, не развивается должным образом. Полученные дефекты могут значительно варьироваться в зависимости от возраста плода, когда возникает ошибка развития. Если у вашего ребенка есть BEEC, у него или нее будет одно из следующих:
- Эписпадий. Это наименее тяжелая форма BEEC, в которой трубка для извлечения мочи (уретры) не развивается полностью.
- Экстратрофия мочевого пузыря. Это наиболее распространенная форма BEEC. Экстрофия мочевого пузыря означает, что мочевой пузырь образуется снаружи тела и выворачивается наизнанку. Обычно экстрофия мочевого пузыря будет включать органы мочевыводящих путей, а также пищеварительную и репродуктивную системы. Состояние может включать специфические дефекты брюшной стенки, мочевого пузыря, гениталий, тазовых костей, конечной части толстой кишки (прямой кишки) и открытия в конце прямой кишки (ануса).У детей с экстрофией мочевого пузыря также будет состояние, называемое пузырно-мочеточниковым рефлюксом, в котором моча течет неверно – от мочевого пузыря обратно в трубки, которые соединяются с почками (мочеточниками). У детей с экстрофией мочевого пузыря также есть эписпадия.Эти дефекты обрабатываются хирургическими процедурами, которые восстанавливают пораженные органы, мышцы и кости.
- Клокальная экстрофия. Клоакальная экстрофия (KLOA-kul EK-stroh-fee) является самой серьезной формой BEEC, в которой прямая кишка, мочевой пузырь и гениталии не полностью разделялись по мере развития плода. Эти органы могут быть неправильно сформированы. Кроме того, боль в области таза подвержена серьезному воздействию. Могут быть затронуты позвоночник и спинной мозг, а также почки.У детей, родившихся с выступающими органами брюшной полости (омфалоцеле), вероятно, есть клоакальная экстрофия. Тем не менее, omphalocele (OM-fuh-loh-seel) иногда может быть связан с экстрофией мочевого пузыря. Большинство детей с клоакальной экстрофией имеют спинальные аномалии, включая расщепление позвоночника.
причины
Врачи не уверены, что вызывает экстрофию мочевого пузыря. Как и в случае с аналогичными проблемами, это, по-видимому, связано с сочетанием генетических и экологических факторов риска.
- Генетические факторы. Недавние исследования показывают, что ген контрольного гена ISL1, вероятно, является геном восприимчивости для экстрофии мочевого пузыря. Ген восприимчивости – это тот, который, вероятно, является причиной специфического заболевания или расстройства. Этот ген также имеет важное значение для регулирования развития мочевых путей.
- Факторы окружающей среды. Некоторые исследования предполагают ассоциации с возрастом матери, вспомогательное размножение, использование гормона прогестерона во время беременности и курение во время беременности, но никаких причин и следствий не было.
Факторы риска
Факторы, повышающие риск экскреции мочевого пузыря, включают:
- История семьи. Первеневые дети, дети родителя с экстрофией мочевого пузыря или братья и сестры ребенка с экстрофией мочевого пузыря имеют повышенную вероятность рождения с состоянием.
- Раса. Экстратрофия мочевого пузыря чаще встречается у белых, чем в других рас.
- Пол. Больше мужчин, чем женщин, рождаются с экстрофией мочевого пузыря.
осложнения
Если их не лечить, у детей с экстрофией мочевого пузыря будет невозможность удерживать мочу (недержание мочи) и повышенный риск развития рака мочевого пузыря. Они также подвержены риску сексуальной дисфункции.
Хирургическое лечение может уменьшить осложнения, в зависимости от тяжести дефектов. Многие дети, у которых есть хирургический ремонт, могут удерживать мочу (континент). Маленькие дети с экстрофией мочевого пузыря могут ходить, ноги слегка повернуты наружу из-за отделения их тазовых костей.
Люди, рожденные с экстрофией мочевого пузыря, могут продолжать нормальную сексуальную функцию, включая способность иметь детей. Однако беременность будет иметь высокий риск для матери и ребенка. Беременным женщинам с экскретией мочевого пузыря можно выбрать вагинальное рождение, хотя это может быть осложнено состоянием ее шейки матки. Предполагаемый вариант может быть запланированным кесаревым сечением.
Экстрофию мочевого пузыря часто диагностируют до рождения с помощью ультразвуковой или магнитно-резонансной томографии (МРТ). Знаки, которые врач будет искать в изображениях, включают:
- Неполадка не заполняется или пуст
- Пуповина размещена низко на брюшной полости
- Пубиновые кости – часть хипбонов, образующих таз, – разделяются
- Меньше, чем нормальные гениталии
Иногда это состояние невозможно увидеть до тех пор, пока ребенок не родится. В новорожденном, врачи ищут:
- Размер участка мочевого пузыря, который открыт и подвергается воздействию воздуха (шаблон мочевого пузыря)
- Положение яичек
- Кишечник выпячивается через брюшную стенку (паховая грыжа)
- Анатомия области вокруг пупка
- Положение открытия в конце прямой кишки (ануса)
- Сколько лобковых костей разделено и насколько легко движется таз
Клиника Майо имеет современный центр по уходу за плодами, который помогает в диагностике и пренатальном лечении новорожденных с отклонениями в урологии, включая BEEC. Центр поддержки плода имеет доступ к некоторым из наиболее продвинутых фетальных изображений, включая ультразвук высокого разрешения и эмбриональную МРТ. Управление Центром по уходу за плодами также обеспечивает, чтобы родители детей с BEEC встречали всю группу по уходу до рождения.
лечение
-
Экстрофия мочевого пузыря у самки
-
Экстрофия мочевого пузыря у младенца-мужчины
Дети, рожденные с экстрофией мочевого пузыря, после рождения получают реконструктивную хирургию. Общие цели реконструкции – предоставить достаточное пространство для хранения мочи, создать наружные половые органы (внешние гениталии), которые выглядят и функционируют приемлемо, устанавливают контроль над мочевым пузырем (сохранение) и сохраняют функцию почек.
Врачи будут выбирать один из двух основных подходов:
- Полный первичный ремонт экстрофии мочевого пузыря (CPRE). Операция CPRE проводится в одной процедуре, как правило, после того, как ребенку исполнилось три месяца. (15) Хирурги закрывают мочевой пузырь и живот и восстанавливают уретру и наружные половые органы.В большинстве случаев операции для новорожденных включают ремонт костей таза (тазовая остеотомия). Тем не менее, врачи могут отказаться от остеотомии, если ребенку меньше 72 часов, отделение таза (лобковый диастаз) невелико, а кости младенца гибкие.
- Современный поэтапный ремонт экстрофии мочевого пузыря (MSRBE). MSRBE включает три операции, обычно в течение 72 часов после рождения, в возрасте от 6 до 12 месяцев и снова через 4-5 лет. Первый закрывает мочевой пузырь и живот, а второй восстанавливает уретру и половые органы. Затем, когда ребенок достаточно взрослый для обучения туалетам и может участвовать в программе «мочеиспускания», хирурги будут выполнять реконструкцию шейки мочевого пузыря. Большинство, но не все, дети смогут достичь уровня воздержания, но иногда им может потребоваться прокладка трубки в мочевой пузырь для слива мочи (катетеризация).
Хирургическое наблюдение
После операции врачи должны будут удержать вашего ребенка в неподвижном состоянии и справиться со своей болью.
- Иммобилизация. После операции младенцам нужно будет удерживать все еще в состоянии тяги во время заживления. Размер времени, в течение которого ребенок нуждается в иммобилизации, варьируется. Младенцы, перенесшие первоначальную операцию по закрытию своего мочевого пузыря, могут быть иммобилизованы в течение трех-шести недель. Дети, которые старше или имеют второе закрытие мочевого пузыря, возможно, должны быть иммобилизованы до восьми недель, но могут восстанавливаться дома.
- Контроль над болью. Новые методы региональной анестезии позволяют врачам помещать тонкую трубку (катетер) в позвоночный канал (эпидуральное пространство) во время операции и оставлять его на месте до 30 дней. Этот подход обеспечивает более последовательный контроль боли и требует меньше использования опиоидных препаратов, чем ранее.
Возможные будущие методы лечения
Врачи продолжают разрабатывать инновационные подходы к хирургии, в том числе использовать новое оборудование, такое как роботизированные хирургические устройства и новые материалы, такие как трехмерная печать, для создания моделей хирургического планирования. Врачи также продолжают оценивать успех подходов в достижении воздержания. Достижение воздержания мочевого пузыря может быть долгосрочным процессом. Будущие исследования необходимы, чтобы лучше определить, какие люди с экскретированием мочевого пузыря находят приемлемым уровнем воздержания.
Копирование и поддержка
Наличие ребенка с диагнозом значительного и редкого врожденного дефекта, такого как экстрофия мочевого пузыря, может быть чрезвычайно напряженным. Изучение того, что ваш новорожденный сталкивается с серьезной реконструктивной хирургией, а также с возможными дополнительными операциями и хроническим состоянием здоровья, может по понятным причинам вызвать целый ряд эмоций.
Врачи также могут не знать, насколько успешной будет операция, поэтому вы столкнулись с неизвестным будущим для своего ребенка. В зависимости от результата операции и степени его воздержания, ваш ребенок может испытывать эмоциональные и социальные проблемы. Вашему ребенку и вашей семье может понадобиться поддержка социального работника и других специалистов по поведенческому здоровью.
Исследователи изучили косметический внешний вид, изображение тела и психологическое благополучие детей с экстрофией мочевого пузыря. Но, учитывая сложность и изменчивость состояния, требуется больше исследований. Некоторые врачи рекомендуют, чтобы все дети с BEEC получали раннее консультирование и что они и их семьи продолжают получать психологическую поддержку во взрослую жизнь.
Вы также можете выиграть от поиска группы поддержки других родителей, которые имеют дело с этим заболеванием. Общение с другими людьми, имеющими аналогичный опыт и понимающими проблемы, может быть полезным.
Однако вы можете надеяться, что ваш ребенок имеет хорошие шансы жить полноценной, продуктивной жизнью, с работой, отношениями и детьми своего.
Подготовка к назначению
Ваш врач может диагностировать состояние вашего ребенка во время беременности. Если да, то помимо медицинского работника, которого вы выбрали для ухода за собой во время беременности, вы также, возможно, консультируетесь с многопрофильной командой врачей, хирургов и других специалистов.
Вот некоторая информация, которая поможет вам подготовиться к назначению, и что ожидать от ваших поставщиков медицинских услуг, если вашему нерожденному ребенку был поставлен диагноз «экстрофия» мочевого пузыря.
Что ты можешь сделать
- Имейте в виду любые инструкции по предварительному назначению. В то время, когда вы назначаете встречу, обязательно спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, выпить дополнительную воду перед ультразвуком.
- Составьте список всех лекарств, витаминов и добавок, которые вы принимали до и во время беременности.
- Попросите члена семьи или друга поехать с вами, если это возможно. Иногда бывает сложно запомнить всю информацию, предоставленную вам во время встречи. Кто-то, кто сопровождает вас, может помнить то, что вы пропустили или забыли.
- Запишите вопросы, чтобы спросить своего врача. Подготовка вопросов заблаговременно поможет вам максимально эффективно использовать ваши медицинские работники.
Для экстрофии мочевого пузыря некоторые основные вопросы, которые необходимо задать, включают:
- Какова степень дефекта? Можете ли вы сказать, насколько он суровый?
- Можно ли лечить ребенка во время беременности?
- Что будет сделано для моего ребенка сразу после рождения?
- Будет ли лечение лечить моего ребенка?
- Сколько и каких видов операций потребуется моему ребенку?
- Каковы некоторые из возможных осложнений лечения или операции?
- Будут ли какие-либо длительные эффекты?
- Есть ли группы поддержки, которые могут помочь моему ребенку и мне?
- Каковы шансы повторения этого события на будущих беременностях?
- Есть ли способ предотвратить это в будущем?
- Какие сайты вы рекомендуете посетить?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать вопросы во время вашего назначения.
Что ожидать от вашего врача
Ваш врач может задать вам несколько вопросов, таких как:
- Был ли у вас когда-либо ребенок с экстрофией мочевого пузыря или другими врожденными дефектами?
- Кто-нибудь из вашей семьи родился с эксфострофией мочевого пузыря?
- Если необходимо, можете ли вы отправиться на объект, который предлагает специализированную помощь?
Используемые источники:
- https://urohelp.guru/mochevoj-puzyr/ekstrofiya.html
- https://medicalj.ru/diseases/urology/1130-ekstrofiya-mochevogo-puzyrya
- https://opochke.com/mochevyvedenie/mochevoy-puzyr/ekstrofiya.html
- https://www.syl.ru/article/329259/ekstrofiya-mochevogo-puzyirya-u-detey
- https://dogerli.ru/ekstrofiya-mochevogo-puzyrya/










