19 Января в 12:29 —> 5644Диабетическая нефропатия (ДНФ) определяется как альбуминурия (более 300 мг альбумина в сутки или протеинурия более 0,5 г белка в сутки) и/или снижение фильтрационной функции почек у лиц с СД при отсутствии мочевых инфекций, сердечной недостаточности или других заболеваний почек. Микроальбуминурия определяется как экскреция альбумина 30—300 мг/сут или 20—200 мкг/мин.
Этиология и патогенез
Основными факторами риска ДНФ являются длительность СД, хроническая гипергликемия, артериальная гипертензия, дислипидемия, заболевания почек у родителей. При ДНФ в первую очередь поражается клубонковый аппарат почки. 1.Одним из возможным механизмов, по которому гипергликемия способствует развитию поражения клубочков, является аккумуляция сорбитола за счет активизации полиолового пути метаболизма глюкозы, а также ряда конечных продуктов гликирования. 2.Гемодинамические нарушения, а именно внутриклубочковая артериальная гипертензия (повышение кровяного давления внутри клубочков почки) является важнейшим компонентом патогенеза ДНФ. Причиной внутриклубочковой гипертензии является нарушение тонуса артериол: расширение приносящей и сужение выносящей. Это, в свою очередь, происходит под воздействием ряда гуморальных факторов, таких как ангиотензин-2 и эндотелии, а также вследствие нарушения электролитных свойств базальной мембраны клубочков. Кроме того, внутриклубочковой гипертензии способствует системная гипертензия, которая определяется у большинства пациентов с ДНФ. Вследствие внутриклубочковой гипертензии происходит повреждение базальных мембран и фильтрационных пор, через которые начинают проникать следовые (микроальбуминурия), а затем значимые количества альбумина (протеинурия). Утолщение базальных мембран вызывает изменение их электролитных свойств, что само по себе приводит к попаданию большего количества альбумина в ультрафильтрат даже при отсутствии изменения размера фильтрационных пор. 3. Генетическая предрасположенность. У родственников пациентов с ДНФ с повышенной частотой встречается артериальная гипертензия. Существуют данные о связи ДНФ с полиморфизмом гена АПФ. Микроскопически при ДНФ выявляется утолщение базальных мембран клубочков, экспансия мезангия, а также фиброзные изменения приносящих и выносящих артериол. На конечной стадии, которая клинически соответствует хронической почечной недостаточности (ХПН), определяется очаговый (Киммельстиля-Уилсона), а затем диффузный гломерулосклероз. Таблица 1Диабетическая нефропатия
|
Этиология и патогенез |
Хроническая гипергликемия, внутриклубочковая и системная артериальная гипертензия, генетическая предрасположенность |
|
Эпидемиология |
Микроальбуминурия определяется у 6-60 % пациентов с СД-1 спустя 5—15 лет после его манифестации. При СД-2 ДНФ развивается у 25 % представителей европейской расы и у 50 % азиатской расы. Общая распространенность ДНФ при СД-2 составляет 4-30 % |
|
Основные клинические проявления |
На ранних стадиях отсутствуют. Артериальная гипертензия, нефротический синдром, ХПН |
|
Диагностика |
Микроальбуминурия (экскреция альбумина 30-300 мг/сут или 20—200 мкг/мин), протеинурия, повышение, а затем снижение скорости клубочковой фильтрации, признаки нефротического синдрома и ХПН |
|
Дифференциальная диагностика |
Другие заболевания почек и причины ХПН |
|
Лечение |
Компенсация СД и артериальной гипертензии, ингибиторы АПФ или блокаторы рецепторов ангиотензина, начиная со стадии микроальбуминурии, низкобелковая и низкосолевая диета. При развитии ХПН — гемодиализ, перитонеальный диализ, трансплантация почки |
|
Прогноз |
У 50 % пациентов с СД-1 и у 10 % с СД-2, у которых выявляется протеинурия, в течение последующих 10 лет развивается ХПН. 15 % всех смертей пациентов с СД-1 моложе 50 лет связаны с ХПН вследствие ДНФ |
Эпидемиология
Микроальбуминурия определяется у 6-60 % пациентов с СД-1 спустя 5-15 лет после его манифестации. ДНФ определяется у 35 % с СД-1, чаще у мужчин и у лиц, у которых СД-1 развился в возрасте моложе 15 лет. При СД-2 ДНФ развивается у 25 % представителей европейской расы и у 50 % азиатской расы. Общая распространенность ДНФ при СД-2 составляет 4-30 %.
Клинические проявления
Относительно ранним клиническим проявлением, которое косвенно связано с ДНФ, является артериальная гипертензия. Другие клинически явные проявления относятся к поздним. К ним можно отнести проявления нефротического синдрома и хронической почечной недостаточности.
Диагностика
Скрининг на ДНФ у лиц с СД подразумевает ежегодное тестирование на микроальбуминурию при СД-1 спустя 5 лет после манифестации заболевания, а при СД-2 — сразу после его выявления. Кроме того, необходимо как минимум ежегодное определение уровня креатинина для расчета скорости клубочковой фильтрации (СКФ). СКФ может быть рассчитана при помощи различных формул, например, по формуле Кокрофта-Голта: а х [(140 — возраст (годы)) х масса тела (кг)] СКФ = ———————————————————— креатинин крови (мкмоль/л) Для мужчин: а = 1,23 (норма СКФ 100 — 150 мл/мин) Для женщин: а = 1,05 (норма СКФ 85 — 130 мл/мин) На начальных стадиях ДНФ может быть выявлено повышение СКФ, которая постепенно падает по мере развития ХПН. Микроальбуминурия начинает определяться через 5—15 лет после манифестации СД-1; при СД-2 в 8—10 % случаев она обнаруживается сразу после его выявления, вероятно, вследствие длительного бессимптомного течения заболевания до постановки диагноза. Пик развития явной протеинурии или альбуминурии при СД-1 приходится между 15 и 20 годами после его начала. Протеинурия свидетельствует о необратимости ДНФ, которая рано или поздно приведет к ХПН. Уремия в среднем развивается через 7—10 лет после появления явной протеинурии. Следует заметить, что СКФ не коррелирует с протеинурией.
Дифференциальная диагностика
Другие причины протеинурии и почечной недостаточности у лиц с СД. В большинстве случаев ДНФ сочетается с артериальной гипертензией, диабетической ретинопатией или нейропатией, при отсутствии которых дифференциальная диагностика должна быть особо тщательной. В 10 % случаев при с СД-1 и в 30 % случаев при СД-2 протеинурия не связана с ДНФ.
Лечение
- Основными условиями первичной и вторичной профилактики ДНФ являются компенсация СД и поддержание нормального системного артериального давления. Кроме того, первичная профилактика ДНФ подразумевает уменьшение потребления белковой пищи — менее 35 % суточного калоража.
- На стадиях микроальбуминурии и протеинурии пациентам показано назначение ингибиторов АПФ или блокаторов рецепторов ангиотензина. При сопутствующей артериальной гипертензии они назначаются в гипотензивных дозах, при необходимости в комбинации с другими гипотензивными препаратами. При нормальном артериальном давлении эти препараты назначаются в дозах, не приводящих к развитию гипотонии. Как ингибиторы АПФ (при СД-1 и СД-2), так и блокаторы рецепторов ангиотензина (при СД-2) способствуют предотвращению перехода микроальбуминурии в протеинурию. В ряде случаев на фоне указанной терапии в сочетании с компенсацией диабета по другим параметрам микроальбуминурия ликвидируется. Кроме того, начиная со стадии микроальбуминурии необходимо сокращение потребление белков менее 10 % суточного калоража (или менее 0,8 грамм на кг веса) и соли менее 3 грамм в день.
- На стадии ХПН, как правило, требуется коррекция сахароснижающей терапии. Большинство пациентов с СД-2 необходимо перевести на инсулинотерапию, поскольку кумуляция ТСП несет риск развития тяжелой гипогликемии. У большинства пациентов с СД-1 происходит снижение потребности в инсулине, поскольку почка является одним из основных мест его метаболизма. При повышении уровня креатинина сыворотки до 500 мкмоль/л и более необходимо ставить вопрос о подготовке пациента к экстракорпоральному (гемодиализ, перитонеальный диализ) или хирургическому (трансплантация почки) методу лечения. Трансплантация почки показана при уровне креатинина до 600-700 мкмоль/л и снижении скорости клубочковой фильтрации менее 25 мл/мин, гемодиализ — 1000—1200 мкмоль/л и менее 10 мл/мин соответственно.
Прогноз
У 50 % пациентов с СД-1 и 10 % с СД-2, у которых выявляется протеинурия, в течение последующих 10 лет развивается ХПН. 15 % всех смертей пациентов с СД-1 моложе 50 лет связано с ХПН вследствие ДНФ.Дедов И.И., Мельниченко Г.А., Фадеев В.Ф.ЭндокринологияПохожие статьи
- 16 Января в 14:16 47610—> Этиология и патогенез сахарного диабета 2 типа
Сахарный диабет 2 типа — хроническое заболевание, проявляющееся нарушением углеводного обмена с развитием гипергликемии вследствие инсулинорезистентности и секреторной дисфункции β-клеток, а также липидного обмена с развитием атеросклероза.
Сахарный диабет
- 16 Января в 13:27 32318—> Этиология и патогенез сахарного диабета 1 типа
СД-1 — органоспецифическое аутоиммунное заболевание, приводящее к деструкции инсулинпродуцирующих β-клеток островков ПЖЖ, проявляющееся абсолютным дефицитом инсулина. В ряде случаев у пациентов с явным СД-1 отсутствуют маркеры аутоиммунного поражения β-клеток (идиопатический СД-1).
Сахарный диабет
КатегорииВидеоматериалы —> Новости
Вы здесь
Главная»Здоровье»Болезни»Болезни эндокринной системы и нарушения обмена веществ (эндокринология)»Диабетическая нефропатия — Обзор информации
Медицинский эксперт статьи
 х
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Классификация диабетической нефропатии
Классификация диабетической нефропатии была разработала в С.Е. Mogensen.
Выделение трех доклинических обратимых стадий оптимизировало возможности профилактики развития и прогрессирования диабетической нефропатии при своевременно назначенной адекватной патогенетической терапии.
5-7 лет стойкой протеинурии приводит к развития V стадии диабетической нефропатии — стадии уремии у 80% больных сахарным диабетом 1 типа (в отсутствие необходимого лечения). У больных сахарным диабетом 2 типа протеинурическая стадия диабетической нефропатии менее агрессивна и хроническая почечная недостаточность развивается значительно реже. Однако большая распространенность сахарного диабета 2 типа приводит к тому, что в лечении гемодиализом нуждается равное количество больных сахарным диабетом 1-го и 2-го типа.
В настоящий период во всем мире принято диагностировать диабетическую нефропатию на стадии микроальбуминурии, что позволили утвердить новую формулировку диагноза диабетической нефропатии (2001 г.)
- Диабетическая нефропатия, стадия микроальбуминурии;
- Диабетическая нефропатия, стадия протеинурии с сохранной азотовыделительной функцией почек;
- Диабетическая нефропатия, стадия хронической почечной недостаточности.
Патогенез диабетической нефропатии
Диабетическая нефропатия — результат воздействия метаболических и гемодинамических факторов на почечную микроциркуляцию, модулируемый генетическими факторами.
Гипергликемия — основной метаболический фактор развития диабетической нефропатии, реализующийся через следующие механизмы:
- неферментативное гликозилирование белков почечных мембран, нарушающее их структуру и функцию;
- прямое глюкотоксическое воздействие, связанное с активацией фермента протеинкиназы-С, который регулирует сосудистую проницаемость, сокращение гладкой мускулатуры. процессы пролиферации клеток, активность тканевых факторов роста;
- активацию образования свободных радикалов, обладающих цитотоксическим действием.
Гиперлипидемия — другой мощный нефротоксический фактор. Процесс развития нефросклероза в условиях гиперлипидемии аналогичен механизму формирования атеросклероза сосудов.
Внутриклубочковая гипертония — ведущий гемодинамический фактор развития и прогрессирования диабетической нефропатии, проявлением которой на ее ранних стадиях является гиперфильтрация (СКФ более 140-150 мл/мин х l,73 м2). Дисбаланс в регуляции тонуса приносящей и выносящей артериол клубочков при сахарном диабете считается ответственным за развитие внутриклубочковой гипертонии и последующее повышение проницаемости базальных мембран капилляров клубочков. Причиной этого дисбаланса является прежде всего высокая эффективность почечной ренин-ангиотензиновой системы и ключевой ролью ангиотензина II.
У больных сахарным диабетом 1 типа артериальная гипертония обычно имеет вторичный характер и развивается в результате диабетического поражения почек. У больных сахарным диабетом 2 типа артериальная гипертензия в 80% случаев предшествует развитии диабета. Однако и в том, и в другим случае становится наиболее мощным фактором прогрессирования почечной патологии, превосходя по силе своей значимости метаболические факторы. Патофизиологическими особенностями больных сахарным диабетом являются нарушение циркадного ритма. Артериальное давление с ослаблением его физиологического снижения в ночные часы и ортостатическая гипотония.
Диабетическая нефропатия развивается у 40-45% больных сахарным диабетом 1-го и 2-го типов, поэтому вполне обоснован поиск генетических дефектов, определяющих структурные особенности почек в целом, а также изучение генов, кодирующих активность различных ферментов, рецепторов, структурных белков, участвующих в развитии диабетической нефропатии.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
Важно знать!
Диабетические ангиопатии — основная причина инвалидизации больных сахарным диабетом 1 — развиваются при хронической гипергликемии и имеют общие морфологические признаки: аневризматические изменения капилляров, утолщение стенки артериол, капилляров и венул за счёт накопления в базальной мембране гликопротеидов и нейтральных мукополисахаридов, пролиферация эндотелия и его десквамация в просвет сосудов, приводящие к их облитерации. Читать далее…! Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter. Понравилась ли Вам эта статья?Размер текстаAaAaAaРедакция (добавил(а) 9 ноября 2010 в 17:42)
Статья из монографии «Сахарный диабет: от ребёнка до взрослого».
Диабетическая нефропатия – одно из наиболее грозных сосудистых осложнений сахарного диабета, влекущих за собой раннюю инвалидность и смерть больных от терминальной почечной недостаточности.
Диабетическая нефропатия (ДН), или гломерулярная микроангиопатия, – специфическое поражение почек, прежде всего сосудов клубочков. Однако в клинической практике более распространен термин «диабетическая нефропатия». Это название более оправдано, так как, во-первых, практически не бывает изолированного поражения капилляров клубочков без вовлечения других сосудов более крупного калибра и клубочков, и канальцев. Во-вторых, трудно определить преобладание поражения того или иного отдела нефрона.
Частота развития и прогрессирования диабетической нефропатии связана с типом сахарного диабета, длительностью его течения, возрастом манифестации.
Диабетическая нефропатия развивается приблизительно у 40-50% больных сахарным диабетом 1-го типа. Риск развития нефропатии выше у больных, сахарный диабет которых манифестировал в пубертатном возрасте, в сравнении с детьми, чей дебют заболевания имел место в возрасте до 10 лет.
Ранее полагали, что в первые 5 лет после манифестации сахарного диабета диабетическая нефропатия не развивается. Однако современные диагностические возможности позволили выявлять специфические изменения в клубочках почек у больных сахарным диабетом 1-го типа с длительностью менее 5 лет.
Диабетическая нефропатия – это специфическое поражение сосудов почек при сахарном диабете, которое сопровождается формированием узелкового или диффузного гломерулосклероза, терминальная стадия которого характеризуется развитием хронической почечной недостаточности (ХПН).
Морфологической основой диабетической нефропатии является нефроангиосклероз почечных клубочков, чаще ― диффузный, реже ― узелковый. Узелковый гломерулосклероз считается специфичным для сахарного диабета, поскольку впервые был описан Киммелстилом и Уилсоном (1936) по материалам аутопсии почки больного диабетом.
Предложено несколько патогенетических теорий формирования диабетической нефропатии, но наиболее популярными являются метаболическая, гемодинамическая и генетическая.
Метаболическая и гемодинамическая предполагают, что роль пускового механизма принадлежит гипергликемии, сопровождающейся каскадом биохимических нарушений, таких как:
- повышенным гликированием мембранных и других белков;
- активацией сорбитолового шунта обмена глюкозы;
- нарушением транспорта различных катионов.
Указанные сдвиги участвуют в формировании микроангиопатий различной локализации.
Гипергликемия приводит к активации протеинкиназы С, которая усиливает процессы пролиферации клеток, образование различных цитокинов, тканевых факторов роста. При этом нарушается синтез протеингликанов на базальных мембранах сосудов клубочков, повреждается эндотелий.
Гипергликемия вызывает нарушения внутрипочечной гемодинамики, приводящие к склеротическим изменениям в почках. Длительная гипергликемия сопровождается гиперфильтрацией – высокой скоростью клубочковой фильтрации (СКФ) – и внутриклубочковой гипертензией.
Внутриклубочковая гипертензия возникает и удерживается в связи с расширением приносящей артериолы и нормальным или повышенным тонусом выносящей. Дилатации приносящей артериолы способствуют гипергликемия, глюкагон, простациклин, оксид азота, а констрикции выносящей – прессорные факторы (ангиотензин II, катехоламины, тромбоксан А2, эндотелин), при этом развивается системная АГ, усугубляющая нарушения почечной гемодинамики.
Длительное прессорное воздействие внутри капилляров клубочков сопровождается постепенным нарушением сосудистых и паренхиматозных почечных структур, повышается проницаемость базальных мембран для белков и липидов. Белок попадает в мочу, кроме того, протеин и липиды откладываются в межкапиллярных пространствах, происходит процесс склерозирования клубочков, атрофируются почечные канальцы. Результатом этих процессов является нарушение фильтрации мочи. Постепенно гиперфильтрация сменяется гипофильтрацией. Прогрессирующая протеинурия и гипофильтрация сопровождаются нарушением выделительной функции почек с развитием азотемии.
Генетическая теория связывает развитие диабетической нефропатии с предрасположенностью к артериальной гипертензии (АГ).
Возможны различия структуры генов разных ферментов, в частности, полиморфизм гена ангиотензинпревращающего фермента. В то же время, у части больных, у которых сахарный диабет продолжительное время недостаточно компенсирован, диабетическая нефропатия не развивается.
Это позволяет предполагать, что есть генетические факторы, обладающие протекторным действием для сосудов почек в отношении как гипергликемии, так и ее гемодинамических последствий.
Из монографии «Сахарный диабет: от ребенка до взрослого»
Сенаторова А.С., Караченцев Ю.И., Кравчун Н.А., Казаков А.В., Рига Е.А., Макеева Н.И., Чайченко Т.В. ГУ «Институт проблем эндокринной патологии им. В.Я. Данилевского АМН Украины» Харьковский национальный медицинский университет Харьковская медицинская академия последипломного образования МЗ Украины
Оценка: —>—>—>—>—>Комментарии
Темпы прогрессирования патологии почек при диабете во многом определяются степенью компенсации нарушений углеводного обмена и контролем уровня артериального давления. На стадии уремии больные нуждаются в гемодиализе или трансплантации почки.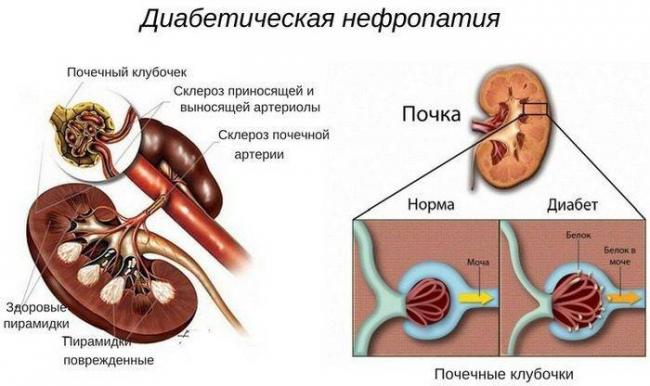
В индустриальных странах сахарным диабетом страдает до 5–10% населения. Исследователи отмечают тенденцию к повышению распространенности болезни. Одной из серьезных проблем считается диабетическая нефропатия, в финале приводящая к почечной недостаточности.
Поражение почек наблюдается в среднем у 40% пациентов. Нефропатия характерна для диабета любого типа. При этом у больных с 1 типом заболевания это осложнение является одной из главных причин ранней инвалидности и смертности.
Варианты диабетического поражения почек
Нефропатия при диабете – это целый комплекс изменений в артериях, клубочках, канальцевом аппарате, связанный с метаболическими нарушениями, изменениями гемодинамики, локальным повышением активности ренин-ангиотензиновой системы, генетическими факторами.
Распространенным вариантом диабетического поражения почек является гломерулосклероз. Он может быть диффузным, экссудативным, узелковым. Последняя форма специфична для сахарного диабета, обычно выявляется при 1 типе заболевания.
Помимо гломерулосклероза при диабетическом повреждении почек могут наблюдаться артериолосклероз, склероз почечной артерии, отложения липидов, полисахаридов, гликогена в области канальцев. Поиск вариантов патологии помогает в разработке эффективных методов профилактики и терапии.
Патогенез формирования диабетической нефропатии
Существует ряд теорий возникновения диабетического поражения почек. Наиболее изучены 3 теории, описывающие разные пусковые факторы развития патологии:
- повреждение структур почек вследствие метаболических сдвигов,
- негативное влияние гемодинамических нарушений,
- реализация генетической предрасположенности.
Хроническая гипергликемия приводит к гиперфильтрации и внутриклубочковой гипертензии. Давление в клубочках определяется несколькими факторами, в том числе разницей диаметров входящего и отводящего сосудов.
Первый примерно в 2 раза шире второго. Метаболические нарушения, в первую очередь повышенные концентрации сахара крови, вызывают приток жидкости в кровеносное русло, снижение эластичности сосудистой стенки и, как следствие, увеличение диаметра входящих артериол.
Высокий сахар крови ведет к дополнительному повреждению эндотелия сосудов свободными радикалами. При этом защитные белки подвергаются гликированию и теряют свои антиоксидантные свойства.
Еще один важный фактор возникновения диабетической нефропатии – чрезвычайно высокая активность ренин-ангиотензиновой системы в почечной ткани. Огромные концентрации ангиотензина 2 приводят к повышению давления в клубочках за счет спазма выносящей артериолы. Кроме того, вещество способствует склерозированию тканей и структур.
Генетическая предрасположенность определяет развитие начальных этапов болезни. Одни типы полиморфизма генов АПФ и NO-синтетазы предрасполагают к формированию патологии почек, а другие предохраняют от нее. На стадии протеинурии генетические факторы уже не имеют существенного значения. На первый план среди причин прогрессирования болезни и появления тяжелой почечной недостаточности выходит уровень контроля артериального давления.
Гипертензия непосредственно влияет на давление внутри клубочков, влияя на скорость фильтрации крови. В итоге через гломерулярный барьер проникают белки, липиды, форменные элементы крови. Длительное повышение давления в клубочках вызывает их деструкцию и склерозирование.
Формированию диабетической нефропатии способствует высокобелковая диета. Количество белка в рационе должно быть нормальным, а при развитии недостаточности его потребление необходимо снизить. Высокобелковая диета способствует усилению патологических процессов:
- росту давления и фильтрации в клубочках;
- протеинурии, скоплению белков и липидов в почечных структурах;
- возникновению ацидоза вследствие избытка азотистых шлаков;
- повышенной активации факторов роста и прогрессированию склеротических процессов.
Поиск и исследование механизмов прогрессирования патологии значительно повысили эффективность методов профилактики и терапии этого тяжелого осложнения диабета. Не так давно нефропатию диагностировали и начинали лечить лишь на стадии клинических проявлений.
В настоящее время серьезное внимание уделяется выявлению доклинических маркеров диабетического поражения почек. Одним из основных показателей начала функциональных и структурных повреждений клубочкового аппарата является микроальбуминурия.
Стадии диабетической нефропатии
На современном этапе выделяют 5 стадий развития болезни. Первые три отображают доклинические изменения морфологии и функционирования почек. Последние две стадии соответствуют выраженным клиническим проявлениям диабетической патологии.
Стадии нефропатии:
- На первой стадии наблюдается острая гипертрофия и гиперфункция клубочков. При тщательном обследовании можно выявить повышение кровотока и скорости клубочковой фильтрации. Эти изменения при адекватном лечении диабета полностью обратимы.
- Для второй стадии – нормоальбуминурической, характерно появление начальных структурных повреждений артерий и базальных мембран клубочков. Экскреция альбуминов в пределах нормы, но постепенно нарастает, увеличиваясь примерно на 20% ежегодно.
- На третьей стадии – начинающейся, появляется микроальбуминурия. Для нее характерно повышенное содержание альбуминов в суточной моче (30–300 мг). Помимо морфологических изменений клубочков на этой стадии специальные методы исследования могут показать повреждение канальцевых структур.
- Для четвертой стадии характерна выраженная нефропатия. Клинически она проявляется протеинурией, гипертензией, отеками. В крови выявляется анемия, связанная с недостатком эритропоэтина.
- Пятая стадия – уремическая. Почечная недостаточность характеризуется снижением клубочковой фильтрации. Появляются симптомы интоксикации из-за скопления продуктов обмена в крови. Развивается примерно через 20 лет от дебюта заболевания или спустя 5–7 лет от начала протеинурии.
На первых трех стадиях можно добиться восстановления плазмотока и нормализации проницаемости сосудов клубочков. Для этого следует поддерживать в норме сахар крови и системное давление. Повышенная проницаемость для альбуминов связана также с ангиопатией и повышенным холестерином крови.
Клиника нефропатии
Особенностью первых трех доклинических стадий заболевания является отсутствие жалоб и каких-либо клинических проявлений болезни. Обычные исследования также могут не показать структурных и функциональных изменений в почках на этом этапе болезни. Показатели креатинина, мочевины крови остаются в пределах нормы. Поиск микроальбуминурии требует использования специальных методик проведения анализа.
Клинические симптомы появляются на стадии выраженной нефропатии. К ним относятся:
- Протеинурия (выделение белка свыше 500 мг за сутки). Осадок мочи обычно не меняется.
- Отеки, появляющиеся вначале на лице и голенях, впоследствии распространяющиеся на другие участки и полости тела. Жидкость может накапливаться в брюшной, плевральной, перикардиальной полостях. Отеки устойчивы к терапии диуретиками.
- Повышенное артериальное давление.
- Скорость клубочковой фильтрации начинает снижаться, уменьшается почечный плазмоток.
- Повышенный уровень креатинина, мочевины крови. Начало и прогрессирование почечной недостаточности.
- Слабость, одышка при скоплении жидкости в полости плевры, присоединение или усиление сердечной недостаточности.
- При диабете нефропатия обычно сопровождается признаками полинейропатии, ретинопатии, ишемической болезни сердца.
- Анемия смешанного генеза.
При наступлении уремической стадии болезни наблюдается нарастание симптомов почечной недостаточности: прогрессирует артериальная гипертензия, отечный синдром усиливается вплоть до анасарки, беспокоит одышка, учащенное сердцебиение, может развиться отек легких. Для этого этапа характерно еще большее снижение уровня гемоглобина крови.
Уремия сопровождается скоплением токсических соединений в крови. На фоне выраженной интоксикации возникают зуд, появляется сухость и дряблость кожи, запах аммиака изо рта, рвота, развивается энцефалопатия. В тяжелых случаях выявляют шум трения перикарда. Определение клубочковой фильтрации показывает значительное снижение показателя – менее 10 мл/мин.
Диагностика нефропатии
Для выявления начальных этапов патологии почек определяют скорость клубочковой фильтрации и наличие микроальбуминурии. Скрининг должен проводиться не реже раза в год. Поиск минимальных изменений функционирования почек при диабете необходим для своевременного оказания помощи пациентам и предотвращения прогрессирования болезни.
Существует несколько методов определения суточной экскреции альбуминов: анализ уровня белка в моче, собранной за сутки, за ночь или же в утренней порции мочи. В утренней моче подсчитывают отношение концентрации альбумина к содержанию креатинина. Такая методика более удобна и показывает довольно точные результаты, поскольку рассчитываемое соотношение коррелирует с уровнем экскреции белков в течение суток.
Скорость фильтрации в клубочках определяют по специальным формулам. Для расчета параметра пользуются значениями креатинина крови или клиренсом экзогенных препаратов. Фильтрационная функция почек показывает стадию диабетической нефропатии. На начальных этапах показатель возрастает в 2 и более раз – до 300 мл/мин. Развитие почечной недостаточности приводит к снижению скорости. В уремическую стадию параметр падает значительно ниже нормального уровня (7–10 мл в минуту и меньше).
Анализ мочи включает обязательное определение количества форменных элементов крови. В ходе диагностики необходимо исключить нефрит другого происхождения. Патология почек может быть вызвана воспалительными или аутоиммунными причинами. В спорных ситуациях может понадобиться чрескожная биопсия. Выявленные в биоптате патологические изменения должны показать характер имеющегося поражения почек.
Кроме того, при диабетической нефропатии анализируют уровни креатинина, мочевины крови. Канальцевые повреждения при диабете может показать определение активности органоспецифических ферментов.
На данный момент продолжается поиск новых эффективных методов диагностики ранних этапов поражения почек при диабете. Одной из перспективных методик является выявление генетической предрасположенности к патологии.
Лечение нефропатии при диабете
Основной задачей лечения диабетической патологии почек является поддержание нормальных уровней сахара крови и гликозилированного гемоглобина. Это достигается правильным подбором дозы и режима введения инсулина при первом типе диабета. Адекватность инсулинотерапии контролируется определением уровня гликозилированного гемоглобина, который должен быть не более 7%. При втором типе диабета, если показатели не соответствуют целевым, к терапии пероральными сахароснижающими средствами добавляют инсулинотерапию.
Ингибиторы ангиотензинпревращающего фермента показаны не только при гипертензии, но и при нормальном давлении. В последнем случае назначают низкую дозу препарата. За счет терапии удается нормализовать показатель и устранить негативное влияние активации ренин-ангиотензиновой системы. Результатом будет замедление прогрессирования диабетического поражения почек.
Давление необходимо поддерживать на нормальном уровне, не более 130/85 мм рт. ст. В комплексную терапию следует включить мочегонные препараты. При необходимости врач проводит поиск оптимальной схемы лечения гипертензии, позволяющей достигнуть целевых значений.
Для нормализации липидного состава крови назначают диету, рекомендуют увеличить физические нагрузки, отказаться от вредных привычек. Если модификация образа жизни не нормализует показатели холестерина и липопротеидов, назначают статины или фибраты.
При развитии уремии в комплекс мероприятий включают симптоматическую терапию: нормализацию электролитного баланса, дезинтоксикационную терапию. Повышение креатинина крови выше 500 мкмоль/л – показание для гемодиализа и поиска альтернативных методов решения проблемы, в частности, трансплантации почки.
Поиск новых препаратов, обладающих способностью уменьшить повреждение тканевых структур почек, продолжается. Проводятся исследования эффективности применения таких лекарственных средств, как Вессел Дуэ Ф, аминогуанидина.
Профилактика диабетической почечной патологии
Оптимальная компенсация сахарного диабета – не только лежит основа терапии на любой стадии болезни, но и главный способ профилактики диабетической нефропатии. Вторым важным условием предупреждения прогрессирования патологии является нормализация уровня артериального давления.
Первичная профилактика
Профилактика нефропатии должна начинаться с общих мер, таких как активный здоровый образ жизни, правильный режим дня, процедуры закаливания, профилактика инфекций. Рекомендуется избегать вредных привычек, в частности, курения, употребления алкоголя и других.
Целью профилактики является предотвращение микроальбуминурии. Помимо компенсации диабета и поддержания оптимального уровня кровяного давления, внимание следует уделить коррекции липидного состава крови, соблюдению диетических рекомендаций, режима питания и физических нагрузок.
Вторичная профилактика
По мере прогрессирования заболевания пациенту необходимо строгое соблюдение диеты с ограничением приема не только углеводов, но и животных жиров, холестерина. Рацион не должен содержать большого количества белка, а при наличии симптомов снижения скорости клубочковой фильтрации употребление белковой пищи следует ограничить (под врачебным контролем). Объем выпиваемой жидкости уменьшают при появлении отеков. Ограничение соли необходимо с самого начала развития гипертензии.
Следует строго контролировать показатели сахара крови и артериального давления, не допуская их повышения. Для нормализации гемодинамики почек показано назначение блокаторов ренин-ангиотензиновой системы.
Мы стараемся дать максимально актуальную и полезную информацию для вас и вашего здоровья. Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Мы не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте farmamir.ruПоследнее изменение: 2019-09-112017-09-25 Автор поста: admin. Рубрика Осложнения при диабете
Диабетическая нефропатия (ДН) – отягощающий момент течения сахарного диабета и одна из ведущих причин инвалидности и смертности.
Частота развития данного состояния 40-50% при сахарном диабете 1-го типа и 15-30% при 2-м типе.
Этиология и патогенез
Возможные причины развития:
- Метаболические: гипергликемия;
- Гемодинамические: системная артериальная гипертензия, гиперфильтрация;
- Структурно-функциональные: утолщение и соответственно морфологические нарушения структур базальной мембраны, сдвиг электрохимического градиента базальной мембраны.
Выделяют 4 стадии ДН
- Доклиническая (симптоматическая стадия явны лишь ранние ренографические изменения)
- Стадия – пренефротическая, характеризуется транзиторной альбинурией, повышением клубочковой фильтрации.
- Нефротическая стадия, которая проявляется стойкой артериальной гипертензией, микрогематурией, снижением фильтрующей способности почек, отечностью.
- Нефросклеротическая стадия, характеризуется стойкой артериальной гипертензией, анемией, азотемией, значительным снижением концентрационной и фильтрующей функций почек, отечностью, развитием хронической почечной недостаточностью.
Читайте также: Сахарный диабет в пожилом возрасте
Стоит отметить, что первые три стадии ДН являются трудно диагностируемыми при общих схемах обследования. Не стоит забывать, что именно они являются обратимыми и поддающимися успешному лечению если таковое назначено верно и вовремя.
Обширный гломерулосклероз и мезангиальная экспансия – характерные признаки ДН при СД 1-го типа.
При СД 2-го типа наблюдается три основных варианта нарушений структуры и функций почек: классический гломерулосклероз, хронические, неспецифические для сахарного диабета заболевания почек и их комбинации.
Диагностика
Начальная диабетическая нефропатия часто характеризуется повышением артериального давления, однако, без развития гипертонической болезни, нарушением липидного обмена (повышение в сыворотке крови уровня холестерина, триглециридов и апопротеинга В). Скорость клубочковой фильтрации часто угнетается, в случае приближения показателей альбумина до 200мкг/сек (300мг в сутки).
Читайте также: Сахарный диабет при беременности
Наличие и прогессирование микроальбуминурии при сахарном диабете 1-го и 2-го типов являютеся присоединение персистальной протеинурии, возможной преждевременной смерти больных в следствии сердечнососудистых заболеваний.
Существуют различные методики экспресс-диагностики микроальбинурии – тест-полоски для мочи, специальные таблетки и др. с помощью которых можно на протяжении 5 минут достаточно точно определить в моче микро концентрацию альбумина. Следующим ранним маркером ДН является нарушение внутри почечной гемодинамики (гипперфильтрация, гиперффузия почек, внутриклубочковая гипертензия). Так же с целью диагностики ранней ДН проводят пробу с индометацином (метод Реберга-Тареева), определяя уровень креатинина в моче. На поздних стадиях ДН лабораторными критериями является протеинурия и как следствие артериальная гипертензия, гипоальбунемия, гиперхолестеринемия, отечность.
Читайте также: Гипогликемия — что делать?
Лечение
Основные принципы лечения больных сахарным диабетом с ДН направлены:
-рациональное питание;
– нормализация массы тела;
– ограничение и полное исключение курения;
– сокращение употребления соли;
– ограничение употребления алкоголя;
– исключение или ограничение употребления продуктов содержащих кофеин;
– антигипертензивная терапия.
Диабетическая нефропатия. Лечение -видео
Поделиться «Диабетическая нефропатия – этиология и патогенез, стадии, диагностика…»
Используемые источники:
- https://medbe.ru/materials/sakharnyy-diabet/diabeticheskaya-nefropatiya/
- https://ilive.com.ua/health/prichiny-i-patogenez-diabeticheskoy-nefropatii_87632i15952.html
- https://medstrana.com/articles/2192/
- https://farmamir.ru/saxarnyj-diabet/oslozhneniya-pri-diabete/diabeticheskaya-nefropatiya/
- https://diabetis.info/diabeticheskaya-nefropatiya-etiologiya-i-patogenez-stadii-diagnostika/








