07 Августа в 11:21 —> 8688Инфекционно-воспалительный процесс в стенке мочевого пузыря (преимущественно в слизистой оболочке) — одно из наиболее частых урологических заболеваний. Цистит относится к полиэтиологическому заболеванию, к которому предрасполагают многочисленные факторы. Возбудителями цистита обычно являются кишечная палочка, стафилококк, протей, стрептококк и др. При цистите, развившемся после различных оперативных или инструментальных вмешательств, катетеризации мочевого пузыря, возбудителями, как правило, являются грамотрицательные микроорганизмы. Помимо бактериальных возбудителей, в этиологии цистита играют роль микоплазмы, вирусы, хламидии, трихомонады, грибы рода Candida. Цистит значительно чаще наблюдается у женщин, что связано с распространением инфекции восходящим путем по просвету мочеиспускательного канала вследствие его анатомических особенностей. У девочек цистит диагностируется в 3 раза чаще, чем у мальчиков, и обнаруживается главным образом в возрасте от 4 до 12 лет, реже — от 1 года до 3 лет и от 13 до 15 лет, крайне редко — у новорожденных и грудных детей. Важную роль в развитии цистита у девочек и женщин играют анатомо-топографические особенности мочеполового тракта: короткая уретра, близкое анатомическое расположение влагалища и ануса к наружному отверстию мочеиспускательного канала. Эти особенности создают благоприятные условия для локализации постоянно вегетирующей микрофлоры и распространения ее из этих органов в просвет уретры и мочевой пузырь. У мужчин цистит бывает значительно реже, инфицирование мочевого пузыря может наблюдаться при воспалительных процессах в предстательной железе, семенных пузырьках, придатках яичка и мочеиспускательном канале. Нередко мочевой пузырь инфицируется при его катетеризации с целью получения мочи для исследования или при инструментальных урологических обследованиях. Особенно опасна катетеризация мочевого пузыря у беременных и у женщин в ближайшем послеродовом периоде, когда имеется снижение тонуса мочевых путей, а у мужчин — при доброкачественной гиперплазии (аденоме) предстательной железы, которая нередко сопровождается хронической задержкой мочи.
Патогенез
Микроорганизмы могут проникнуть в мочевой пузырь различными путями: восходящим — из мочеиспускательного канала (уретральный), нисходящим — из почки, лимфогенным — из соседних тазовых органов, гематогенным — из отдаленных очагов и непосредственным (прямым). Восходящий путь проникновения инфекции в мочевой пузырь по мочеиспускательному каналу встречается наиболее часто. Нисходящий путь проникновения инфекции в мочевой пузырь обычно отмечается при воспалительном процессе в почках (хронический пиелонефрит, пионефроз). Цистит при длительно существующем хроническом пиелонефрите наблюдается сравнительно редко, главным образом у больных, у которых он протекает в активной фазе, т.е. сопровождается значительной бактериурией. Гематогенный путь инфицирования мочевого пузыря встречается редко, его устанавливают при возникновении цистита вскоре после инфекционных заболеваний или при наличии отдаленного гнойного очага в организме. У женщин существует прямая лимфатическая связь между мочевым пузырем и полевыми органами, поэтому при воспалительном процессе в последних (сальпингоофорит, эндометрит, параметрит и др.) инфекция может проникать в мочевой пузырь лимфогенно. Этот путь также возможен при дефлорации (дефлорационный цистит). Прямое попадание микроорганизмов в мочевой пузырь наблюдается при вскрытии в него гнойников из близлежащих органов (аппедикулярный инфильтрат, параметрит, абсцесс предстательной железы). У девочек первых 1,5—2 лет жизни частота циститов связана с попаданием мочи во влагалище при мочеиспускании, возникновением вульвовагинита с последующим восходящим инфицированием мочевого пузыря. Большая распространенность вульвита и вульвовагинита у девочек объясняется недостаточностью выработки гормона эстрогена, вследствие чего во влагалище развивается кокковая флора. К 11—13 годам (пубертатный период) количество эстрогена увеличивается, кокковая флора сменяется на бациллярную. С наступлением половой зрелости устанавливается кислая реакция влагалищного секрета вследствие образования молочной кислоты. Количество эстрогенов влияет и на развитие дистального отдела уретры: у новорожденных девочек диаметр дистального отдела уретры превышает таковой у школьниц, что обусловлено влиянием материнских гормонов (эстрогенов), передающихся через плаценту. У девочек частые обострения хронического цистита нередко приводят к возникновению уретровагинального рефлюкса, возникающего вследствие рубцевания и уменьшения в объеме задней стенки уретры. В этих условиях создается замкнутый круг — хронический воспалительный процесс во влагалище, мочеиспускательном канале и мочевом пузыре, лечение которого должно быть комплексным. Занос инфекции в мочевой пузырь происходит за счет турбулентного потока мочи во время мочеиспускания. Цистит возможен у детей грудного возраста. Цистит сопровождает самые разнообразные патологические состояния мочевых путей и половых органов и может явиться первым клиническим проявлением пиелонефрита, мочекаменной болезни и других урологических заболеваний. Хронический цистит может стать причиной развития воспалительного процесса в почках. Этому способствуют недостаточность замыкательного аппарата мочеточников, их отверстий и возникающие при этом везикоуретральные и уретероренальные рефлюксы, создающие условия для проникновения инфекции в почки. Поступление инфицированной мочи из мочевого пузыря в мочеточники и почки способствует развитию в них гнойно-воспалительного процесса. Для возникновения цистита у детей, помимо проникновения бактерий в мочевой пузырь, необходимо наличие комплекса других причин, среди которых наиболее часто ведущую роль играют вирусные заболевания, способствующие поражению токсинами сосудистой системы мочевого пузыря и его иннервации. Доказано, что слизистая оболочка мочевого пузыря обладает значительной устойчивостью к инфекции, поэтому для возникновения цистита, помимо наличия патогенной микрофлоры, необходимы дополнительные предрасполагающие факторы. Наиболее существенными из них являются нарушение кровообращения в стенке мочевого пузыря и малом тазу, нарушение опорожнения мочевого пузыря, снижение сопротивляемости организма инфекции (гиповитаминоз, переохлаждение, переутомление и др.), неблагоприятное воздействие на стенку мочевого пузыря химических веществ и ядов, выделяющихся с мочой, а также радиационной терапии. В развитии цистита играет роль такой механизм, как адгезия (прилипание) некоторых видов микроорганизмов к эпителию мочевого пузыря. Циститы классифицируются по стадии (острый, хронический), течению (первичный, вторичный), этиологии и патогенезу (инфекционный, химический, лучевой, аллергический и др.), по локализации и распространенности воспалительного процесса (очаговый, диффузный, шеечный тригонит — воспаление зоны мочепузырного треугольника), по характеру морфологических изменений (катаральный, геморрагический, язвенный, гангренозный, интерстициальный и др.). Принципиально важно различать первичный и вторичный цистит, так как лечение их имеет существенные отличия. У девочек в подавляющем большинстве случаев циститы являются первичными, у мальчиков — вторичными (вследствие аномалий пузырно-уретрального сегмента, на фоне нейрогенного мочевого пузыря, дивертикула мочевого пузыря). В отдельных случаях установить первопричину развития хронического цистита у девочек не представляется возможным: хронический пиелонефрит с последующим развитием цистита или первичный хронический цистит с нарушением функции устьев мочеточника, возникновением пузырно-мочеточникового рефлюкса и хронического пиелонефрита.
Патологическая анатомия
Наблюдаются различные формы воспалительного процесса — от поверхностных очаговых изменений слизистой оболочки до поражения всех слоев пузырной стенки, иногда с отторжением участка стенки пузыря. При остром катаральном цистите слизистая оболочка мочевого пузыря становится отечной, гиперемированной, в ней определяются клеточные лейкоцитарные инфильтраты, но эпителиальный покров еще не изменен. Если же воспаление затягивается, то процесс распространяется на подслизистый слой, где возникает гнойная инфильтрация с отеком и утолщением подслизистой, слущиванием эпителия. При тяжелом цистите гнойно-воспалительный процесс захватывает мышечный слой с появлением участков изъязвления слизистой оболочки мочевого пузыря, покрытых некротическими фиброзными пленками. При тяжелых, затяжных формах цистита в некоторых случаях происходит некроз и отторжение части стенки мочевого пузыря. Для хронического цистита характерно глубокое поражение стенки мочевого пузыря с разрастанием соединительной ткани. Слизистая оболочка разрыхляется, появляются легкокровоточащие грануляции, а иногда — кистозные образования. В ряде случаев возникают участки некроза с полипозными разрастаниями. При интерстициальном цистите развивается сморщивание мочевого пузыря вследствие фиброза всех его слоев.Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. и др.УрологияПохожие статьи
- 08 Августа в 13:36 22505—> Этиология и патогенез мочекаменной болезни
Мочекаменная болезнь — это заболевание обмена веществ, вызванное различными эндогенными и/или экзогенными причинами, включая наследственный характер, и характеризующееся наличием камня(ей) в почках и мочевых путях.
Урологические заболевания
- 06 Августа в 12:38 14916—> Бактериемический (эндотоксический) шок
Бактериемический (эндотоксический) шок у урологических больных является одним из наиболее тяжелых осложнений воспалительных заболеваний и сопровождается высокой летальностью (30—70%). Вызывается он эндотоксинами как грамположительных, так и грамотрицательных микроорганизмов, но при втором виде…
Урологические заболевания
КатегорииВидеоматериалы —> Новости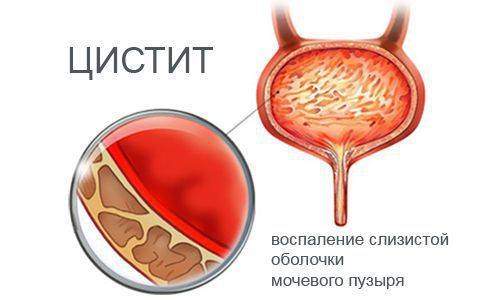
К возникновению цистита приводит целый ряд причин:
- переохлаждение;
- погрешности в диете (употребление острой пищи, алкогольных напитков);
- заболевания желудочно-кишечного тракта, приводящие к нерегулярному стулу или диарее;
- половые акты, в особенности после длительного полового воздержания;
- снижение иммунных сил организма при интенсивных физических, умственных и эмоциональных нагрузках;
- гинекологические заболевания.
Ведущую роль в развитии острого цистита в большинстве случаев играет переохлаждение и гормональные нарушения в постменопаузе.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы цистита
Симптоматика цистита многообразна:
- частое болезненное мочеиспускание;
- чувство неполного опорожнения мочевого пузыря;
- боль в нижних отделах живота;
- иногда воспаление мочевого пузыря сопровождается появлением крови в моче;
- постоянные мучительные позывы к мочеиспусканию.
При воспалении мочевого пузыря болевой синдром преобладает в конце акта мочеиспускания, когда мочевой пузырь практически полностью опорожнен. Цистит имеет некоторое сходство с целым рядом урологических заболеваний, например, таких, как нейрогенная дисфункция мочевого пузыря, уретрит, простатит, опухолевые процессы в мочевом пузыре и малом тазу, гинекологическими заболеваниями, конкрементами мочевого пузыря при мочекаменной болезни, синдромом хронической тазовой боли. В этом случае необходима дифференциальная диагностика. При длительно текущем сахарном диабете может развиваться нейрогенный мочевой пузырь с преобладанием расстройств мочеиспускания, что является значительным осложняющим фактором. Характерным отличием цистита от нейрогенного мочевого пузыря является наличие болевого синдрома.[6]
Патогенез цистита
Наиболее частые возбудители воспаления мочевого пузыря — кишечная палочка (Escherichia coli), 70-95%,[2] клебсиелла (Klebsiella), несколько видов стафилококка (Staphylococcus), стрептококк (Streptococcus), энтерококк (Enterococcus) и другие бактерии. Немаловажную роль в развитии цистита имеют и инфекции, передающиеся половым путем: трихомонада (Trichomonas vaginalis), гонорея (Neisseria gonorrhoeae), хламидия трахоматис (Chlamydia trachomatis), уреаплазмы уреалитикум и парвум (Ureaplasma urealyticum/parvum), микоплазмы гениталиум и хоминис (Mycoplasma genitalium/hominis), грибы рода Candida (в частности, Candida albicans).[8]
На данный момент выделяют следующие основные этапы в патогенезе заболевания:
- восходящий путь инфицирования — когда возбудитель проникает в мочевой пузырь через мочеиспускательный канал;
- нисходящий путь инфицирования — когда возбудитель проникает из почек через мочеточники в полость мочевого пузыря;
- лимфогенный — когда возбудитель инфекции проникает из рядом расположенных органов малого таза;
- гематогенный — когда возбудитель проникает в полость мочевого пузыря путем переноса током крови из очага воспаления, который располагается в других органах и тканях.
Если у человека хороший иммунитет, то его организм сам в состоянии справиться с рядом условно-патогенных инфекций еще до того, как появятся симптомы цистита, и размножение бактерий останавливается. В многочисленных исследованиях доказано, что слизистая оболочка мочевого пузыря имеет способность самостоятельно сопротивляться значительному количеству бактерий, поэтому для развития цистита недостаточно только наличия бактериального агента, но нужен еще целый ряд сопутствующих факторов для развития воспалительного процесса.[3] В первую очередь — ухудшение кровообращения в органах малого таза и идущие параллельно воспалительные процессы гинекологического и гастроэнтерологического характера. Устранение этих проблем зачастую играет ключевую роль при лечении хронического цистита, сопровождающегося частыми и мучительными обострениями.[7]
Классификация и стадии развития цистита
Выделяют две основные формы цистита, которые связаны со стадией заболевания:
- острый
- хронический
Кроме того, принципиально важное значение имеет вопрос: является ли цистит самостоятельным заболеванием (первичный цистит) или осложнением какого-либо другого заболевания (вторичный цистит). Примером первичного цистита служит возникновение воспаления слизистой оболочки мочевого пузыря после переохлаждения, примером вторичного цистита — возникновение воспаления вследствие того, что в полости мочевого пузыря находится камень.[4]
Значительно реже урологами используются классификации, отражающие восходящий или нисходящий путь инфицирования; характер патологических изменений в стенке мочевого пузыря (интерстициальный, катаральный, геморрагический, язвенный, гангренозный).
С учетом этиологических и патогенетических факторов выделяют:
- постлучевой;
- алиментарный;
- обменный;
- аллергический.[6]
Осложнения цистита
Существует ряд достаточно серьезных осложнений, связанных с таким распространенным и, на первый взгляд, «безобидным» заболеванием, как цистит. При отсутствии своевременного обращения к врачу-урологу, при проведении самостоятельного лечения с использованием советов друзей и знакомых, средств массовой информации, нередко наблюдается восходящий путь распространения воспаления с мочевого пузыря на почки. Такой процесс называется восходящим пиелонефритом, который требует незамедлительного лечения и в некоторых случаях — даже госпитализации пациента в урологическое отделение на стационарное лечение. Другим осложнением цистита, которое тоже встречается довольно часто, является переход острой формы воспалительного процесса в хроническую, сопровождающуюся частыми эпизодами обострений даже после незначительных погрешностей в диете, употреблении малых доз алкоголя или малейшего переохлаждения.
Диагностика цистита
1. Основная задача первичного приема уролога — тщательный сбор анамнеза заболевания. Врач подробно выясняет характер болевого синдрома, его продолжительность, преобладает боль в начале или конце мочеиспускания или вообще не связана с процессом мочеиспускания. Важно выяснить частоту мочеиспусканий, приблизительный объем, присутствуют ли эпизоды недержания или неудержания мочи, повышение температуры тела, появление крови при мочеиспускании. Нередко пациенты самостоятельно могут связать появление жалоб с теми или иными провоцирующими факторами, такими, как переохлаждение, употребление острой пищи или алкоголя, половой акт, отсутствие по каким-либо причинам возможности вовремя сходить в туалет, проведение химио- и лучевой терапии по поводу онкологического процесса другой локализации. Все эти нюансы уже на первом визите помогают доктору провести дифференциальную диагностику между рядом урологических заболеваний (простатит, уретрит, мочекаменная болезнь, опухоль мочевого пузыря и другими).[5]
2. Фундаментальное лабораторное обследование предполагает общий анализ крови и общий анализ мочи. Помимо этого, важную диагностическую ценность имеет ультразвуковое исследование почек и мочевого пузыря. УЗИ проводится при наполненном мочевом пузыре. Частыми признаками воспаления мочевого пузыря являются утолщение стенки мочевого пузыря и наличие гиперэхогенной взвеси в его полости. Кроме того, при проведении ультразвукового исследования мочевыделительной системы могут быть выявлены камни в почках или мочевого пузыре, опухолевые процессы, кисты, аномалии строения и другие заболевания.
3. При наличии нескольких эпизодов острого цистита за год, а также при всех формах хронического цистита показано проведение более углубленного обследования. В первую очередь, это бактериологическое исследование мочи с проведением чувствительности к антибактериальным препаратам. Этот анализ покажет количество бактерий в мочевыделительной системе, их «принадлежность» и самое главное — ту группу антибиотиков, которые будут наиболее эффективны в конкретном случае обращения.[11] При хроническом течении цистита проводится анализ биохимии крови, иногда требуется проведение цистоскопии, это инвазивный метод исследования слизистой мочевого пузыря, при котором наиболее четко виден характер воспаления, расположение и степень выраженности процесса. Важная задача для успешного лечения пациента, страдающего хроническим циститом, заключается в комплексном обследовании. Очень часто бывает, что проблемы с мочеиспусканием являются следствием болезней желудочно-кишечного тракта, гинекологических и неврологических заболеваний, при устранении которых можно получить значительное снижение или полное отсутствие дальнейших обострений цистита.
Лечение цистита
Лечение всех форм цистита должно быть своевременным, комплексным, с учетом особенностей течения заболевания и степенью выраженности симптоматики и изменений в результатах обследования. Основной группой препаратов, назначаемых урологом при лечении, являются антибактериальные препараты. Кратность и продолжительность приема тех или иных препаратов определяет врач. Существует много научных статей, посвященных антибиотикорезистентности (устойчивости бактерий к препаратам) в различных регионах России, поэтому единого «шаблона» лечения цистита для всех пациентов нет. К каждому конкретному случаю необходимо подходить индивидуально, руководствуясь полученными результатами комплексного обследования. Более того, препарат, давший отличный результат при лечении активной фазы хронического цистита 6 месяцев или год назад и принимавшийся неоднократно, может оказаться малоэффективным в случае нового обострения, так как бактерия, вызывающая воспаления, смогла «адаптироваться» к препарату.[10] Поэтому проведение бактериологического исследования мочи с определением чувствительности к антибактериальным препаратам имеет значительную диагностическую ценность для успешного лечения.
Совместно с антибиотиками часто назначаются урологами и другие группы препаратов:
- нестероидные противовоспалительные препараты, дающие дополнительный обезболивающий эффект;
- растительные препараты, также обладающие противовоспалительным и мочегонным эффектом;
- спазмолитические препараты и анальгетики;
- физиотерапевтические процедуры.
Прогноз. Профилактика
При соблюдении всех врачебных рекомендаций и правильном приеме препаратов прогноз выздоровления пациента с острой формой цистита благоприятный. Ни в коем случае не стоит прекращать лечение через несколько дней, даже если больной почувствовал облегчение и считает, что наступило клиническое выздоровление и самочувствие стало прекрасным. Назначенный курс лечения должен быть пройден до конца, иначе высока вероятность перехода острого воспаления в хроническую форму.
Лечение хронического цистита представляет собой более сложную задачу. Для получения благоприятного результата необходимо устранение провоцирующих обострение факторов: подавление воспалительных процессов в других органах и системах, иммуностимуляция, диета с ограничением острой пищи и алкоголя, профилактический прием фитопрепаратов, обладающих противовоспалительным и диуретическим эффектом, соблюдение правильного режима труда и отдыха, своевременное опорожнение мочевого пузыря, воздержание от половых контактов после достижения стадии ремиссии на несколько недель, увеличение физической активности, если работа или образ жизни отличаются малоподвижностью, кроме того, следует избегать переохлаждений, сквозняков, не менее чем на 1 месяц воздержаться от посещения бассейна и сауны.
Список литературы
Определение болезни. Причины заболеванияСимптомы циститаПатогенез циститаКлассификация и стадии развития циститаОсложнения циститаДиагностика циститаЛечение циститаПрогноз. ПрофилактикаИсточникиРубрика: Лечение и профилактика болезней
 Цистит (Cystitis) -поверхностное или глубокое воспаление слизистой оболочки мочевого пузыря. По течению различают цистит острый и хронический, по характеру воспаления – катаральный, гнойный, дифтеритический и флегмонозный. Цистит наиболее часто бывает у плотоядных (собак, лисиц) и крупного рогатого скота и реже у других видов животных.
Цистит (Cystitis) -поверхностное или глубокое воспаление слизистой оболочки мочевого пузыря. По течению различают цистит острый и хронический, по характеру воспаления – катаральный, гнойный, дифтеритический и флегмонозный. Цистит наиболее часто бывает у плотоядных (собак, лисиц) и крупного рогатого скота и реже у других видов животных.
Этиология. Цистит у животных развивается в результате проникновения инфекционных микроорганизмов (стафилококков, стрептококков, микоплазм, хламидий и др.) в полость мочевого пузыря. Микроорганизмы в мочевой пузырь попадают гематогенно или лимфогенно со стороны почек или через мочеиспускательный канал. У самок патогенные микроорганизмы в мочевой пузырь обычно заносятся со стороны инфицированного влагалища при вагинитах, эндометритах, травмах родовых путей. В отдельных случаях цистит у животных бывает в результате нарушения правил асептики и антисептики при проведении катеризации мочевого пузыря загрязненными катетерами.
Развитию цистита у животных способствуют предрасполагающие факторы: травмы, задержка мочи, пассивная гиперемия стенок мочевого пузыря, раздражение мочевого пузыря лекарственными веществами.
Патогенез. Образующиеся воспаленными стенками мочевого пузыря продукты (экссудат), перемешиваясь с имеющейся в мочевом пузыре мочой, приводит к ее изменению сопровождающемуся появлением в моче гноя, эритроцитов и эпителия мочевого пузыря. Такая моча в мочевом пузыре быстро загнивает. В результате появляющихся сильных раздражений со стороны слизистой оболочки мочевого пузыря у больного животного наступают рефлекторные частые его сокращения, приводящие к учащенному мочеиспусканию.
Одновременно при сильных раздражениях слизистой мочевого пузыря происходит рефлекторное нарушение секреторной деятельности желудка, сопровождающееся понижением количества желудочного сока, происходит уменьшение количества свободной соляной кислоты, в результате такой желудочный сок хуже переваривает поступающую в желудок пищу. Наступившие в организме данные патологические изменения держатся длительное время, сохраняясь еще 7-10 дней после полного клинического выздоровления больного животного.
Продукты воспаления всасываясь, вызывают в организме нарушение обменных процессов, вследствие чего организм больного животного реагирует повышением температуры тела, при исследовании периферической крови в лейкоформуле устанавливаем лейкоцитоз, увеличение количества нейтрофилов.
Клиническая картина. Цистит у животных может протекать в острой и хронической форме. Острый цистит у животных начинается снижением аппетита, наступающего угнетения и повышения температуры тела. После этого начинают появляться симптомы характерные для воспаления мочевого пузыря – частое и болезненное мочеиспускание. Больное животное особенно в конце мочеиспускания беспокоится и стонет. Приступообразные боли у больного животного возникают в результате спазма сфинктера мочевого пузыря, а также припухания слизистой оболочки его выводящей части.
У больного циститом животного позывы к мочеиспусканию повторяются через небольшие промежутки времени, при этом каждый раз отмечаем выделение животным небольшого количества мочи. При проведении ректального исследования мочевого пузыря у крупных животных (коров, лошадей) или при пальпации мочевого пузыря через брюшную стенку у мелких животных (овец, коз, свиней, собак, кошек) отмечаем его болезненность. Мочевой пузырь при исследовании часто бывает пустым. Если у больного животного не поражены почки, общее количество выводимой за сутки мочи не уменьшается. Моча от больного животного часто имеет аммиачный запах, в ней содержится много слизи и небольшое количество белка. При микроскопии мочевого осадка в ней находим большое количество лейкоцитов, микроорганизмов, эпителий мочевого пузыря и немного эритроцитов; при аммиачном брожении кристаллы триппельфосфата или мочекислого аммония.
Если воспаление в мочевом пузыре имеет гнойный характер, то моча содержит гной, при геморрагическом — находим кровь, если в мочевом пузыре происходит язвенный распад слизистой оболочки то при осмотре такой мочи в ней находим кусочки некротизированной ткани, а от мочи исходит неприятный трупный запах.
Хроническая форма цистита у больного животного сопровождается теми же симптомами, что и при остром цистите, с той разницей, что боли и частые позывы к мочеиспусканию не так частые. При исследование содержимого мочевого пузыря в нем находим сильное аммиачное брожение.
Течение. При своевременном лечении острые формы цистита быстро ликвидируются и животное выздоравливает. Если с лечением острого цистита владелец животного запоздал, то он переходит в хроническую форму. При язвенном и некротическом процессе в мочевом пузыре у животного могут возникнуть осложнения в виде мочевых камней, перитонита, паралича мочевого пузыря, нефрита и пиелита.
Прогноз при легком течении цистита благоприятный, при возникновении осложнений – осторожный.
Патологоанатомические изменения. При остром цистите стенка мочевого пузыря припухшая, слизистая оболочка покрасневшая, покрыта слизью и гноем, при геморрагическом цистите – в слизистой оболочке находим точечные кровоизлияния. При сильном воспалении мочевого пузыря на его слизистой оболочке находим желтовато-серые пленки фибрина, дифтиритические наложения грязно-серого цвета, в отдельных случаях находим некроз эпителия мочевого пузыря и глубоколежащих его слоев. В тех местах, где эпителий отсутствует — эрозии и язвы. Такие язвы покрыты вязкой слизью с гноем. При хроническом цистите слизистая оболочка мочевого пузыря сморщена, стенка мочевого пузыря гипертрофирована. В отдельных местах на слизистой оболочке находим разрастание кровоточащих грануляций. У отдельных животных гнойный воспалительный процесс может захватить все стенки мочевого пузыря с образованием отдельных гнойных очагов, которые чаще всего вскрываются в полость мочевого пузыря, а в отдельных случаях в окружающую его клетчатку, приводя к ее воспалению
Диагноз на цистит ставится ветспециалистом на основании собранного анамнеза, клинических симптомов заболевания, ректального и цистоскопического исследования мочевого пузыря и результатов анализа мочи. Необходимо иметь в виду, что цистит у животных часто протекает одновременно с такими заболеваниями как пиелит, пиелонефрит и мочекаменная болезнь.
Лечение комплексное с учетом наличия у больного животного основного заболевания. Больным животным необходимо предоставить покой. Рацион должен включать легкопереваримые и не раздражающие корма. Крупному рогатому скоту и лошадям в рацион вводят: хорошее сено, доброкачественный силос, болтушку из отрубей и корнеплоды; для плотоядных – молоко, мясные бульоны и каши. Для уменьшения концентрации мочи и вымывания образующихся в мочевом пузыре продуктов воспаления больному животного предоставляется обильное питье. При кислой реакции мочи в питьевую воду необходимо добавлять двууглекислый натрий из расчета 50-75г на ведро воды.
Для дезинфекции мочевого пузыря и ликвидации аммиачного брожения внутрь дают гексаметилентетрамин – 10-15г (лучше после дачи аммония хлорида в течение двух дней), при щелочной реакции мочи – салол- 10-15г, салициловую кислоту -20-50г. При щелочной реакции мочи хорошее лечебное действие оказывает применение отвара листьев толокнянки.
При лечении цистита используют промывание мочевого пузыря теплым физиологическим раствором натрия хлорида, а затем одним из дезинфицирующих растворов: борной кислоты (1-3%), 0,1%-ным раствором азотнокислого серебра, 0,5%-ным раствором квасцов или танина, 0,1-0,5%-ным раствором колларгола или протаргола, этакридина 1 :1000, 0,5-1%-ным раствором стрептоцида, 0,1%-ным раствором марганцовокислого калия, риванола (0,1%). Промывание мочевого пузыря проводят до состояния совершенно прозрачной вытекающей жидкости.
При лечении цистита применяют широко распространенные антибиотики, в том числе современные цефалоспоринового ряда в общепринятых дозах, а также сульфаниламидные препараты. Курс лечения в течение 7-10 дней до исчезновения патогенных микроорганизмов в моче. При болезненном мочеиспускание — спазмолитики.
Профилактика. При заболевание половой сферы (вагиниты, уретриты, эндометриты и др.) необходимо своевременно обращаться к ветспециалистам для назначения соответствующего лечения. При проведении катеризации мочевого пузыря необходимо строго соблюдать существующие правила асептики и антисептики. Предохранять животных от переохлаждения. Своевременно проводить лечение при заболеваниях почек.
—> « АртериосклерозПиелит »
Острый цистит — это гнойно-воспалительный процесс слизистой мочевого пузыря, представляющий собой наиболее частое проявление неосложненной инфекции мочевых путей, которая возникает при отсутствии структурных изменений в почках и мочевыводящих путях, а также у пациентов без серьезных сопутствующих заболеваний.
Распространенность острого цистита
Острый цистит встречается преимущественно у женщин. В возрасте 20-40 лет частота заболевания составляет 25-35%. Около 30% женщин на протяжении своей жизни хотя бы раз сталкиваются с острым циститом. В России ежегодно диагностируется до 36 миллионов случаев заболевания.
При остром цистите клинические симптомы заболевания сохраняются в течение 6-7 дней, происходит ограничение обычной активности на 2-3 дня, больные не могут посещать работу или учебные заведения 1-2 дня.
У мужчин заболеваемость острым циститом крайне низка. Она составляет ежегодно всего лишь 6-8 случаев на 10 000 взрослых мужчин.
Этиология острого цистита
Наиболее частыми возбудителями цистита являются грамотрицательные энтеробактерии (в основном Escherichia coli) и коагулазонегативные стафилококки (Т. Hooton, W. Stamm, 1997). В результате проведенного в России многоцентрового исследования было выявлено, что в 80% случаев острый цистит вызывает кишечная палочка Escherichia coli, в 8,2% — Proteus spp., в 3,7% — Klebsiella spp., в 3% — Staphylococcus saprophyticus, в 2,2% — Enterobacter spp., в 0,7% — Pseudomonas aeruginosa и др. (Л. Страчунский, В. Рафальский, 1999).
Таким образом, ведущим этиологическим агентом является кишечная палочка. Способность штаммов E. coli к адгезии к клеткам уротелия, а также их высокая пролиферативная активность в моче имеют важнейшее значение в патогенезе острого цистита.
Диагностика острого цистита
При лабораторном исследовании мочи обнаруживается значительное повышение количества лейкоцитов в 1 мл. Также диагностируются «ложная» протеинурия и бактериурия. Однако микроскопическое исследование нативной или окрашенной по Граму мочи позволяет определить лишь бактериурию, превышающую 105 КОЕ/мл (колониеобразующих единиц). Между тем при остром цистите диагностическое значение имеет уже 102 КОЕ/мл, и только у 50% больных бактериальное число превышает 106 КОЕ/мл. Поэтому, безусловно, чрезвычайно важен посев мочи с культуральным определением микрофлоры и ее чувствительности к антибиотикам.
В последние годы наблюдается все большее распространение уропатогенных штаммов E. coli, устойчивых к широко используемым в настоящее время антибактериальным препаратам. Штаммы, устойчивые к ампициллину, встречаются в 33,3% случаев, к триметоприму — в 20,3%, к котримоксазолу — в 18,4%, к нитроксолину — в 94,1% случаев (Л. Страчунский, В. Рафальский, 1999). Это заставляет искать новые антимикробные препараты, обладающие высокой активностью по отношению к уропатогенным штаммам E. coli.
В урологической клинике ММА им. И. М. Сеченова исследовали эффективность применения монурала (фосфомицина трометамола) в терапии острого цистита. Изначально наиболее ценной характеристикой этого антибактериального препарата являлась его способность препятствовать адгезии микроорганизмов к уротелию, а также создавать высокие концентрации в моче, длительное время сохраняющиеся после однократного приема.
Монурал (фосфомицина трометамол) — антибактериальный препарат, являющийся мощным высокоэффективным средством элиминации возбудителей мочевой инфекции за счет следующих механизмов действия:
бактерицидного вследствие угнетения одного из этапов синтеза клеточной стенки; антиадгезивного, препятствующего взаимодействию уропатогенных штаммов и клеток уротелия.
Мы изучили микробный спектр у 200 больных острым циститом (табл. 1). Необходимо отметить, что наиболее частым возбудителем острого неосложненного цистита являлись E. coli (79%) и Staph. saprophyticus (11%). Все выделенные штаммы были чувствительны к монуралу (фосфомицина трометамолу).
Для больных с острым циститом более характерен рост монокультур. Полученные нами данные соответствуют современным представлениям о бактериальной этиологии при инфекциях мочевыводящих путей. Исследование чувствительности выделенных культур к фосфомицину показало, что данный антимикробный препарат имеет широкий спектр действия и возбудители инфекции высокочувствительны к нему (табл. 2).
Клиническая эффективность монурала (фосфомицина трометамола) в терапии острого цистита была исследована у 60 женщин. К исследованию не допускались пациентки с тяжелыми сопутствующими заболеваниями (с сахарным диабетом и др.), а также признаками нарушенного оттока мочи или инфекции верхних мочевых путей, аномалиями их развития. Диагноз ставили на основании клинической картины, микроскопии мочи, а также культурального метода с количественным определением степени бактериурии и чувствительности выделенного микроорганизма к различным антибиотикам.
Больные принимали монурал двукратно по 3 г с интервалом в 24 ч после мочеиспускания перед сном.
Для оценки отдаленных результатов все пациентки были обследованы на 3-й и 7-й дни от начала приема препарата. Данные представлены в табл. 3.
Клиническая эффективность терапии после двукратного приема монурала оказалась сопоставимой с эффективностью терапии другими антибактериальными препаратами в течение 10-14 дней. Однако на основании исследований, проведенных в России и Европе (более 2000 пациентов), было доказано, что однократный прием (3 г) является достаточным для получения терапевтического эффекта, удобен и экономически выгоден пациенту.
Таким образом, при острых неосложненных циститах монурал (фосфомицина трометамол) — это оптимальный антибиотик, имеющий следующие достоинства:
широкий спектр антимикробной активности в отношении подавляющего большинства возбудителей острого цистита; низкий уровень антибиотикорезистентности основных уропатогенных штаммов; способность поддерживать минимальную подавляющую концентрацию в моче на протяжении длительного периода после приема; высокий уровень эффективности и безопасности.
Обратите внимание!
Острый цистит встречается преимущественно у женщин. В возрасте 20-40 лет частота заболевания составляет 25-35%. Наиболее частыми возбудителями цистита являются грамотрицательные энтеробактерии (в основном E. coli) и коагулазонегативные стафилококки. Диагноз устанавливают, исходя из клинических симптомов и данных анализа мочи. В последние годы наблюдается все большее распространение уропатогенных штаммов E. coli, устойчивых к широко используемым в настоящее время антибактериальным препаратам.
Статья опубликована в журналеЛечащий Врач
- Главная
- Воспалительные заболевания мочевых и мужских половых органов
- Цистит
Воспаление мочевого пузыря — одно из наиболее частых урологических заболеваний. Характеризуется воспалительными изменениями слизистой оболочки, нарушением функции мочевого пузыря и определенными изменениями осадка мочи. Цистит наблюдается у лиц разного пола и возраста, но чаще у женщин 20-25 лет.
Этиология и патогенез. Практически цистит всегда обусловлен инфекцией. Как правило, это кишечная палочка, протей, стафилококк, стрептококк и др. Заболевание чаще всего связано с проникновением инфекции в мочевой пузырь из мочеиспускательного канала, гематогенным или лимфогенным ее заносом, а также с экзогенным заражением, например при инструментальном вмешательстве. Известны случаи уриногенного инфицирования слизистой оболочки мочевого пузыря из лоханки или мочеточника. Трансуретральный путь инфицирования мочевого пузыря остается спорным. Гематогенный путь проникновения инфекции в стенку мочевого пузыря имеется при цистите, возникающем как осложнение воспалительного процесса в отдаленном органе (тонзиллит, пульпит и др.). Предрасполагающими к возникновению цистита факторами являются аденома предстательной железы, стриктура мочеиспускательного канала, воспалительные заболевания тазовых органов, хронические запоры. Циститы могут возникнуть при лимфогенном проникновении инфекции в стенку мочевого пузыря из аппендикулярного абсцесса, воспалительного очага в органах и тканях таза (параметрит, парацистит, простатит, сперматоцистит и др.). Наряду с задержкой мочи большое значение в возникновении цистита имеют механическое сдавленно мочевого пузыря извне, нарушения трофики его стенки, неврогенные расстройства. Механическая травма (инородные тела, камни, повреждения, наносимые в процесе инструментального исследования) также предрасполагает к циститу. Своеобразной формой заболевания является дефлорационный цистит, возникающий в ближайшие дни после первой брачной ночи вследствие внедрения инфекции через разрушенную девственную плеву. Важное патогенетическое значение при любом пути инфицирования мочевого пузыря имеет фактор переохлаждения. В возникновении неинфекционного цистита определенную роль могут играть некоторые химические вещества, оказывающие раздражающее действие на слизистую оболочку мочевого пузыря, например уротропин, нитробензол.
Классификация. Цистит бывает первичным и вторичным, а также острым и хроническим. По этиологии цистит может быть инфекционным (специфический и неспецифический) и неинфекционным (химический, термический, токсический, лекарственный, алиментарный). Вторичный цистит развивается на почве других заболеваний — пузырных (камень, опухоль) и внепузырных (аденома и рак предстательной железы, стриктура уретры, воспалительные процессы в половых органах). С патологоанатомической точки зрения различают фолликулярный, кистозный, эмфизематозный, геморрагический, пролиферативный, язвенно-некротический цистит.
Симптоматика. Боли внизу живота, учащенное, болезненное мочеиспускание, причем боль может быть в начале, в конце и в течение всего акта мочеиспускания. Моча бывает мутной, с примесью крови. Гематурия чаще терминальная. С прогрессированием заболевания появляются боли в области мочевого пузыря и тенезмы вне мочеиспускания. Особенно резкое учащение мочеиспускания наблюдается при преимущественном поражении области шейки и треугольника мочевого пузыря. При вовлечении в процесс паравезикальной клетчатки (см. Парацистит) боли усиливаются после мочеиспускания.
Диагностика. Диагноз острого цистита ставится на основании описанных выше клинических признаков и подтверждается анализами мочи (лейкоцитурия, бактериурия). Цистоскопия при остром цистите противопоказана. При хроническом цистите она имеет ведущее значение, позволяя дифференцировать его от других заболеваний мочевого пузыря. При резко выраженной дизурии прибегают к цистоскопии под наркозом, однако при этом следует избегать насильственного растяжения мочевого пузыря. Цистоскопическая картина при циститах очень полиморфна в связи с тем, что одновременно могут иметь место изменения, характерные для разных фаз заболевания. Кроме того, могут наблюдаться сочетания патологических процессов различной природы. В первой стадии хронического цистита увеличивается число кровеносных сосудов, между ними появляются мелкие капилляры. Подобная гиперемия может носить очаговый или тотальный характер. Аналогичная картина наблюдается и у лиц, выздоравливающих от цистита. По мере прогрессирования цистита гиперемия становится диффузной. Кровеносные сосуды перестают быть различимыми. Слизистая оболочка мочевого пузыря теряет естественный блеск, становится матовой, неровной, шероховатой. У женщин в области переходной складки могут наблюдаться фестончатые полиповидные разрастания в виде единичных или множественных пальцевидных выпячиваний слизистой оболочки. Воспалительные изменения более глубоких слоев стенки мочевого пузыря (интерстициальный цистит) цистоскопически проявляются не всегда. В то же время имеются косвенные цистоскопические признаки заболеваний соседних органов малого таза (выпячивание стенок пузыря при миомах матки, кистах яичников, резко расширенные вены и зоны буллезного отека при злокачественных опухолях женских половых органов и др.). Язвы слизистой оболочки мочевого пузыря имеют различную величину и конфигурацию, их вид не зависит от этиологии заболевания. Дифференциально-диагностические особенности обычно имеет локализация язв: язва на передней стенке мочевого пузыря более характерна для «простой» язвы, а язва в области одного из устьев мочеточников дает основание заподозрить туберкулез.
Лечение. При остром цистите в начальном периоде показан постельный режим; половые сношения запрещаются. Рекомендуется обильное питье, диета с исключением продуктов, вызывающих гиперемию в органах малого таза (алкоголь, острые блюда), а также способствующих запорам. Полезно применять отвары трав (почечный чай, толокнянка, кукурузные рыльца), оказывающих мочегонное действие. Обезболивающий эффект дают общие теплые ванны, грелки. При резко выраженной дизурии назначают спазмолитические препараты (папаверин, но-шпа и др.) и анальгетики (анальгин). Антибактериальное лечение острого первичного цистита начинают с назначения химио-препаратов, оказывающих бактериостатическое действие, в первую очередь на кишечную палочку, которая является наиболее частым возбудителем цистита. Весьма эффективны фурагин по 0,1 г 3-4 раза в день, неграм по 0,5 г 4 раза в день, Б-НОК по 0,1 г 4 раза в день, эритромицин, тетрациклин, олететрин, оксициллин внутримышечно по 0,25 г 4 раза в день и др. Обычно применение одного из этих препаратов в оптимальной суточной дозе в течение 7- 10 дней приводит к быстрому стиханию дизурии и нормализации мочи. Значительно сложнее лечение больных хроническим, рецидивирующим циститом. Антибактериальные препараты им назначают лишь после определения антиобиограммы. Обычно таким больным назначают одновременно два препарата: один из антибиотиков в сочетании с химиопрепаратом. При безуспешности общей антибактериальной терапии прибегают к местному лечению: промывание мочевого пузыря теплыми растворами 2% борной кислоты, фурацилина 1:5 000, инсталляции в мочевой пузырь 1-2% колларгола, стерильного вазелинового масла или рыбьего жира, эмульсий химиопрепаратов (синтомицин, тетрациклин, оксациллин и др.).
Этиотропную и патогенетическую терапию сочетают с симптоматической (ацетилсалициловая кислота, анальгин); в случаях особо тяжелой дизурии назначают наркотики, спазмолитики, пресакральные новокаиновые блокады. К оперативному лечению (резекция язвы, кюретаж инкрустации, резекция пузыря, кишечная пластика мочевого пузыря), прибегают в исключительно редких случаях.
Прогноз при остром цистите благоприятный. Обычно бывает достаточно провести лечение в течение 5-7 дней, чтобы добиться полного излечения. При хронических формах цистита залогом излечения является полное устранение поддерживающей его причины. Поэтому прогноз в данном случае зависит от этиологии заболевания. Самыми упорными формами хронического цистита являются лучевой цистит и интерстициальный цистит.
Интерстициальный цистит (простая язва мочевого пузыря) представляет особую форму воспалительного поражения мочевого пузыря. Заболевают преимущественно лица женского пола в молодом и среднем возрасте. Большинство авторов придерживаются мнения о неврогенном происхождении заболевания. Основные жалобы — резко выраженное учащение и болезненность мочеиспускания, иногда с терминальной гематурией. В моче находят свежие эритроциты, единичные лейкоциты. Клиническое течение простой язвы мочевого пузыря исключительно затяжное. При цистоскопии находят округлую язву, диаметр которой обычно не превышает 20 мм, с ровными, четкими краями, блестящим дном. Слизистая оболочка вокруг язвы, за исключением тонкого пояска гиперемии, нормальна. Образование второй язвы, как правило, совпадает с заживлением предыдущей. Наиболее часто язвы локализуются на верхушке мочевого пузыря, реже — на боковой стенке и крайне редко — в области треугольника. Малейшее прикосновение к язве инструментов вызывает резкую боль и кровотечение. Цистоскопическое исследование таких больных очень болезненно. Гистологическое исследование биопсийного материала определяет признаки хронического неспецифического воспаления с клеточными инфильтратами в подслизистом слое. С прогрессированием заболевания емкость мочевого пузыря уменьшается, развивается сморщивание мочевого пузыря, нередко с возникновением пузырно-мочеточниковых рефлюксов, что в свою очередь усугубляет тяжесть клинической картины. Важное значение имеет дифференциальная диагностика с туберкулезом и опухолью мочевого пузыря. Против туберкулеза свидетельствуют сохранность функции обеих почек, отсутствие признаков рубцевания в чашечно-лоханочной системе, мочеточниках и туберкулезных микобактерий в моче. В дифференцировании с эндофитной формой рака мочевого пузыря основное значение имеет эндовезикальная биопсия.
Лечение. Медикаментозная терапия малоэффективна. Некоторый эффект дает эндовезикальная субмукозная инфильтрация язв суспензией гидрокортизона с новокаином при помощи специальной гибкой металлической иглы через цистоскоп. В особо упорных случаях прибегают к оперативному вмешательству (резекция мочевого пузыря, кишечная пластика его).
Лучевой цистит является результатом лучевой терапии по поводу опухолей женских половых органов, прямой кишки и др. Ранние последствия облучения со стороны мочевого пузыря наступают в течение первых 6 месяцев после лучевой терапии, поздние — в сроки от 1 года до 10 лет.
Симптомы лучевого цистита аналогичны признакам хронического воспаления мочевого пузыря другой этиологии (боли, дизурия, терминальная гематурия), но течение болезни отличается упорством и прогрессирующим характером. При цистоскопии ранняя реакция мочевого пузыря на облучение выражается в отечности и гиперемии слизистой оболочки с участками кровоизлияний и даже изъязвлений, главным образом на задней его стенке, которая подвергается наибольшему облучению. В поздних стадиях наблюдаются язвенно-некротические и рубцовые изменения, иногда напоминающие опухолевый процесс. Особенно трудна дифференциальная диагностика при наслоении инфекционно-воспалнтельных изменений и инкрустации солями. Решающую роль здесь играет эндовезикальная биопсия.
Лечение представляет чрезвычайно сложную проблему. Общее воздействие состоит в витаминотерапии (группы В, аскорбиновая кислота), местное — в инсталляциях рыбьего жира, эмульсий с антибиотиками, метилурацила, инъекциях кортикостероидов в пораженные участки мочевого пузыря. При безуспешности консервативной терапии приходится прибегать к оперативному вмешательству: резекции мочевого пузыря, а при тотальном поражении, прогрессирующем сморщивании мочевого пузыря — кишечной пластике мочевого пузыря или пересадке мочеточников в кишку с цистэктомией либо без нее.
Прогноз, как и при интерстициальном цистите, относительно благоприятен лишь в ранних стадиях заболевания, если благодаря своевременно предпринятому лечению удастся предотвратить его прогрессирование.
Бесплатная консультация уролога по электронной почте
Работа врачамИспользуемые источники:
- https://medbe.ru/materials/urologicheskie-zabolevaniya/tsistit/
- https://probolezny.ru/cistit/
- https://vetvo.ru/cistit.html
- https://www.medcentre.com.ua/articles/ostriy-tsistit-etiologiya-klinika-41266
- https://urology-online.ru/vospalitelnye-zabolevaniya-mochevyx-i-muzhskix/cistit.html







