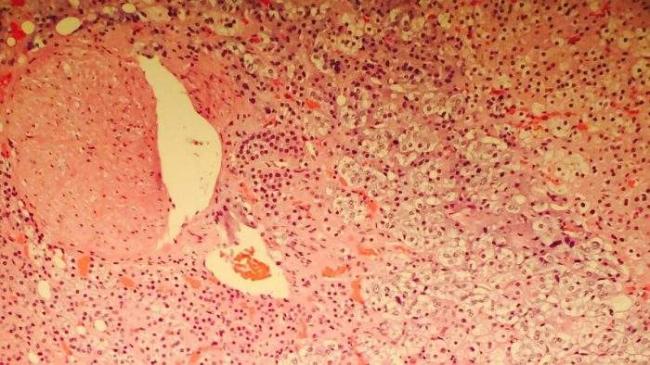
 Фото: Andres Angel
Фото: Andres Angel
Надпочечники выполняют очень важную роль в работе всего организма. Они вырабатывают важные гормоны, отвечающие за обменные процессы. При любом нарушении в функционировании надпочечников страдает весь организм, и наблюдается развитие всевозможных заболеваний.
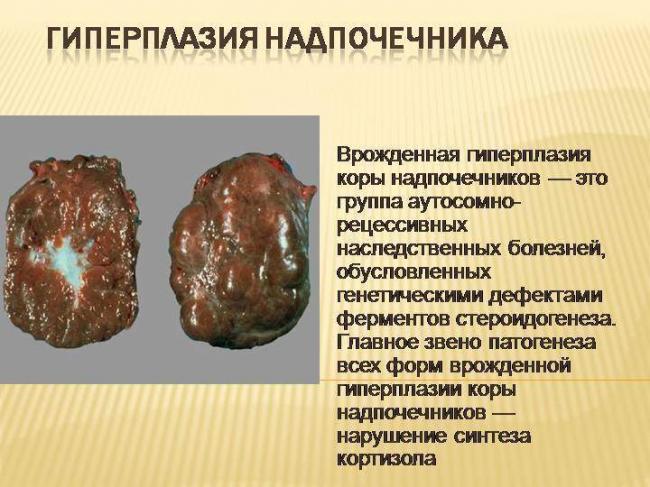
Гиперплазия надпочечников представляет собой рост клеток, и при этом возрастает концентрация выработки гормонов. Данное состояние вызывает нарушение в самочувствии и расстройство в работе всего организма. И чем дольше затягивать момент обращения к врачам, тем хуже будет состояние и тем сложнее терапия. Очень важно знать, как определить развитие данного недуга, и своевременно его устранить, поскольку это может привести к дисфункции эндокринных желез, которая очень тяжело лечится.
Гиперплазия надпочечника провоцирует повышение выработки таких важных гормонов, как:
- Адреналин.
- Кортизол.
- Андроген.
- Альдостерон.
- Норадреналин.
Все они имеют неоценимое значение в водном балансе организма, обменных функциях, детородных функциях и психоэмоциональном здоровье.
Важно! По большей части гипертензию определяют у детей, а у взрослых она встречается значительно реже. Данное заболевание в основном передается генетически, поэтому выделяют врожденную и приобретенную гипертензию.
Симптоматика недуга
Даже при том, что гиперплазия надпочечников у взрослых определяется не очень часто, распространение этого недуга с каждым годом увеличивается, а потому очень важно понимать, какими признаками организм показывает данное расстройство. Поскольку действие гормонов очень обширно, то и нарушения в организме проявляются не точечно, а достаточно обширно.
Симптомы гиперплазии описываются группой расстройств:
- Миастения.
- Психоэмоциональные нарушения.
- Беспокойство и нервные срывы.
- Нарушение в памяти.
- Повышенная нервозность.
- Остеопорозы.
- Нарушение в пищеварении.
- У женщин сбой менструального цикла.
- Нарушение в обменных процессах.
- Ожирение.
- Сахарный диабет.
- Повышенное мочеиспускание и постоянное желание пить.
- Нарушения работы почек.
- У мужчин проблемы с потенцией.
В зависимости от степени поражения и локации пораженных тканей выделяют различные формы проявления. Но стоит отметить, что женщины более подвержены, и для них особо опасно нарушение гормонального фона. Потому должны более внимательно относиться к своему здоровью.
Виды заболевания
Заболевание может иметь различную природу и характер, а потому и течение недуга, а также его признаки могут значительно отличаться.
Выделяют несколько видов заболевания:
- Узелковая гиперплазия представляет собой появление в тканях органа небольших образований, которые провоцируют нарушение в работе органа. Узловая гиперплазия надпочечников отражается на работе почек, проявляется в виде повышения артериального давления и отражается на психоэмоциональном состоянии.
- Диффузная гиперплазия проявляется тем, что форма органа не меняется, но он значительно увеличивается в размере. В этом случае в органе образуются треугольные эхогенные уплотнения, которые окружены жировой тканью.
- Нодулярная гиперплазия провоцирует увеличение выработки кортизола, что отражается на работе сердечно – сосудистой системы. Также происходит увеличение массы тела, сахарный диабет, сухость кожи, деформация костной ткани и т.д.
- Микронодулярная гиперплазия надпочечников провоцирует повышенную выработку адреналина и кортизона, что серьёзно отражается на работе половой системы, и на работе сердечно – сосудистой системы, и даже может привести к аденоме простаты у мужчин.
- Гиперплазия ножки левого или правого надпочечника является серьезной деформацией органа, потому нарушается снабжение организма многими гормонами, что проявляется достаточно масштабными поражениями организма. Гиперплазия медиальной ножки постепенно может радикально изменить формы органа.
- Гиперплазия коры органа приводит к нарушению выработки кортизона, который приводит к угревым высыпаниям, ранним половым признакам у детей, проявлением вторичных половых признаков у представительниц женского пола, образование пигментных пятен.
- Дисплазия надпочечников представляет собой деформацию формы и размера органа, поэтому нарушается выработка всех гормонов.
Помимо этого выделяют гипертоническую гиперплазию, вирильную и сольтелярующую. А по месту локации может диагностироваться гиперплазия правого надпочечника или левого, а также однородная сегментарная гиперплазия. От размеров поражения выделяется одностороння или двухсторонняя форма недуга. И Чем больше поражен орган, тем более высока вероятность развития патологии. Врожденная гиперплазия коры надпочечников или приобретенная позволяет определить причину появления расстройства.
Важно! Во время диагностики очень важно установить вид и тип недуга для подбора эффективной терапии. Лечение надпочечников требует большого внимания и чуткого контроля врачей, чтобы состояние пациента улучшалось под вниманием специалистов.
Диагностические процедуры
Вгкн у женщин и мужчин, как и врожденная форма недуга устанавливается после проведения достаточно нетрудных диагностических манипуляций.
Диагностика включает несколько этапов:
- КТ.
- Делается МРТ.
- УЗИ.
- Анализ мочи.
- Оценку гормонального фона.
- Анализы крови.
- Радионуклидное обследование.
- Рентген почек и надпочечников.
После этого специалист может поставить четкий диагноз и установить форму и степень сложности заболевания. После этого присваивается код по мкб, и назначается лечение гиперплазии надпочечников. По исследованию УЗИ можно четко понять локацию поражения и ее специфику. Также очень важно чтобы сам больной мог составить картину признаков расстройства, это позволит сузить картину для обследования.
Причины и признаки развития врожденной дисфункции эндокринных желез
Образование врожденной формы недуга вызваны ошибкой в молекуле 21 – гидроксилазы.
Наиболее частой причиной является наследственная предрасположенность, но еще одним немаловажным фактором является неправильное поведение мамы во время беременности:
- Прием некоторых лекарственных препаратов.
- Курение.
- Злоупотребление спиртными напитками.
- Сильные стрессы.
Все это приводит к неправильному формированию органов и систем у новорожденных, в следствие чего и появляется врожденная гиперплазия надпочечников у детей. У малышей недуг проявляется пониженным весом, высоким давлением, повышенным беспокойством, увеличением объёма черепа и прочими расстройствами. Недуг поддается лечению, но желательно прямо после рождения приступать к терапии, и это может позволить устранить недуг навсегда.
Почему возникает приобретенная форма недуга
В некоторых случаях вызывается двусторонняя или односторонняя гипертензия у взрослых. Это приводит к повышению выработки адреналина и кортизола. Систематическая повышенная выработка гормонов приводит к развитию серьёзных патологий и патологической деструкции тканей органа.
Такое состояние вызывается у женщин вследствие гормональных сбоев, которые могут быть спровоцированы беременностью, родами или климактерическим периодом, а также приемом неправильно подобранных гормональных препаратов.
У мужчин и женщин также может быть вызвано заболевание в результате хронических заболеваний без надлежащего лечения, неправильного образа жизни, и пристрастий к алкоголю и курению. Все это отражается на работе всего организма и увеличивает нагрузку на надпочечники.
Лечение
На начальных стадиях развития недуга часто эффективным методом лечения является гормональная терапия.
К наиболее распространённым относятся:
- Ацетат кортизона.
- Гидрокортизон.
- Преднизолон.
- Дексаметазон.
Эндокринная система на эти препараты реагирует достаточно хорошо, но часто побочные действия отражаются на половых функциях, поэтому больному назначают дополнительно лекарства с половыми гормонами.
Это дает возможность сократить последствия после выходя из строя надпочечников. Но очень часто пациент нуждается в периодическом повторе курса терапии, поскольку орган становится очень уязвимым, и полноценное устранение недуга практически невозможно.
А вот при сильном разрастании тканей или образованию больших узлов и других уплотнений необходимо оперативное вмешательство. Современная медицина позволяет выполнить хирургию щадящим способом, поэтому наиболее распространенным является метод лапароскопии. После такой операции очень быстро проходит процесс реабилитации. А эффективность метода проверена большим медицинским опытом.
Опасные осложнения и профилактика болезни
Нарушение функции эндокринной железы и надпочечников приводит к массе очень серьезных патологий без грамотного и своевременного лечения.
Опасна такая патология развитием таких недугов, как:
- Сахарный диабет.
- Болезнь Крона.
- Болезнь Иценко – Кушинга.
- Ожирение.
- Бесплодие.
Такие заболевания очень трудно поддаются лечению, и практически на всегда связывают больного рядом ограничений.
А для того, чтобы предотвратить заболевание, нужно вести правильный образ жизни, следить за тем, чтобы не оказывать большую нагрузку на организм и стараться обеспечивать покой для организма. Также стоит внимательно относится к подбору гормональных препаратов, чтобы не спровоцировать резкий гормональный сбой.
Лечат такое состояние достаточно трудно, поэтому лучше своевременно остановить недуг. А для того, чтобы своевременно определить врожденную форму заболевания необходимо проводить все рекомендованные врачом перинатальные манипуляции для установки точного состояния надпочечников. Это позволяет оперативно определить недуг и назначить правильную терапию.
Главное не бояться обратиться к врачу. И тогда проблемы с надпочечниками решаться путем минимального медицинского вмешательства. Поэтому стоит внимательно относится к своему здоровью и при появлении нарушений обращаться к специалистам.
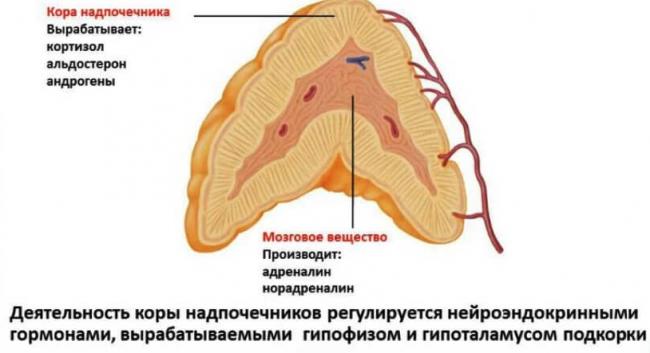
Надпочечники парные эндокринные железы, которые размещены над почками и имеют между собой некоторые отличия в размерах и форме. Оба надпочечника состоят из мозгового и коркового слоя, каждый из которых выполняет свои определенные функции. Надпочечинками синтезируются гормоны, являющимися регуляторами многих обменных процессов.
Как и другие органы, надпочечники могут подвергаться различным патологическим изменениям. Одним из них является гиперплазия. Это группа заболеваний надпочечников, при которых происходит усиленный рост клеток органа. Орган увеличивается в объеме, происходит развитие классических и атипичных симптомов деструктивного процесса. Гиперплазия требует обязательной диагностики и своевременного лечения.
Общая информация
 Вытягивающая ортопедическая подушка OSTIO
Вытягивающая ортопедическая подушка OSTIO Lucem — уникальное средство для женского здоровья
Lucem — уникальное средство для женского здоровья
Общими признаками гиперплазии надпочечников являются:
Повышение функциональной активности надпочечников (их гиперплазия) сопровождается повышением в крови концентрации гормонов этих желез:
- Катехоламинов (адреналина и норадреналина);
- Глюкокортикоидов (кортизона и его производных);
- Минералокортикоидов (альдостерона);
- Андрогенов (предшественников тестостерона).
Адреналин и норадреналин выделяются клетками мозгового вещества желез, остальные гормоны — клетками коркового вещества.
Симптомы
Проявлений и признаков этой болезни много. Симптоматика зависит от того, уровень каких именно гормонов повышен и насколько велика их концентрация. То, какие именно преобладают, свидетельствует об усилении функциональной активности той или иной зоны железы.
Гиперплазия коры надпочечников дает такие симптомы:
- Колебания кровяного давления;
- Уменьшение диуреза, появление отеков;
- Слабость мышц;
- Симптомы сахарного диабета (сильная жажда, голод, полиурия);
- Ожирение с преимущественным отложением жира на туловище;
- Лицо становится круглым (симптом “луноподобного лица”);
- Снижение прочности костной ткани;
- Повышенная возбудимость нервной системы (вспыльчивость, невротичность и т.д.);
- Снижение иммунитета;
- Нарушение пищеварения (расстройства желудка, запоры, поносы, метеоризм и т.д.).
У женщин избыточные андрогены в крови могут вызвать:
- Усиленное оволосение по мужскому типу;
- Нарушения менструального цикла (дисменорея, аменорея);
- Угревую сыпь;
- Нарушение фертильности.
Если затронуто мозговое вещество железы, то появляются симптоматика, которая у здоровых людей проявляется в состоянии стресса:
- Тахикардия;
- Повышенное давление;
- Расширенные зрачки;
- Учащенное поверхностное дыхание;
- Нарушение сна;
- Бледность, сухость слизистых оболочек.
Эти проявления обусловлены избытком адреналина (гормона стресса) в крови.
Причины
Патогенетической основой болезни является увеличение объема функционирующей ткани, за счет увеличения объема клеточных структур. Причиной этому могут послужить многие факторы.
У женщин гиперплазия надпочечников (чаще левого) может появиться вследствие гормональной перестройки при беременности. В этом случае больше “страдает” кора желез.
Хронический стресс можно также относят к причинам этого заболевания. Находясь в состоянии постоянного эмоционального возбуждения или тревоги, человек поддерживает постоянно высокую концентрацию гормонов стресса (адреналин, глюкокортикоиды) в крови. Чтобы справиться с нагрузкой железы начинают наращивать клеточные структуры. Таким образом, когда человек выходит из “стрессового” окружения он все равно остается под действием гормонов стресса, что негативно сказывается на всем организме.
Гиперплазия коры надпочечников может иметь также врожденный характер, в этом случае симптомы заболевания проявляются независимо от действия внешних факторов. Склонность к развитию болезни передается по наследству.
Виды заболевания
Различают несколько подтипов болезни в зависимости от того, какой участок железы поддается патологическим изменениям. Форма заболевания также определяется характером гиперплазии (очаговая или диффузная). Как показывает статистика чаще встречается гиперплазия левого надпочечника, чем правого.
Узелковая гиперплазия
Очаг при этой форме ограниченный — в виде узелка (до нескольких сантиметров в диаметре). Таких очагов чаще бывает несколько, процесс затрагивает обе железы. Такой диагноз чаще встречается у людей пожилого возраста.
Этот тип заболевания является наследственной формой. Имеется высокий риск развития доброкачественной аденомы.
Узловая гиперплазия проявляется характерными симптомами (помимо общих):
- Пигментные пятна на коже врожденного характера;
- Нейрофиброматозные узелки на слизистых оболочках;
- Предсердная миксома;
- Почечные патологии.
Диффузная гиперплазия
Диффузный характер подразумевает распространение патологического процесса на весь орган, без наличия отдельных очагов. Такая форма заболевания чаще бывает приобретенной, чем врожденной.
Существуют сложности в процессе диагностики такой болезни, так как равномерное распространение патологического процесса приводит к тому, что на УЗИ отсутствуют эхо-признаки болезни.
Диффузная гиперплазия надпочечников клинически проявляется общими симптомами характерными для патологии этих органов (ожирение, иммунодефицит, скачки артериального давления и т.д.). Длительное отсутствие лечения может спровоцировать развитие сахарного диабета второго типа.
Врожденная гиперплазия надпочечников
Заболевания наследственное и передается из поколения в поколение по доминантному типу. Врожденная гиперплазия надпочечников связана с дефектом гена, кодирующего один из множества ферментов, которые принимают участие в синтезе гормонов.
Симптомы выявляются с младенчества. С возрастом, при отсутствии лечения, клиническая картина усугубляется. В редких случаях младенец может родиться с мужскими и женскими гениталиями одновременно.
Нодулярная гиперплазия
Такой диагноз более характерен для детского возраста (обнаруживается чаще в подростковом периоде). Отмечается утолщение узловой зоны коры желез и повышенный синтез глюкокортикоидов.
Нодулярная гиперплазия сопровождается такими проявлениями:
- Усиленное отложение жира в области верхней половины туловища и лица;
- Атрофия мышц конечностей;
- Бледная сухая кожа с выраженным сосудистым рисунком;
- Аритмия;
- Неадекватность поведения (полная угнетенность или наоборот — беспричинная эйфория);
- У девочек — раннее появление волос на лобке и подмышках, избыточное оволосение по всему телу;
- Отсутствие менструаций.
Опасные осложнения для людей с таким типом болезни: остеопороз, сердечная недостаточность, сахарный диабет.
Микронодулярная гиперплазия надпочечников
Микронодулярная гиперплазия надпочечников у взрослых встречается чаще, чем у детей. Она не является самостоятельной нозологической формой. Этот недуг считают подвидом болезни Иценко-Кушинга. Проявления те же самые, что и при нодулярной форме заболевания, но имеются отличия в структуре пораженного органа.
Гиперплазия медиальной ножки надпочечника
В отдельный диагноз выделяется гиперплазия медиальной ножки надпочечника. Такая формулировка свидетельствует лишь об анатомическом расположении измененного участка органа. Медиальный — значит, тот, что ближе с позвоночнику.
Симптомы при этом не отличаются от других форм болезни. Однако статистически такой вариант встречается гораздо чаще (примерно в трети случаев).
Диагностирование
Процесс постановки диагноза начинается с осмотра и опроса пациента. Если он жалуется на типичные проявления и доктор выявляет подозрительные симптомы, он назначает дополнительные обследования, среди которых анализы крови на уровень гормонов, УЗИ, томография.
Показательное значение для оценки функции желез имеет уровень 11-оксикортикостероидов в крови, свободного дегидроэпиандростерона в моче.
В сложных для диагностики случаях прибегают к проведению биопсии — забора образца органа специальной иглой под местной анестезией. Полученный таким образом образец направляют на цитологическое исследование в патологоанатомическую лабораторию. К примеру нодулярная гиперплазия чаще всего выявляется именно таким методом.
Лечение
Основной метод лечения гиперплазии надпочечников — медикаментозный. Пациенту назначают прием гормональных препаратов, исходя из того, синтез какого гормона нужно подавить. С этой целью применяется гидрокортизон, дексаметазон, преднизолон, кортизон ацетат. Эти препараты можно комбинировать по различным схемам, подбором которых занимается эндокринолог. Этот врач лечит каждое заболевание строго по строго индивидуальному плану (зависимо от уровня гормонов в организме каждого пациента).
Прием лекарств должен быть строго регламентирован временем, особенно, если речь идет о лечении болезни у детей. Ведь в организме человека имеется определенный циркадный ритм выделения глюкокортикостероидов (самая высокая концентрация их в утренние часы).
Для коррекции гормонального фона у девочек показан прием эстрогенов — женских половых гормонов.
Операции на надпочечниках
К оперативному вмешательству прибегают в тяжелых случаях узелковой формы болезни (что чаще бывает при поражении правого надпочечника), при переходе ее в аденому. В этом случае крупные очаги и опухоли подлежат удалению.
Хирургической коррекции также требуют тяжелые случаи врожденной гиперплазии, которые сопровождаются двойственностью гениталий (гермафродитизм).
Профилактика
О профилактике гиперплазии надпочечников стоит задуматься семейным парам, в анамнезе которых имела место эта болезнь. В этом случае при планировании беременности необходимо посетить врача-генетика, который оценит риски развития этого заболевания у будущего ребенка.
На протяжении беременности следует делать анализы крови и мочи на сахар и производные стероидных гормонов. Также следует исключить действие вредных факторов внешней среды — токсинов, радиации, стрессов и т.д.
Врачи-эндокринологи в своей практике часто сталкиваются с патологиями в работе почек. Гиперплазия надпочечника — что это такое? Почки – парный орган, чуть выше находятся надпочечники, имеющие железистую форму. Здесь формируются необходимые для организма человека гормоны (адреналин, норадреналин, глюкокортикоиды, а также половые). Гиперплазия нарушает правильную выработку гормонов, а это сопровождается различной симптоматикой.
Гиперплазия надпочечника — что это такое?
При гиперплазии надпочечников клеточная ткань парной железы прогрессивно разрастается, орган значительно увеличивается в размерах, хотя и сохраняет собственную форму. Надпочечник состоит из мозгового вещества и коры.
Обычно гиперплазия затрагивает кору надпочечника, там и развивается патологический процесс. Различные опухоли зачастую диагностируются в мозговом веществе.
Проявляется заболевание в любом возрасте у женщин, мужчин и детей.
Врожденная гиперплазия надпочечников встречается в медицине наиболее часто. Обычно несет в себе наследственный характер, но может возникнуть и по ряду некоторых неблагоприятных внутренних или внешних факторов. Как сопутствующая патология, выявляется у больных, имеющих синдром Кушинга (в 40 % случаев). Данный синдром обычно диагностируют в пожилом и старческом возрасте.
Этой серьезной патологией нельзя пренебрегать. При гиперплазии нарушается выработка необходимых гормонов. У женщин это часто вызывает бесплодие. Различается несколько видов заболевания: узловая гиперплазия надпочечника, нодулярная, диффузная, врожденная и микронодулярная, также гиперплазия медиальной ножки. Чаще этот недуг встречается у женщин.
Причины заболевания
Причины появившихся симптомов при гиперплазии коры надпочечников у детей, мужчин или женщин будут разниться. Все будет зависеть от того, к какому типу относится заболевание. Гиперплазия относится к одному из видов, она может быть гипертонической, сольтеряющей, вирильной.
При гипертоническом типе происходит активная выработка андрогенов и минералокортикоидов, такой процесс плохо влияет на сосуды почек и глазного дна, часто приводит к гипертензионному синдрому.
При сольтеряющем типе гиперплазии увеличена выработка андрогенов, при этом происходит нехватка других гормонов, продуцируемых корой надпочечников. Наступает гиперкалиемия либо гипогликемия. Опасность в том, что организм обезвоживается, теряется вес.
При вирильном типе гиперплазии секрет андрогена суперактивен. Наружные половые органы сильно увеличиваются в размерах, в больших количествах появляются акне, оволосение повышено, мускулатура слишком развита.
Прежде всего патология начинает прогрессировать из-за повышения секреции стероидных гормонов. Приобретенная форма заболевания имеет ряд основных причин, по которым оно возникло:
- нарушение метаболизма;
- сильные стрессы;
- болезнь Кушинга;
Врожденная гиперплазия надпочечников связана с тем, что еще при беременности, во время вынашивания плода, развивались функциональные изменения. Другое предположение – передача заболевания на генетическом уровне. Факторы, провоцирующие проявление симптомов заболевания: сбой в работе гипоталамуса и гипофиза, аномалии на генетическом уровне, врожденная автономия коры парных желез, передавшаяся по наследству от предков.
Узелковая гиперплазия
Медики разделяют прогрессирование гиперплазии коры надпочечников на несколько групп по клинической картине, а также по типу течения.
Узелковая гиперплазия надпочечников. Эта форма является наследственной. Чаще диагностируется в пожилом возрасте, со временем усугубляется. При проведении диагностирования выявляется характерный признак – на коре надпочечников сформировавшиеся узелки. Они могут быть множественными (дольчатое строение) и единичными, размером до 4-5 см. Развивается синдром Кушинга. Патология происходит из-за сильной стимуляции адренокортикотропными гормонами, синтезирующимися в гипофизе. К основным признакам узелковой гиперплазии с синдромом Кушинга относятся:
- головная боль;
- «мушки» перед глазами;
- судороги;
- головокружение;
- общее недомогание;
- увеличение массы тела (преимущественно живот, шея, лицо);
- повышение аппетита;
- растяжки на коже;
- угревая сыпь;
- избыточное оволосение (у женщин);
- плохая регенерация;
- гиперпигментация;
- повышенное АД;
- частые переломы;
- депрессия.
Диффузная гиперплазия
При данной форме гиперплазии железы не меняют своей формы, увеличение происходит постепенно. Но при этом на них образуются узелки. Выявить данный тип заболевания достаточно сложно. При стандартном методе диагностирования на УЗИ результата нет. Изменения в органе обнаруживаются только на МРТ или КТ. Часто развиваются смешанные формы, которые протекают при следующей симптоматике: гиперплазия коры надпочечников у женщин часто приводит к повышению оволосения, проявляются панические атаки, гипертензия, ожирение. У некоторых происходит поражение клубочковой зоны и развивается двусторонняя гиперплазия.
Патология идиопатический гиперальдостеронизм основана на повышении секреции альдостерона. При гиперплазии клубочковой зоны проявляются следующие симптомы: артериальная гипертензия, судороги, мышечная слабость, ограничение движений, скованность вплоть до паралича, жажда, повышение диуреза, ночные мочеиспускания. Нарушения обуславливаются повышением в крови калия, ацидозом. Повышение АД наблюдается постоянно.
Нодулярная и врожденная формы
Нодулярная форма обычно прогрессирует у детей и подростков. Проявляться она может из-за нарушений функций надпочечников или из-за передозировок глюкокортикоидов. Основные признаки нодулярной формы: неравномерные отложения жиров, атрофия мышц, пигментация кожи, признаки сахарного диабета, поражение нервной системы и сердечно-сосудистой, остеопороз. Если у детей вовремя обнаруживаются симптомы заболевания, проведено гормональное лечение, то прогноз благоприятный. Гиперплазия левого надпочечника — что это такое? В данном случае гиперплазия не зависит от действия гормонов. При разрастании опухоли более 3 см требуется операция. Применяется лапароскопия или же метод по Федорову с люмботомическим доступом к брюшине с левой стороны.
Врожденная гиперплазия коры надпочечников (ВДКН) диагностируется чаще других видов. У новорожденных обнаруживается с частотой 1 к 12 тысячам. В этом состоянии у ребенка заметны нарушения обмена веществ и внешности. Существует три основные формы (неклассическая, простая классическая, вирильная и сольтеряющая.
Самой распространенной является сольтеряющая форма. Проявляется у девочек она как ложный гермофродитизм, у мальчиков кожа вокруг мошонки темнеет, пенис увеличивается в размерах. Для больных характерен низкий рост и такие симптомы, как сонливость, тошнота, вялость, пониженное давление, обезвоживание, плохой аппетит. Болезнь лечить необходимо с первых дней проявления, иначе возможен летальный исход.
При классической форме нет вышеописанных симптомов, но наблюдается повышение синтеза половых мужских гормонов. Если заболевание не лечится, то в дальнейшем у женщин проявляются проблемы в половой и психической сфере.
Неклассическая форма проявляется у взрослых женщин и подростков. Основные жалобы на бесплодие, нарушения менструального цикла, гирсутизм и угревую сыпь.
Гиперплазия надпочечников: симптомы общие
Очень часто у детей, мужчин и женщин наблюдается стертая форма заболевания, когда отсутствует ярко выраженная симптоматика, в таких случаях сложно диагностировать недуг. Врожденная форма определяется у детей уже на первом-втором году жизни.
В целом же гиперплазия надпочечника (что это такое, мы уже пояснили) имеет следующие основные симптомы:
- нестабильные показатели артериального давления (низкое или высокое);
- прогрессированные темпы сахарного диабета;
- увеличение массы;
- проявления остеопороза;
- онемение мышц, их последующая атрофия;
- для женщин характерно «луноподобное лицо»;
- ухудшение памяти;
- нервные срывы;
- пигментация;
- растяжки на коже;
- нарушения в работе желудочно-кишечного тракта;
- понижение иммунитета;
- ночные выделения урины;
- сильная жажда;
- психозы;
- бесплодие;
- аменорея;
- не соответствующий возрасту высокий рост;
- залысины в височной области;
- гирсутизм.
У мужчин и женщин клинические признаки заболевания различаются.
Принципы лечения
Основой проводимого лечения, безусловно, является гормональная терапия. Ученые пока не определились, как наиболее эффективно воздействовать на гиперплазию надпочечников. Лечение часто комбинируют. Для подростков назначаются средства, которые нормализуют проявление вторичных половых признаков, девочкам показаны эстрогены, а мальчикам – андрогены.
Используются в лечении комбинации следующих глюкокортикоидов:
- кортизона ацетат;
- гидрокортизон;
- дексаметазон;
- преднизолон.
За сутки пациент получает 2 или 3 дозы гормонов (в равных количествах). Прописывается и 5%-й раствор глюкозы. Девочкам, в отличие от мальчиков, всю жизнь приходится принимать необходимые препараты.
К каждому пациенту доктор должен находить особый подход, назначать свою тактику лечения (здесь все зависит от его опыта и знаний). Единой терапии в лечении данного заболевания не существует.
Врожденная гиперплазия коры надпочечников тяжелой формы лечится хирургами. Бывают случаи, что половые органы невозможно дифференцировать как женские или мужские. Для девочек рекомендуется пластика при неправильной форме половых губ. Уже на первом году жизни показана такая операция, иногда (при тяжелом состоянии) ее проводят позже. Делают операции и при опухолях.
Если в организме не хватает соли, то пациент должен увеличить суточную дозу на 1-3 грамма. Назначаются в таких случаях и минералокортикоиды.
При диффузной гиперплазии лекарственная терапия не имеет большого эффекта. Требуется в таких случаях адреналэктомия. Неэффективно лечение и при сочетании альдостеромы с диффузной гиперплазией. Прогноз будет неблагоприятным. Предметом выбора является медикаментозная терапия и при двусторонней гиперплазии клубочковой зоны (идиопатический гиперальдостеронизм). Операция в этом случае – это крайняя мера.
Основа лечения ИГА – прием спиронолактона, он является антогонистом альдостерона. Также эффективным считается лекарство эплеренон. Зачастую спиронолактон принимается в сочетании с антогонистами кальция. Если в симптоматике присутствует артериальная гипертензия, к лечению подключают ингибиторы АПФ.
В случае вирилизации требуется прием поддерживающих лекарств на постоянной основе. Если тип гиперплазии надпочечников относится к вирилизирующему, необходимо назначение кортизола. Он может применяться как внутримышечная инъекция. Дозу подбирает лечащий врач. Для детей более старшего возраста возможно применение преднизолона.
Если отсутствует должное лечение, то гиперплазия может привести к развитию болезни Кона или болезни Кушинга. После правильной постановке диагноза лечение нужно начинать незамедлительно.
Диагностика заболевания
Гиперплазия надпочечника — что это такое? Как диагностировать заболевание? Нодулярную и диффузную гиперплазию выявляют в ходе инструментального и лабораторного исследования. В диагностику включается: опрос пациента, физикальное исследование, осмотр клинический, рентгенологическое исследование или магнитно-резонансная томография, радионуклидное сканирование. По результатам оценивается величина, а также форма обоих надпочечников. Проводится радиоиммунологическое лабораторное исследование. Определяется содержание в моче и крови кортизола. Чтобы дать оценку гормональному статусу, проводят иммуноферментный анализ. Иногда необходимо проведение аспирационной пункции.
По результатам диагностирования доктор выставляет диагноз и назначает наиболее подходящий метод лечения.
Гиперплазия у взрослых: что делать?
Обычно гиперфункцию коры надпочечников диагностируют в младенчестве, но и у взрослых проявляются признаки заболевания. Гиперплазия надпочечников у женщин характеризуется повышенным ростом волос на лобке, низким тембром голоса, угрями, болями в затылочной части, ночными судорогами, неразвитой грудью, повышенным АД, адреногенитальным синдромом.
Если вы обнаружили у себя подобные симптомы, не пытайтесь ставить диагноз самостоятельно. В этих случаях не помогут и народные средства. Срочно обращайтесь к медикам. Необходимо гормональное лечение. Обычно женщинам с подобным диагнозом не рекомендуется планировать беременность. Во многих случаях даже запрещается рожать. Иногда оптимальный вариант решения проблемы – полная ликвидации больной почки, а также всех ее придатков.
Профилактика
Что такое гиперплазия надпочечника — это в особенности должны знать те семейные пары, которые запланировали рождение ребенка, а в роду у них (генетически) есть случаи заболевания врожденной гиперплазией. Необходимо обратиться к генетикам – квалифицированным, знающим специалистам. Для профилактики заболевания необходимо будет сделать перинатальное диагностирование (в период, когда малыш еще развивается и находится в утробе у матери). В первый триместр беременности проводится биопсия хориона. Во второй половине необходим анализ амниотической жидкости, который позволит определить уровень гормонов.
Возможный вариант – ЭКО. В таком случае можно сделать предварительный генетический анализ половых клеток перед тем, как они будут оплодотворены.
Во время вынашивания плода женщины с диагнозом гиперплазия должны находиться под постоянным наблюдением врача, регулярно сдавать все требуемые анализы. Необходимо исключить из жизни все возможные ядовитые вещества и воздействие радиации.
Для профилактики гиперплазии надпочечников важную роль играет и скрининговое тестирование, проводимое у новорожденного ребенка. Для анализа необходимо взять кровь из капилляра (местом для прокола выбирают пятку малыша).
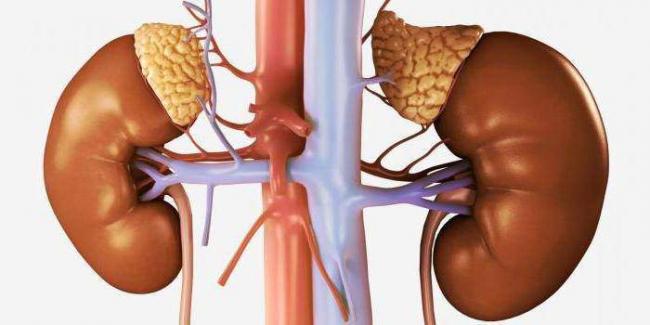
Эндокринная система включает в себя парные железы, расположенные над почками. Это в морфологическом плане отличающиеся органы, состоящие из коркового и мозгового вещества.
Метаболизм в организме может нарушиться, если клетки желез бесконтрольно разрастаются. Насколько опасна для здоровья гиперплазия надпочечников, что это такое, — давайте разберемся с этим непонятным, на первый взгляд, диагнозом.
Что такое гиперплазия надпочечников
Ответом на вопрос, что же такое гиперплазия, служит следующее определение: это патологический рост клеток в органе путем прямого или непрямого деления, при этом в цитоплазме клеток увеличивается количество митохондрий и рибосом. Сохраняя свои очертания, железы укрупняются.
Они регулируют обмен гидрокортизона, альдостерона, мужских, женских половых гормонов, эпинефрина, норэпинефрина, минералокортикостероидов и других биологически активных веществ. Пролиферативные клеточные процессы приводят к целому ряду надпочечных заболеваний с избыточной выработкой гормонов и их дисбалансом.
Классификация по морфологическим признакам

Формы патологии разнообразны, зависят от того, где избыточно растут клетки. Существует разделение по морфологическим показателям. Наследственная гиперплазия надпочечников у взрослых может проявиться лишь с возрастом. Кроме того, приводит к заболеванию рост раковых новообразований, длительная передозировка кортикоидами. С каждым годом состояния, сопровождающиеся увеличением надпочечников, переносятся все тяжелее. У пациентов в возрасте преимущественно возникают диффузно-узелковые поражения, утолщается медиальная ножка.
В большинстве клинических случаев диагностируют поражение органа слева или с двух сторон одновременно. Односторонняя пролиферация отличается менее выраженными признаками. Гиперплазия правого надпочечника не так распространена, возникает, как правило, еще при эмбриональном развитии. Чаще всего это узловая гиперплазия, для которой характерна избыточная выработка кортизола и мужских половых органов.
Нередко ею страдают представительницы женского пола. В случае диффузного нарушения границы желез не меняются, локальный же вид поражения представлен одним или несколькими узелками. Бывает, что данное нарушение обнаруживают неожиданно, проводя ультразвуковое исследование органов по совершенно другим причинам.
Диффузная
Диффузная гиперплазия надпочечников не изменяет очертания желез больного, но приводит к изменению структуры тканей. Размер порой остается тем же, а может расти пропорционально. Эта патология поражает в большинстве случаев оба надпочечника. Ультразвуком она почти не определяется. Почти треть случаев сопровождается появлением округлых однообразных уплотнений.
В этом случае речь идет о смешанном диффузно-узелковом характере заболевания. Обнаружить эту проблему слева помогает магнитно-резонансная томография с введением контрастного вещества. Симптоматика во многих случаях смазанная. Характерные проявления болезни следующие:
- случаются панические атаки;
- наблюдается избыток или дефицит массы тела;
- женщины не могут забеременеть, у них исчезают менструации, может идти кровь из матки;
- мужчины имеют уменьшенные тестикулы, проблемы с потенцией, становятся бесплодными;
- мучает непрекращающаяся жажда;
- сердечные дисфункции, поражается средний слой сердечной мышцы и сосуды;
- астеническое состояние;
- возникают мышечные судороги;
- аномалии в глазном дне;
- нестабильное АД, приступы головной боли;
- повышается объем циркулирующей крови.
Узелковая
Узелковая гиперплазия надпочечников развивается вследствие избытка кортикотропина. Он провоцирует перерождение клеток железы в аденому. Кора железы старается нивелировать влияние гормона и разрастается. При кушингоиде гиперплазия с формированием узелков встречается почти в сорока процентах случаев.
Может образовываться различное количество узелков, похожих на дольки, размером до четырех сантиметров, при сохранении формы надпочечника. Чем дольше на мозговое вещество надпочечников воздействует кортикотропный гормон, тем ярче выражены симптомы заболевания.
Заболевание часто диагностируется у пациентов в пожилом возрасте. Практически в трети случаев страдают железы с двух сторон одновременно. Заболевание провоцирует рост опухолей в нервных волокнах, как в ЦНС, так и на периферии. У больных появляются пигментированные участки на коже, кружится, болит голова, сводит мышцы, нарушается зрительная функция, случаются обмороки.
Также колеблются показатели АД, бывает жар, отекают конечности, моча производится в избытке. Может развиться ожирение, нарушения работы почек, появляются стоматологические проблемы, отмечается избыточный рост волос на теле, психические расстройства. Этот вид гиперплазии надпочечника передается по наследству.
Нодулярная (узловая) гиперплазия

Нодулярная гиперплазия надпочечников обнаруживается у малышей и тинейджеров, связана с синдромом гиперкортицизма. Усиленная выработка гидрокортизона и бесконтрольный прием глюкокортикоидов приводит к появлению образований в виде узлов. Лишь с разрастанием очагов утолщений болезнь может начать проявляться почечными болями. Узловая гиперплазия надпочечников вызывает:
- жировые отложения на лице, в грудной, брюшной зоне, в верхней части спины;
- атрофию мышечной ткани;
- изменение цвета лица;
- остеопороз;
- психическую неустойчивость;
- дисфункции в работе сердца, сосудов;
- начальные проявления сахарного диабета;
- округление овала лица;
- лиловые или красные стрии на коже бедер, живота, грудной клетки;
- частое чередование угнетенного и приподнятого настроения;
- у представительниц женского пола пропадает менструация, лицо, тело покрывается волосами, как у мужчин.
Эта форма лечится успешней всего, особенно при раннем ее обнаружении.
Микронодулярная гиперплазия
Выражается в появлении маленьких узелков в мозговом веществе, перерождающихся в аденомы. Вызывает ее адренокортикотропин. При этом заболевании возрастает количество производимого организмом эпинефрина, норэпинефрина, скачет артериальное давление.
Гиперплазия медиальной ножки
Железистая часть в виде ножки, крепящаяся к надпочечникам медиально, страдает от утолщения. Преимущественно патология развивается в одном органе. Гиперпластические поражения надпочечной ножки возникают в результате перерождения тканей. В большинстве случаев обнаруживается у взрослых. Патология сочетается с гиперсекрецией гормонов мозгового вещества, кушингоидом.
Виды врожденной гиперплазии надпочечников
В качестве причин врожденной дисфункции надпочечной коры у детей отмечаются воздействие внешних факторов во время эмбрионального периода развития и изменения в генах.
Специалисты выделяют гиперплазию надпочечников в качестве самостоятельной патологии. Но она также может приводить к другой болезни или синдрому, например, гиперкортицизму. Существует три вида недуга. Представители разных этнических групп имеют различную склонность к адреногенитальному синдрому.
Симптомами этого врожденного заболевания железы, которая отвечает за выработку гормонов, считают непропорционально увеличенные внешние репродуктивные органы, характерные мужские признаки у женщин, ускоренное взросление, повышенная ломкость костей, психическую неуравновешенность, повышенное половое влечение. Кроме того, могут наблюдаться типичные для всех гиперплазий недомогания. Слишком большие дозы половых и других гормонов, вырабатываемых корковым веществом надпочечников, приводят к характерным для каждого вида гиперплазии нарушениям.
Сольтеряющий

Почти три четверти обнаруженных внутриутробных нарушений — сольтеряющие. Причина заключается в недостаточности фермента, участвующего в образовании альдостерона и кортизола. Развиваются стойкие гормональные нарушения. Железа производит в избытке глюко- и минералокортикостероиды. У младенцев женского пола из-за избытка мужских половых гормонов клитор вырастает очень большого размера, половые губы срастаются, в дальнейшем не налаживается менструальный цикл.
Мальчики имеют слишком крупную коричневатую мошонку, непропорционально увеличенный член. Очень рано происходит ломка голоса, развитие вторичных половых признаков. Более старшие дети устают сильнее обычного, плохо спят. Показатели АД нестабильны, конечности отекают. Состояние может осложниться обезвоживанием, рвотными позывами, астеническим синдромом.
Гипертонический
В случае если андрогены и минералокортикостероиды вырабатываются слишком интенсивно, развивается устойчивое повышение внутримозгового давления. Страдают сосуды в надпочечниках, глазной сетчатке. Обнаружить гипертоническую гиперплазию можно еще в материнской утробе либо вскоре после родов по эксикозу, недостатку веса, гипертонии. Необходимо быстро нормализовать водно-электролитный обмен и АД.
У малышей постарше болезнь проявляется в кишечных расстройствах, нарушенном сне, аномалиях развития черепа. Больные данным видом патологии дети страдают от сильных приступов цефалгии, тревожных состояний вследствие избытка кортизола, чередующихся с безразличием, гипергидроза, астении, у них появляются темные круги под глазами. Взрослые становятся метеозависимыми, теряют половое влечение, сильно потеют, имеют нестабильное АД. У них часто наблюдаются темные зоны под глазами, психическая нестабильность, потеря сознания, раздражительность, слабость, цефалгия, утренняя тошнота, рвота.
Вирильный

Данный синдром характеризуется андрогенной гиперсекрецией. Внешние половые органы вырастают необычайно большими. Развитие мышечного каркаса у девушек происходит по мужскому типу, появляются волосы на лице, на корпусе, останавливается развитие матки, молочных желез. Обеим полам не дает покоя угревая сыпь. Ранее нормы затвердевает хрящевая ткань, нарушается рост костей, неправильно формируются репродуктивные органы.
Причины возникновения

Среди причин развития гиперплазии в надпочечниках отмечают наследственность. Преобладают пороки развития коркового вещества, а в мозговом слое о проблеме сигнализирует появление опухолей. Аномалии, не связанные с генетикой, развиваются, если человек испытывает стресс, напряжение, эмоциональное потрясение.
В этих случаях в кровь выделяются большие дозы стрессового гормона гидрокортизона. Подавляющее число гиперпластических процессов в клетках надпочечников развивается на фоне надпочечниковой недостаточности. Повышенный риск возникает из-за бесконтрольного лечения некоторыми медикаментами, вредных привычек.
Общие симптомы
Признаки гиперплазии надпочечниковой коры определяются зоной поражения желез. Могут возникать разнообразные недомогания при гормональном дисбалансе, но в общем любой вид патологии проявляется гипертонией, цефалгией, психической неустойчивостью, перепадами настроения. К общим симптомам болезней надпочечников можно отнести следующие отклонения:
- нарушения обмена веществ при сахарном диабете и ожирение;
- остеопорозы;
- понижение защитных свойств организма, частые болезни;
- миастения;
- постоянное желание пить, повышенное мочеиспускание;
- расстройства пищеварения;
- забывчивость, спутанность сознания.
По наблюдениям, девочки и женщины более подвержены этой патологии. У девочек родители замечают неправильное развитие половых органов, распределение волосяного покрова по мужскому андрогенному принципу. У мальчиков и мужчин болезнь проявляется синдромом Иценко-Кушинга. Поставить диагноз взрослым куда сложнее, иногда недуг никак себя не проявляет.
Диагностика
Провести результативную и точную диагностику гиперплазии может только профессиональный эндокринолог. Проанализировать состояние надпочечников, гормональный баланс в организме помогает первичный осмотр. Фиксируется локализация жировых отложений в соответствии с кушингоидным типом, мужские признаки у женщин, бледность эпидермиса, нарушение развития костной системы при сольтеряющей гиперплазии. Собирается информация о диете; привычках, режиме и жалобах больного.
Дополняют диагностику лабораторные анализы. Благодаря биохимическому анализу крови определяется концентрация многих веществ, лейкоцитов, сахара. При наличии патологии избыток гидрокортизона и эпинефрина наблюдается одновременно в крови и моче. Иммунологический анализ показывает присутствие иммуноглобулинов к гормонам надпочечников.
Уточнить место расположения патологии поможет компьютерная томография, сцинтиграфия органов и тканей, ангиография с применением контраста, магнитно-резонансная томография. Последняя определяет, есть ли нодулярная гиперплазия надпочечников. В отдельных случаях узловые очаги фиксирует ультразвук или КТ. В случае если гиперплазия надпочечников узелковая, обнаружить опухолевые новообразования в тканях железы, выявить гиперкортицизм можно при помощи дексаметазоновой пробы. Бывает потребность в аспирационной пункции или гистологическом изучении клеток.
При подготовке к зачатию желательно сходить на прием к генетику, провести все необходимые обследования организма. В период беременности патология обнаруживается после проведения анализов биологических жидкостей. Ее выдает аномальный ферментно-гормональный состав. Показательна будет биохимия крови.
Уточняют наличие заболевания все теми же исследованиями с помощью ультразвука, томографов. Лечение будущей мамы безопасно для беременной и плода. Нужные гормональные лекарства доктор подберет с учетом всех важных факторов. Нельзя игнорировать нарушения в развитии и работе надпочечников при вынашивании ребенка. Данное состояние может привести к выкидышам, тяжелому ходу родов, смерти.
Есть ли заболевание у плода, выясняется в первые тринадцать недель с помощью биопсии хорионовых ворсинок, изучения генов, околоплодных вод. Если патология обнаруживается у малыша в утробе, его начинают лечить сразу же после родов.
Лечение
Ведущую позицию в лечении многих гиперплазий занимает гормонотерапия. Подобранные специалистом гормоны принимают дважды либо трижды в сутки. Это различные глюкокортикоиды, комбинированные препараты. Крайне важно соблюдать лечебные дозировки, принимать медикаменты, уменьшающие побочные эффекты от лекарств.
С помощью анализа крови из пяточных капилляров уже спустя неделю после рождения крохи у него можно диагностировать проблемы с надпочечниками. При дефиците минералов растущим малышам дают ежедневно дополнительную дозу хлористого натрия, минералокортикоиды. Для того чтобы девочки правильно развивались и становились здоровыми девушками, им показаны медикаменты с эстрогенами — женскими половыми гормонами.
Мальчикам процесс полового созревания корректируют лекарствами, содержащими мужские половы гормоны — андрогены. Если девочка рождается с репродуктивными органами обеих полов, в первый год жизни ей назначают препараты от надпочечниковой гиперплазии и проводят корректирующую операцию, позволяющую исключить многие проблемы в будущем у женщины. Ей придется всю жизнь принимать гормональные препараты.
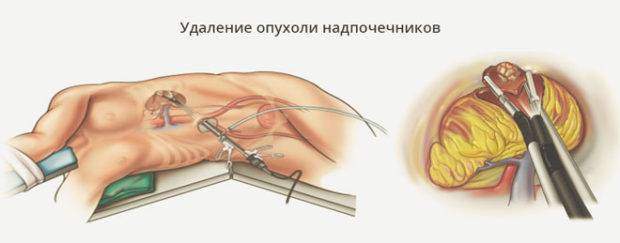
В случае необходимости поврежденную железу могут удалить методом щадящей лапароскопической операции. После требуется придерживаться диетического питания, принимать лекарства, раз в полугодие проверяться у специалиста. Лучше отказаться от вредных привычек, поддерживать организм в тонусе, учиться расслабляться и отдыхать.
При позднем обнаружении проблемы или игнорировании терапии без хирургического вмешательства для пластического исправления органов половой системы не обойтись. Чтобы увеличить шансы забеременеть, выносить здорового малыша, женщины кратковременно принимают комбинированные оральные контрацептивы. Лишние волосы, проблемы с кожей помогают устранить косметологи.
Очень многие патологии проще предотвратить. Недомогания усугубляются, если игнорировать сигналы организма, а визит к врачу все время откладывать. Берегите психическое и физическое здоровье, прислушивайтесь к себе и вовремя посещайте врачей. Заболевание, замеченное на ранней стадии, всегда больше шансов вылечить, не снижая качество жизни.
Прогноз

Если вовремя замечены симптомы, поставлен диагноз, угрозы для жизни, как правило, нет. Бывают, конечно, исключительно серьезные формы с летальным исходом. В целом последствия напрямую зависят от разновидности гиперплазии, ее стадии, состояния организма человека в целом. Иногда пациент утрачивает трудоспособность.
Больному крайне важно питаться правильно, не употреблять слишком много углеводов и солей. К сожалению, данная патология не вылечивается полностью. Больной постоянно вынужден принимать гормональные лекарства. Нужно обследоваться время от времени, проверять состояние желез, всех жизненно важных органов.
Используемые источники:
- https://nadpochechniki.ru/bolezni/giperplaziya-nadpochechnikov.html
- https://fr-dc.ru/gormony/chto-takoe-giperplaziya-nadpochechnikov-kak-lechit-sprovoczirovannye-izmeneniya-razmerov-parnyh-zhelyoz-u-detej-i-vzroslyh
- https://moi-pochki.ru/giperplaziya-nadpochechnikov/
- https://fb.ru/article/316504/giperplaziya-nadpochechnika—chto-eto-takoe-simptomyi-i-lechenie-neduga
- https://propochki.info/nadpochechniki/giperplaziya







